Что такое гипертрофическая кардиомиопатия? Гипертрофия мжп сердца что это
Содержание
Что делать при выявленной гипертрофической кардиомиопатии
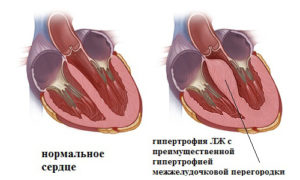
Гипертрофическая кардиомиопатия (ГКМП) – изолированное поражение (деформация) мышцы сердца, в частности, утолщение стенки желудочка (чаще левого). При этом сохраняется в норме объем его полости (реже – уменьшается), но значительно ухудшается диастолическая функция, то есть поступление крови в сердце. Отчего возникает аритмия. Заболевание имеет первичный характер.
Гипертрофическая кардиомиопатия вызывает поражение сердца
ГКМП – наследуемое сердечно-сосудистое заболевание. Встречается в 1 случае из 500, чаще среди трудоспособного населения. Однако возможны спонтанные мутации в пожилом возрасте (неклассическая болезнь Фабри) и раннее проявление у детей.
Причины патологии
Развитие болезни связано с аномальным расположением мышечных волокон, которое вызвано генными мутациями (изменение клеток, отвечающих за сократительные белки). Это аутосомно-доминантная патология, нередко ассиметричного проявления. В 60% случаев отмечается гипертрофия межжелудочковой перегородки (МЖП), реже – верхушки органа, иногда – средних сегментов.
На настоящий момент клинической медициной выделено более 400 возможных мутаций – причин среди генов:
- β-миозина, белка С, легких и тяжелых цепей β;
Гипертрофия межжелудочковой перегородки – достаточно частая патология
- тропонин Т, С, I;
- калиевых каналов;
- α-актина;
- протеинкиназы типа А;
- тайтин.
В первых двух группах деформации происходят чаще всего. Именно ген тропонина Т отвечает за момент начала проявлений заболевания (возраст человека), клинические признаки течения и срок жизни. Патология не имеет возрастных и половых предпочтений, долгое время может не давать о себе знать.
Гены здоровых родителей могут мутировать в процессе беременности или в дальнейшей жизни ребенка под влиянием негативных факторов: излучение, ионизация, инфекции, вредные привычки (курение, алкоголь, употребление иных ПАВ).
Курение и алкоголизм беременных могут провоцировать мутацию генов у ребенка
Классификация заболевания
Гипертрофические кардиомиопатии подразделяют по нескольким критериям. Все они отражены в таблице.
| По гемодинамике | |
| Необструктивная | Систолический градиент в норме |
| Обструктивная (субаортальный стеноз) | Присутствует (повышен) |
| По типу обструкции (градиент систолического давления) | |
| Базальная | ≥30 мм рт. ст. |
| Лабильная | Резкие и большие колебания |
| Латентная | |
| По стадиям обструкции | |
| I | |
| II | |
| III | |
| IV | >25 мм рт. ст. |
| По месту расположения | |
| Левого желудочка (ЛЖ) | Асимметричная (базальные отделы МЖП, вся МЖП, вся МЖП и свободная стенка ЛЖ, верхушка сердца с включением перегородки и ЛЖ) и симметричная (вся полость желудочка). |
| Правого желудочка (ПЖ) | Те же изменение правого желудочка (умеренные, средние, резкие). |
| По стадиям течения болезни | |
| Компенсаторная | Небольшая недостаточность клапана (20-25%), гипертрофия и дилатация предсердия. |
| Субкомпенсаторная | Значительная недостаточность (25-50%), застой крови, бивентрикулярная перегрузка, легочная гипертензия |
| Декомпенсаторная | Резкая непроходимость (возврат крови – 50-90%), тотальная сердечная недостаточность. |
Гипертрофическая обструктивная кардиомиопатия влияет на аорты, полость и стенки органа, митральный клапан. Нарушения работы этих элементов отражаются рядом признаков.
Кардиомиопатия может затрагивать разные зоны и участки сердца
Характерные симптомы
К общим клиническим признакам относят:
- Проявления сердечной недостаточности (90% случаев): одышка, повышенная утомляемость, ночные приступы асфиксии. боль в груди (давящая, сжимающая), которая не проходит после приема обезболивающих. Спровоцированы ростом систолического давления.
- Явные, ощутимые сбои в работе сердца (частое и избыточное или наоборот редкое сокращение, перебои. 70% случаев).
- Головокружения, обмороки и предобморочные состояния (синдром малого выброса. Частота 20-25%).
- Ишемия, вызванная кислородным голоданием из-за деформации сосудов, нарушенного кровообращения, постоянного напряжения в мышцах, стенках капилляров и желудочков.
- В 30% случаях внезапная смерть (потеря сознания более чем на час) – единственный признак протекающей болезни.
При этой патологии часто наблюдается головокружение и обмороки
Симптомы способны усиливаться при физической нагрузке, напряжении (момент дефекации), резкой смене положения на вертикальное (наклоны). Гипертрофическая кардиомиопатия имеет ряд рисков и осложнений.
Возможные осложнения
Худший из возможных прогнозов – внезапная сердечная смерть (1-6% в год, 60% из которых – в состоянии покоя). В 5-10% отмечается развитие систолической дисфункции желудочка. К осложнениям также относят инфекционный эндокардит и тромбоэмболии, инфаркт и инсульт.
Гипертрофия МЖП и обструкция выносящего тракта желудочка (35-50% случаев) опасны возникновением угрожающих жизни аритмий и артериальной гипотонии. Из-за увеличенной перегородки клапан поднимается к поверхности и в момент сокращения желудочков притягивается кровотоком, что мешает нормальной циркуляции последнего.
Это заболевание может вызвать проявления гипотонии, когда давление опускается на критически низкий уровеньМаксимально подвержены ВСС (внезапной сердечной смерти) люди тяжелого труда и профессиональные спортсмены. К группе риска относятся люди, страдающие ожирением и другими заболеваниями, например, ишемией.
Диагностика заболевания
Для ГКМП при проведении диагностических процедур характерно уплотнение стенки одного или обоих желудочков от 1,5 см и более, нарушение диастолы. Кроме этого, встречается замена мышечной ткани на фиброзную, аномалии в сосудах и всем миокарде. Диагностика и лечение гипертрофической кардиомиопатии проводится в несколько этапов.
Первичный осмотр (доступен в домашних условиях):
- Изучение анамнеза: характер течения болезни, первое проявление, с чем связано усиление признаков, страдает ли в семье кто-то подобным, были ли зафиксированы случаи смерти.
- Визуальный осмотр кожи на наличие болезненной белизны или синюшности.
Врач на приеме должен обязательно прослушать пациента на предмет наличия систолических шумов в сердце
- Простукивание сердца (определение изменения величины), аускультация (определение систолических шумов), измерение давления.
Вторичный осмотр (в условиях стационара):
- Общий и химический анализ крови, мочи, кала, коагулограмма (изучение свертываемости и тромбов). Позволяют определить наличие смежных воспалений и общее состояние организма.
- Эхокардиография (ЭхоКГ). Выявляет шумы, при ГКМП отмечаются систолические шумы над аортой. Определяет пороки сердца, размеры полостей и толщину стенок (отмечается уменьшение полости желудочка в сочетании с уплотнением МЖП и стенки). При невозможности применения метода (например, ожирение пациента) проводится радионуклидная вентрикулография (введение контраста в кровь).
- Электрокардиография (ЭКГ). Показывает ритм сердца, электрическую проводимость и размеры желудочков.
Для постановки точного диагноза необходимо пройти ЭКГ
- Суточный мониторинг ЭКГ. Помогает отследить динамику болезни и эффективность лечения.
- Нагрузочные тесты – специально организованные лабораторные эксперименты на тренажерах по выявлению особенностей гипертрофии, выносливости организма. Помогают составить рекомендации для реабилитации.
- МРТ (магнитно-резонансная томография). Детально показывает состояние всех внутренних органов.
- Рентген. Определяет размеры сердца (при ГКМП – в норме или чуть увеличены) и наличие кровяных застоев. Дополнительно исключает иные воспаления и заболевания.
- Генное обследование. Выявляет мутированный ген, проводится с участием родственников больного.
Если после данного комплекса диагноз все еще неточен, то проводят биопсию (забор мышечной ткани) и катетеризацию (измерение давления изнутри через трубки).
В некоторых случаях необходима биопсия сердца
Учитывая тот факт, что до внезапной смерти может не быть иных проявлений, рекомендуется проходить плановые осмотры у кардиолога или кардиохирурга, терапевта. В 0,5% случаев в процессе выявляется рассматриваемая патология.
Методы лечения
Лечение гипертрофической кардиомиопатии бывает консервативным (медикаменты) и операционным. При благополучном и стабильном течении болезни без признаков сердечной недостаточности: регулярное наблюдение, исключение негативных факторов (неправильного питания, вредных привычек, переохлаждений, переутомлений физических и эмоциональных). Эти же рекомендации – общие для всех типов.
При выявленном риске ВСС (аритмии разного рода) – операционное внедрение имплантата (электрический прибор, отслеживающий биение сердца, который при ослаблении посылает импульс) При пониженной обструкции – двухкамерный электрокардиостимулятор, при желудочковой тахикардии – кардиовертер-дефибриллятор. К хирургическому лечению относится миоэктомия (удаление части перегородки изнутри), этаноловая абляция (введение шприцем без разреза грудной клетки спиртового раствора в перегородку, клетки умирают, МЖП уменьшается, кровоток восстанавливается).
Лечение предполагает использование целого комплекса препаратов
При прогрессирующем и сложном течении – комплекс медикаментозных препаратов. Учитывая специфику болезни, оно ведется в трех направлениях: устранение симптомов и профилактика развития вторичных патологий, недопущение ВСС, регуляция и поддержание нейрогуморальной системы:
- Препараты, восстанавливающие ритм. Для устранения желудочковой тахикардии и фибрилляции предсердий – Амиодарон или Дизопирамид. Дополняют ингибиторами, диуретиками. При более чем одном показателе риска ВСС – не назначают.
- Адреноблокаторы (Метопролол, Надолол, Пропранолол). Применяются при обструктивной или необструктивной форме. Эффективны в 30-60%. Подавляют деятельность симпатоадреналовой системы, что уменьшает потребность сердечной мышцы в кислороде. Устраняют симптомы и вызывают регресс гипертрофии. Примерная доза – 20 мг трижды в день, варьируется в зависимости от динамики давления, частоты сокращений и проявлений недостаточности. Для предотвращения тромбообразования назначают антикоакулянты.
Метопролол помогает снизить проявления гипетрофии
- Блокаторы кальциевых каналов (Верапамил, Дизопирамид). Подавляют гипертрофию и устраняют симптомы. По функциям схожи с предыдущей группой, эффективность подтвердили в 60-80% случаев. Опасны повышением градиента. Способ применения тот же. Под присмотром врача доза увеличивается.
Любое лечение проводится строго в условиях медицинского учреждения и под постоянным наблюдением.
Об особенностях гипертрофической кардиомиопатии и ее опасностях расскажет это видео:
Источник: https://serdcedoc.com/bolezni-serdtsa/gipertroficheskaya-kardiomiopatiya.html
Гипертрофическая кардиомиопатия: симптомы, диагностика, лечение
Гипертрофическая кардиомиопатия является первичным поражением сердечной мышцы, при котором увеличивается левый желудочек, но его полости остаются нормального размера или уменьшаются. Опасность этого состояния в развитии сердечной недостаточности, высокой вероятности смерти от остановки сердца.
Что это за патология
Этот вид кардиомиопатии является самостоятельным заболеванием, которое не зависит от других патологий сердечно-сосудистой системы. При этом значительно утолщается мышца левого желудочка, его полости уменьшаются, нарушается диастолическая функция. Все это сопровождается сбоями в ритме сердца и развитием недостаточности органа.
Болезнь поражает чаще всего представителей мужского пола в возрасте от 30 лет. Развитие внезапной смерти от тяжелой желудочковой аритмии наблюдается у половины случаев.
Причины возникновения
Патологическое состояние чаще всего провоцируется генными мутациями. Они приводят к тому, что сердечная мышца аномально утолщается. Также у больных меняется положение мышечных волокон в органе. Происходит нарушение синхронного сокращения клеток, из-за чего развиваются сбои сердечного ритма.
К развитию гипертрофии в левом желудочке не имеет отношения гипертония, ишемия, врожденные пороки и другие патологии, обычно вызывающие подобные проблемы.
Классификация
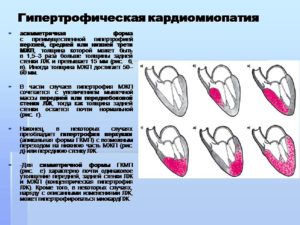
В зависимости от локализации патологического процесса гипертрофия может наблюдаться в левом и правом желудочке. Но чаще всего выявляют первый вариант течения болезни.
Левожелудочковое поражение бывает асимметричным. Это более распространенная патология, которая поражает межжелудочковую перегородку полностью или ее базальные отделы. Этот вид гипертрофии может наблюдаться в верхушке сердца, задней или переднебоковой стенке. Также встречают симметричную форму, но она встречается редко.
Также выделяют:
- гипертрофическую обструктивную кардиомиопатию;
- гипертрофическую не обструктивную кардиомиопатию.
Развитие болезни происходит в несколько стадий:
- На первой миокард утолщается умеренно не более, чем на 2 см.
- Средняя стадия характеризуется появлением дискомфорта в сердце во время физических нагрузок. Это связано с утолщением на 25 мм.
- Третий этап сопровождается приступами стенокардии, одышкой, увеличением мышцы больше, чем на 2,5 см.
- При четвертой стадии значительно нарушается кровообращение, существует высокая вероятность внезапной смерти.
Гипертрофические изменения в сердечной мышце в равной степени могут возникать как у мужчин, так и у женщин. Заболевание чаще всего передается по наследству. У половины людей, чьи ближайшие родственники страдали проблемой, наблюдают такие же патологические процессы.
Основные симптомы
На начальных этапах развития патология не приносит никаких неудобств. Только небольшая часть больных жалуются на одышку и болезненные ощущения в грудной клетке.
Но постепенно могут развиваться опасные нарушения сердечного ритма вроде желудочковой тахикардии или фибрилляции желудочков, которые способны стать причиной внезапной остановки сердца. Именно это осложнение и является частой причиной гибели людей до 30 лет.
Кардиомиопатия гипертрофическая может сопровождаться:
- Аритмиями. В связи с утолщением сердечной мышцы и аномального положения клеток происходят сбои в электрической системе сердца, из-за чего сердцебиение учащается, и сокращения возникают неритмично. Чаще всего гипертрофические изменения приводят к желудочковой тахикардии, фибрилляции предсердий и желудочков.
- Внезапной остановкой сердца из-за тяжелых нарушений ритма. Предугадать возникнет эта проблема или нет нельзя. Поэтому тем, у кого сильно кружится голова, ощущаются перебои сердцебиения и часто происходят обмороки, рекомендуют сразу же посетить врача.
- Затруднением притока крови. Из-за утолщения миокарда происходит замедление тока крови, и нагрузка на сердце увеличивается. Это состояние проявляется одышкой во время физических нагрузок, болью в области сердца, головокружением и обмороками.
- Нарушениями функционирования митрального клапана. По причине утолщения и снижения объема левого желудочка, уменьшается пространство для крови, из-за чего кровь через митральный клапан обращается снова к предсердию. Это состояние диагностируется, как регургитация митрального клапана и может стать причиной недостаточности сердца.
- Сердечной недостаточностью. При этой проблеме кровь теряет способность перекачивать необходимый объем крови для удовлетворения потребностей всего организма. Гипертрофированная сердечная мышца постепенно перестает эффективно работать, вызывая одышку и нарушение насосной способности сердца.
Диагностика в клинике
Кардиомиопатия гипертрофическая требует своевременной постановки диагноза для назначения лечения. Для этого прибегают к ультразвуковому исследованию сердца. Это самая информативная методика в таких случаях. Она необходима для определения толщины сердечной мышцы, состояния клапанов и наличия нарушений кровотока.
Сведения о функционировании органа получают с помощью звуковых волн, под влиянием которых удается получить изображение сердца. Во время эхокардиографии видно движение сердца, открытие и закрытие клапанов, сокращение желудочков.
Для подтверждения диагноза назначают:
- Трансторакальную эхокардиографию. Это стандартное ультразвуковое исследование. Оно проводится с помощью специального датчика, который перемещают по грудное клетке. Он обнаруживает отображенные от сердца звуковые волны.
- Чреспищеводную эхокардиографию. Эта методика основана на введении гибкой трубки с датчиков в область пищевода. Преимущество процедуры в получении детального изображения сердца. Это необходимо, если стандартное УЗИ не помогло подробно рассмотреть орган.
- Электрокардиограмму. Тест необходим для фиксирования электрической активности сердца. Это позволяет выявить аномальные сигналы, сопровождающие гипертрофические процессы в миокарде.
- Мониторинг по Холтеру. В ходе исследования записывают с помощью специального прибора работу сердца. Это продолжается в течение нескольких дней. Процедура помогает выявить нарушения ритма.
- Коронарографию. Через прокол в крупном сосуде вводят катетер, который аккуратно подводят к сердечным камерам и на рентген-аппарате получают изображение сердца в реальном времени.
- Магнито-резонансную томографию сердца. Изображение органа получают с помощью магнитного поля и радиоволн. Процедурой часто дополняют эхокардиографию, особенно, если данные, полученные на УЗИ, не дают исчерпывающей информации.
Также могут принять решение о необходимости в генетическом исследовании. Врачи рекомендуют при наличии среди близких родственников больных гипертрофической кардиомиопатией, регулярно проходить обследование, чтобы вовремя обнаружить начало развития патологии. Для этого нужно раз в год делать электрокардиограмму и ультразвуковое исследование.
Как избежать развития проблемы
Гипертрофическая кардиомиопатия клинические рекомендации имеет следующие:
- Необходимо полностью отказаться от курения.
- Поддерживать адекватную массу тела для снижения нагрузки с сердца.
- В пищу добавлять небольшое количество поваренной соли.
- Разработать оптимальную программу физических нагрузок.
- Ограничить употребление алкоголя. В результате чрезмерного приема спиртных напитков могут развиваться разные аритмии, в том числе и фибрилляция предсердий.
Если поставили такой диагноз не стоит паниковать. Хоть это и серьезная проблема, но ее можно устранить с помощью правильно подобранных методов. Вариант терапии подбирают с учетом типа болезни и тяжести течения.
Так как развитие гипертрофической кардиомиопатии происходит под влиянием генетических мутаций, то предотвратить ее нельзя. Но ученые продолжают проводить исследования о генетических мутациях и возможно, можно будет раньше определить риск и избежать серьезных осложнений для здоровья.
Источник: https://KardioPuls.ru/bolezni/gipertroficheskaya-kardiomiopatiya/
Гипертрофическая кардиомиопатия: понятие, виды, причины
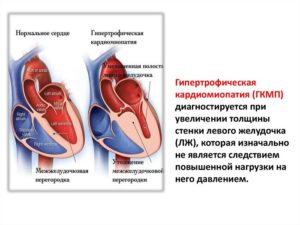
Гипертрофическая кардиомиопатия — это весьма редкое наследственное, т.е. первичное по происхождению заболевание, характеризующееся гипертрофией левого желудочка при отсутствии каких-либо признаков врожденных и приобретенных пороков сердца, системной артериальной гипертензии и других форм патологии, способных вызывать его гипертрофию.
Расстройство имеет переменную картину и имеет высокую частоту внезапной смерти. На самом деле, гипертрофическая кардиомиопатия (ГКМ) является основной причиной внезапной сердечной смерти у детей до и подросткового возраста.
Отличительной чертой этого расстройства является гипертрофия миокарда, которая часто асимметрична и возникает при отсутствии явного стимула гипертрофии.
Эта гипертрофия может возникать в любой области левого желудочка, но часто включает межжелудочковую перегородку, что приводит к обструкции потока через левый желудочек тракта оттока.
Несколько десятилетий назад ГКМ была описана и названа как идиопатический гипертрофический субаортальный стеноз или асимметричная септальная гипертрофия.
Эти термины были заменены гипертрофической кардиомиопатией, поскольку сегментарная гипертрофия может возникать в любом сегменте желудочка, а не только в перегородке.
Кроме того, этот объект может присутствовать без субаортального препятствия течению, но все еще несет тот же зловещий риск аритмогенной внезапной смерти и многие из его клинических симптомов.
ГКМ можно разделить на обструктивные и необструктивные типы. Обструктивная ГКМ связан с мидистолической обструкцией потока через тракт оттока левого желудочка в результате вызванного эффектом Бернулли систолического движения переднего митрального клапана в направлении перегородки.
Однако значение этой обструкции весьма противоречиво.
Некоторые исследователи и эксперты считают, что обструкция в меньшей степени связана с общими гемодинамическими и патофизиологическими проявлениями этой сущности, чем с неуместной сегментарной гипертрофией, которая при увеличенном потреблении кислорода в миокарде и субстрате для фатальных желудочковых аритмий имеет гораздо большее значение в общая клиническая картина этой сущности и в лечении и прогнозе ГКМ.
ГКМ – это семейное заболевание. Имеются дефекты в некоторых из генов, кодирующих саркомерные белки, таких как тяжелая цепь миозина, актин, тропомиозин и титин. Были выявлены множественные мутации с генотип-специфическими рисками смертности и степени гипертрофии. Интересно, что генетическая основа желудочковой гипертрофии напрямую не коррелирует с стратификацией прогностического риска.
Пациенты с некоторыми мутациями, такими как специфические замены тропомиозина, имеют только умеренную степень гипертрофии желудочков, с небольшой или отсутствующей обструкцией оттока ЛЖ, но они все еще несут непропорционально высокий риск внезапной смерти.У многих больных, особенно детей, с ГКМ может не иметься симптомов. Тщательная оценка шумов в сердце может выявить заболевание.
Виды
Гипертрофическую кардиомиопатию классифицируют по ее анатомическому паттерну, наблюдаемому в левом желудочке. Наиболее часто (примерно в 90% случаев) гипертрофия является асимметричной и относится к желудочковой перегородке.
При гистологическом исследовании в ней обнаруживают беспорядочно расположенные кардиомиоциты, образующие хаотическую, а не обычную упорядоченную, характерную для нормального миокарда структурированную ткань с параллельно расположенными миоцитами.
При этом в некоторых гипертрофированных кардиомиоцитах выявляют дистрофические изменения, вплоть до необратимой альтерации с развитием заместительного склероза.
Кроме того, постоянным патогистологическим признаком гипертрофической кардиомиопатии является увеличение содержания в миокарде соединительной ткани вследствие интерстициального фиброза и в меньшей степени заместительного склероза.
Функционально гипертрофическую кардиомиопатию чаще всего классифицируют по механизму обструкции пути оттока крови из левого желудочка.
Примерно у четверти больных гипертрофической кардиомиопатией гипертрофия перегородки является причиной обструкции пути оттока крови из левого желудочка во время систолы.
Во время диастолы желудочек заполняется через открытое митральное отверстие. При этом из-за утолщения (гипертрофии) и фиброзирования стенки желудочка процесс его заполнения (обозначен волнистой стрелкой) затрудняется.
В ранний период систолы (период выброса начальной порции крови из левого желудочка) поток крови проходит через открытый аортальный клапан аномально близко (опять же из-за утолщенной стенки) к митральному отверстию.В середине систолы утолщенная перегородка, суживающая выходной путь кровотоку, детерминирует эффект Вентури (ГУ): перетягивание передней створки митрального клапана к перегородке (митральная створка может даже к ней прикоснуться), что вызывает динамическую обструкцию аортального отверстия. При этом сердечный выброс существенно уменьшается, несмотря на значительное увеличение внутрижелудочкового давления. Описанное препятствие выбросу крови является патогенетически значимым преимущественно в середине или конце систолы, т.е. в моменты наибольшей постнагрузки на желудочек.
В условиях, когда гипертрофированное сердце подвергается внезапному увеличению постнагрузки, кривая диастолического давления смещается вверх и принимает более крутой угол подъема, а кривая иэоволюмического систолического давления перемещается лишь немного вверх по сравнению с аналогичной кривой в норме.
При этом ударный объем уменьшается, несмотря на заметное повышение конечного диастолического давления. Патогенетической основой всех этих изменений является уменьшение комплаенса и растяжимости гипертрофированного сердца.
Причины
Методы молекулярной биологии значительно расширили представление о гипертрофической кардиомиопатии. Установлено, что это гетерогенная форма патологии, которая наследуется по аутосомно-доминантному типу.
На сегодняшний день выявлены хромосомы (это 1,11,14 и 15 хромосомы), мутации в которых детерминируют данную форму патологии. Ген (J-MHC (главного комплекса тканевой совместимости) существует на хромосоме 14.
Белок р-МНС является основным компонентом для толстых нитей саркомера у взрослых. К настоящему времени идентифицировано более 36 различных мутаций этого гена. Аномальные белки миозина образуют дефектные саркомеры.
По статистике мутации гена р-МНС составляют в основном 20—40% случаев гипертрофической кардиомиопатии.
Мутации гена тропонина-Т (расположен в хромосоме 1) и гена тропомиозина (расположен в хромосоме 15) детерминируют другие варианты данной формы патологии.
Очевидно, все такие патогенные мутации (известные и пока еще не выявленные) вызывают аномальные изменения микроархитектуры и функции саркомеров.
В подавляющем большинстве случаев развития гипертрофической кардиомиопатии не выявлено какое-либо ее защити о-приспособительное значение для организма. В том числе, это относится и к рассмотренной здесь септальной форме гипертрофии левого желудочка.
Установлено, что ~ у 10—15% пациентов с длительной гипертрофической миокардиопатией со временем развивается систолическая дисфункция.У таких больных стенки левого желудочка истончаются (не всегда! и могут сохранять свою толщину), в них происходит диффузное разрастание соединительной ткани, объем его полости увеличивается.
Данная форма патологии получила название “дилатационная кардиомиопатия”.
Аномальная кинетика кальция
Данные связывают аномальную кинетику кальция в миокарде с причиной неадекватной гипертрофии миокарда и специфических особенностей ГКМ, особенно у пациентов с диастолическими функциональными нарушениями.
Ненормальная кинетика кальция в миокарде и аномальные потоки кальция из-за увеличения количества кальциевых каналов приводят к увеличению внутриклеточной концентрации кальция, что, в свою очередь, может привести к гипертрофии и нарушению работы клеток.
ГКМ встречается как аутосомно-доминантное заболевание, унаследованное по Менделю, примерно в 50% случаев. Некоторые, если не все, спорадические формы заболевания могут быть вызваны спонтанными мутациями.
По крайней мере, 6 различных генов, по крайней мере, в 4 хромосомах связаны с ГКМ, с более чем 50 различными мутациями, обнаруженными к настоящему времени. Семейная ГКМ является генетически гетерогенным заболеванием, которое может быть вызвано генетическими дефектами в более чем 1 локусе.
В 1989 году Сейдман и его коллеги впервые сообщили о генетической основе ГКМ. Они сообщили о существовании гена заболевания, расположенного на длинном плече хромосомы 14. Впоследствии они обнаружили, что это ген, кодирующий тяжелую цепь бета-сердечного миозина.
Существует широкий разброс в фенотипической экспрессии данной мутации данного гена, с вариабельностью клинических симптомов и выраженной степенью гипертрофии. Фенотипическая изменчивость связана с различиями в генотипе со специфическими мутациями, связанными с конкретными симптомами, степенью гипертрофии и прогнозом.
Другие возможные причины ГКМ включают в себя следующее:
- Ненормальная симпатическая стимуляция – повышенная чувствительность сердца к чрезмерной выработке катехоламинов или уменьшенному поглощению нейронами норадреналина может вызвать ГКМ
- Аномально утолщенные интрамуральные коронарные артерии – они обычно не расширяются, что приводит к ишемии миокарда; это прогрессирует до фиброза миокарда и патологической компенсаторной гипертрофии
- Субендокардиальная ишемия – это связано с нарушениями микроциркуляции в сердце, которые истощают запасы энергии, необходимые для секвестрации кальция во время диастолы; субэндокардиальная ишемия приводит к постоянному взаимодействию сократительных элементов во время диастолы и увеличению диастолической жесткости
- Структурные аномалии сердца – к катеноидной конфигурации перегородки, что приводит к гипертрофии и разрушению клеток миокарда
Патофизиология
Начиная с начальных описаний гипертрофической кардиомиопатии, особенность, которая привлекла наибольшее внимание, – это динамический градиент давления через тракт оттока левого желудочка.
Градиент давления, по-видимому, связан с дальнейшим сужением и без того маленького тракта оттока (уже суженного заметной асимметричной септальной гипертрофией и, возможно, аномальным расположением митрального клапана) систолическим передним движением митрального клапана против гипертрофированной перегородки.
Предлагалось три объяснения систолического переднего движения митрального клапана, а именно:
1) митральный клапан притягивается к перегородке за счет сокращения папиллярных мышц, что происходит из-за неправильного расположения клапана и гипертрофии перегородки, изменяющей ориентацию папиллярных мышц;
2) митральный клапан прижимается к перегородке из-за его ненормального положения в пути оттока;
3) митральный клапан притягивается к перегородке из-за более низкого давления, которое возникает, когда кровь выбрасывается с высокой скоростью через суженный тракт оттока (эффект Вентури).У большинства лиц с ГКМ имеется аномальную диастолическую функцию (присутствует или нет градиент давления), что ухудшает наполнение желудочков и увеличивает давление наполнения, несмотря на нормальную или небольшую желудочковую полость. У этих больных имеется аномальная кинетика кальция и субэндокардиальная ишемию, которые связаны с глубокой гипертрофией и миопатическим процессом.
Лечение
Диагностика обычно может проводиться амбулаторно. Стационарные исследования и хирургическое лечение также могут быть необходимы.
Медицинская и хирургическая терапия используются для уменьшения сократимости желудочков или увеличения объема желудочков, увеличения податливости желудочков и размеров путей оттока, а в случае обструктивной гипертрофической кардиомиопатии, снижения градиента давления в тракте оттока левого желудочка.
Первостепенное значение для любой терапии имеет понижение риска внезапной смерти путем раннего выявления этих пациентов и эффективной медицинской и / или хирургической имплантации автоматического дефибриллятора.
Медикаменты включают бета-блокаторы, блокаторы кальциевых каналов и, редко, дилтиазем, амиодарон и дизопирамид. Противокашлевые средства могут применяться по мере необходимости, чтобы избежать кашля.
Клинические исследования показывают, что ступенчатая терапия может снизить высокое кровяное давление у пациентов с ГКМ.
Следует по-возможности избегать прима инотропных препаратов. Также следует избегать нитратов и симпатомиметических аминов, за исключением для лиц с сопутствующим заболеванием коронарной артерии. Следует осторожно использовать диуретики из-за их потенциального вредного влияния на градиент оттока левого желудочка и объем желудочков.
Загрузка…
Источник: https://cardio-bolezni.ru/gipertroficheskaya-kardiomiopatiya-ponyatie-vidy-prichiny/
Что такое гипертрофическая кардиомиопатия?
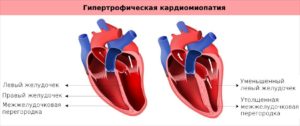
Заметное утолщение миокарда левого желудочка (редко – правого), которое сопровождается уменьшением его полости, сердечной недостаточностью и нарушением ритма, называют гипертрофической кардиомиопатией. Явление это встречается примерно у 0,2-1% населения, чаще всего – у мужчин от 30 до 50 лет. При этом у 50% больных она вызывает внезапную смерть, поэтому шутить с таким диагнозом не стоит.
Механизм развития болезни
Что приводит к гипертрофии сердечной мышцы? Генетические мутации вызывают изменения формулы белковых молекул, которые обеспечивают сокращение миокарда. Отсутствие определенных ферментов приводит к тому, что некоторые клетки мышц теряют такую способность.
Их функции приходится выполнять другим волокнам, которые вынуждены работать в усиленном режиме, сокращаться чаще. Как результат – возрастает их мышечная масса. Левый желудочек и межжелудочковая перегородки утолщаются, хотя ни приобретенных пороков сердца, ни гипертензии не диагностируется.
Гипертрофия может поражать как часть левого желудочка (в правом патологии встречаются крайне редко), так и располагаться очагами. Они чаще всего наблюдаются на выходе к аорте. Этот процесс сопровождается повреждением створок митрального и аортальных клапанов, сосудов, которые питают миокард.Важно! Для прогноза дальнейших изменений большее значение имеет формирование несостоятельной фазы расслабления миокарда и наполнения кровью сердечных полостей. Предсердия работают с усиленными нагрузками – заполнить кровью потерявшие эластичность тканей желудочки становится сложно.
Увеличиваются потребности миокарда в кислороде, в разрез с ними идут возможности, параллельно происходит механическое сдавливание устья артерии. Все это в итоге приводит к развитию ишемии.
Виды и формы сердечной патологии
В зависимости от того, какой вид имеют утолщения миокарда, классификация выделяет следующие их формы:
- симметричная – при которой происходит равномерное утолщение стенок желудочка;
- асимметричная – очаговая: в 2-3 раза утолщаются верхняя либо нижняя части межжелудочковой перегородки, возможна гипертрофия боковой либо передней стенки левого желудочка.
По тому, как создаются препятствия для кровотока в аорту, различают:
- гипертрофическую обструктивнуюкардиомиопатию;
- необструктивную.
Видоизменения стенок желудочка задерживают выход крови в аорту, при втором варианте таких препятствий нет.
Симптомы заболевания
Из-за нарушения нормального сокращения сердечной мышцы происходит недостаточное кровоснабжение сердца. Ему приходится пульсировать чаще, чтобы обеспечить необходимый доступ крови. Результат – ускоренный пульс. При обследовании будут обнаружены увеличение толщины миокарда – до полутора и более сантиметров, уменьшение объема желудочков.
Задуматься о собственном здоровье заставляют признаки, свидетельствующие о неполадках с сердцем:
- появившаяся вдруг одышка;
- боли в груди;
- частые головокружения;
- беспричинные обмороки.
Первоначально болезнь может не иметь выраженных проявлений. Однако выделяют 3 степени заболевания:
- умеренная гипертрофия;
- гипертрофия средней степени;
- выраженная гипертрофия.
Клиническая картина такова: в начале развития кардиопатияможет не иметь симптомов вообще или их много, но нет специфичных. Патология проявляетсяпо типу вегето-сосудистой дистонии или более серьезными последствиями: аритмией, декомпенсацией, кардиалгией или даже инфарктом.
Частые признаки развития болезни – боль за грудиной, учащение дыхания, нарушение сердечного ритма, головокружения и обмороки. При гипертрофической кардиомиопатии симптомы могут быть заметными периодически или не проявляться вообще, а болезнь сразу может привести к внезапной смерти. В этом – главная ее опасность.
Аритмия – один из главных признаков, характеризующих патологию. Человек сразу ощущает перебои в работе сердца, когда практически неслышное биение резко сменяется тахикардией. При этом больной чувствует дискомфорт, появляется боль за грудиной, человека посещают мысли о смерти, панический страх.
Однократные, а чаще – периодические обмороки объясняются недостаточным кровоснабжением головного мозга.
Таковы классические признаки гипертрофической обструктивной кардиомиопатии:
- боль за грудиной;
- аритмия;
- потеря сознания.
Лечение болезни
Лечение гипертрофической кардиомиопатии позволяет добиться лишь временной стабилизации состояния. Прогнозы врачи всегда делают осторожные. Если заболевание протекает бессимптомно, исход может быть благоприятным. Обмороки, ишемия, желудочковая тахикардия отягощают течение болезни и прогноз, а появление болей за грудиной и одышка повышают угрозу и риск внезапной смерти.
Для медикаментозного лечения рекомендуются препараты для уменьшения потребления кислорода и способствующие его лучшему усвоению. Против аритмии могут применяться бета-адреноблокаторы, которые нормализуют сердечный ритм, снижают сократимость миокарда. Они помогут расслабить сердце, пока левый желудочек наполняется кровью.
Среди самых современных бета-адреноблокаторов:
- «Карведилол»;
- «Буциндолол»;
- «Целипрес».
Они нормализуют тонус сосудов и питают сердечную мышцу. Если их эффективность невысока, назначаются «Кордарон», «Амиодарон». «Эналаприл-Фармак», «Эналаприл-Нортон» рекомендуют в качестве профилактических средств, препятствующих развитию коронарной ишемии.
Эффективные препараты от тахикардии – «Бисопролол» и «Пронапролол». Однако они имеют ряд противопоказаний:
- гипотония;
- брадикардия;
- бронхиальная астма;
- атеросклероз.
При стенокардии (болях за грудиной) рекомендуется «Нитрамакс», в составе комплексной терапии могут быть назначены «Лизиноприл-Ратиофарм», «Лизоприл». А вот часто назначаемый при хронической сердечной недостаточности «Дигитоксин» имеет противопоказания при кардиомиопатии.
При неэффективности медикаментозного лечения возможно хирургическое вмешательство. Согласно данным Европейского общества кардиологов, риск смертельных осложнений после операции достигает 9-10%. Такой метод лечения предполагает удаление гипертрофированной мышечной ткани в межпредсердной перегородке. Возможны также установка кардиостимуляторов, имплантация дефибрилляторов.
Народная медицина предлагает свои средства при слабости сердечной мышцы, но они не смогут заменить лечение лекарствами, поэтому рекомендуется использовать дома травы при повышенном давлении, нарушении ритма в комплексной терапии.
Профилактика сердечной недостаточности
Статистика летальных исходов при сердечной недостаточности, увы, неутешительная: 33% после первичной постановки диагноза. Доктор Мясников в своих книгах говорит о том, что профилактика осложнений очень важна:
- избегайте стрессов, думайте только о позитивном;
- слушайте спокойную музыку, больше отдыхайте, проводите время на природе;
- откажитесь от курения и алкоголя;
- уделите большое внимание повышению иммунитета, избавьтесь от заболеваний почек, анемии, бронхитов, тонзиллитов и прочих источников инфекции;
- поменяйте режим питания: откажитесь от всего жирного, жареного, соленого и копченостей, добавьте в рацион зелень, кисломолочные продукты;
- контролируйте уровень холестерина;
- проходите регулярные обследования: ЭКГ, МРТ, допплерографию и другие, которые назначит врач.
Прогнозы на жизнь неутешительные – многие пациенты погибают в молодом возрасте во время чрезмерных физических нагрузок, занятий сексом. Ежегодно летальность достигает 7-8%.
Если человек доживет до 40-50 лет, к основному диагнозу – сердечная недостаточность – добавляются инфаркты, инсульты, тромбоз сосудов, тромбоэмболия легочной артерии, приводящие к инвалидности.
Серьезный диагноз может осложнить жизнь, но правильный режим, лекарственное или консервативное лечение и отказ от больших физических нагрузок поможет продлить ее.
Источник: https://MirKardio.ru/bolezni/porazhenie/gipertroficheskaya-kardiomiopatiya.html

