Вопросы лазерной офтальмологии. Виды современных лазерных систем в офтальмологии для коррекции зрения – плюсы и минусы Применение лазеров в офтальмологии
Содержание
Плюсы и минусы лазерной коррекции зрения
Коррекция зрения лазерным методом является современной хирургической процедурой, принципиально отличающейся от ранее применяемых методов вмешательства в структуру глаза. Вместо небезопасного скальпеля, офтальмологи получили универсальный инструмент, который при его умелом использовании способен творить чудеса, возвращая зрение.
В офтальмологической клинике «МГК» применяют все новейшие методики лазерной коррекции зрения. Такое стало возможным благодаря переоснащению центра, с установкой экспертного эксимерлазерного оборудования, предназначенного для коррекции зрения. У нас лазер используют для исправления любых аномалий рефракции, включая близорукость, дальнозоркость, астигматизм.
Плюсы лазерной коррекции
Подобные операции имеют очень много преимуществ перед другими методами, к ним относят:
- Широкий спектр показаний. Лазер применяется для хирургической коррекции остроты зрения как основной либо сопутствующий инструмент почти во всех оперативных вмешательствах.
- Безопасность. Методы лазерной коррекции зрения имеют минимум противопоказаний. Все операции планируются с помощью компьютера, программа которого обрабатывает индивидуальные данные пациента, что исключает врачебные ошибки в расчетах вмешательства.
- Безболезненность. Обезболивание для лазерной коррекции – это местная анестезия, обычно, в виде капель. Общий наркоз, имеющий массу противопоказаний, в данном случае не нужен.
- Скорость выполнения операций. Многие методики лазерной коррекции позволяют выполнять вмешательство в среднем за 5 минут, а максимальная продолжительность операций — 15 минут.
- Отличная результативность. В руках профессионала, лазер — это 99% успешного исхода лечения. Кроме того, врач имеет возможность устранить сразу несколько патологий, а также вылечить за один визит сразу оба глаза.
- Быстрое восстановление. Лазерный луч не наносит травмы окружающим тканям, но основное его преимущество даже не в этом. Многие операции по восстановлению зрения, не налагают на пациента ограничений в восстановительный период и он может уже через несколько часов после процедуры смотреть телевизор и читать. После скальпеля такое даже представить себе невозможно!
Минусы лазерной коррекции
С большой натяжкой, к минусам процедуры, можно отнести ее редкое проведение людям не достигшим 18 лет. И связано это не с воздействием лазера, а с особенностями развития глаза в детском и подростковом возрасте. Лазерная коррекция зрения, редко назначается и людям, перешагнувшим черту среднего возраста (45-55 лет), но и у пожилых, зачастую, эти операции показывают хорошие результаты.
Противопоказания к лазерной коррекции
Даже такая быстро выполняемая, безопасная операция, как лазерная коррекция, которая длится не более 10-15 минут, должна проводиться в строгом соответствии с рекомендациями специалиста. И как любое оперативное вмешательство, она имеет свои противопоказания, такие как:
- Высокие степени аномалий рефракции: миопия выше -15,0D, гиперметропия больше +6,0D и астигматизм свыше ±6,0D;
- Дистрофия роговицы, глаукома, иридоциклит, нарушения эндокринной системы.
- Беременность, т.к. нарушения гормонального фона, характерные для этого периода, могут повлиять на восстановительный период. Кроме того, после процедуры лазерной коррекции назначается антибактериальная терапия, а антибиотики беременным противопоказаны.
Риски лазерной коррекции зрения
Операции лазерной коррекции считаются безопасными, так как риск возможных осложнений для зрения, составляет менее 1%. В некоторых случаях могут возникать небольшие побочные эффекты, которые быстро проходят.
В офтальмологической клинике «МГК» в целях снижения риска послеоперационных осложнений, пациентам проводят тщательное диагностическое обследование. При выявлении противопоказаний, врач рекомендует заменить лазерную коррекцию на более подходящую процедуру.
Все пациенты гарантированно наблюдаются в послеоперационный восстановительный период.
Однако во избежание осложнений пациент и сам должен заботиться о своем здоровье. При этом, главная его задача — это выполнение всех предписаний лечащего врача.
После выполнения операции врач наверняка будет рекомендовать в течение недели регулярно закапывать глазные капли с антибиотиком, пользоваться препаратами натуральной слезы. Выполнение этих рекомендаций обязательно!
Вместе с тем, необходимо быть предельно внимательным к состоянию прооперированного глаза. При возникновении неприятных ощущений или даже незначительного снижения зрения, нужно срочно обратиться в клинику.
Подробнее узнать об операции лазерной коррекции можно на консультации специалиста в клинике «МГК».В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 и 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Источник: https://mgkl.ru/patient/stati/plyusy-i-minusy-lazernoj-korrektsii-zreniya
Принцип работы офтальмологического лазера
Открытие лазерных систем моментально привлекло внимание всех сфер человеческой деятельности. Во многих отраслях науки и техники они нашли своё применение. В медицине первопроходцем стало лечение глаз.
Именно в офтальмологии впервые стали использовать лазеры для диагностики и коррекции. С течением времени и развитием обеих направлений (физики лазеров и медицины) удалось достигнуть высоких результатов и в наши дни это – ключевой инструмент врачей. Но что лазер в медицине представляет из себя?
Лазер при лечении глаз: основные положения
Обобщённо, лазер – это специфический источник света. Он имеет ряд отличий от прочих источников, в том числе концентрированность и направленность. Пользователь имеет возможность направлять пучок света в необходимую точку и при этом избегать рассеивания и утраты ценных свойств.
Внутри луча происходит индуцирование в атомах и молекулах, которое можно точно регулировать в соответствии с потребностями. Технология устройства и работы лазерной системы проста и включает в себя 4 основных элемента:
- Источник напряжения (накачки). Иными словами, энергия для работы.
- Непрозрачное зеркало, которое выполняет роль задней стенки ёмкости, где находится активная среда.
- Полупрозрачное зеркало, через которое генерируемый луч выходит в свет.
- Непосредственно активная среда. Её также называют генерирующим материалом. Это вещество, молекулы которого формируют лазерный луч с заданными характеристиками.
Разделение офтальмологических лазеров на виды происходит именно по последнему критерию.
Интересный факт: Как с помощью лазера изменить цвет глаз
Сейчас на практике выделяют следующие виды лазеров, применяемых для лечения глаз:
- Эксимерные. Этот вид системы создаёт рабочее излучение в ультрафиолетовом диапазоне спектра (от 193 до 351 нанометра). Он используется для работы с локальными участками повреждённой ткани. Отличается высокой точностью. Обязателен при лечении глаукомы и негативных изменений роговицы глазного яблока. После его работы значительно сокращается восстановительный период.
- Аргоновый тип. В качестве активной среды используется газ аргон. Луч формируется в промежутке длин волн между 488 и 514 нанометров, что соответствует синему и зелёному участку спектра. Главное направление применения – устранение патологий в сосудах.
- Криптоновый вид. Работает в жёлтом и красном диапазоне спектра (568 – 647 нм). Особенно полезен при работе по коагуляции центральных долей сетчатки глаза.
- Диодный. Инфракрасный участок спектра волн (810 нм). Отличается глубоким проникновением в оболочку сосудов и полезен при лечении макулярных участков сетчатки глаза.
- Фемтосекундные. Лазеры, работающие в инфракрасном диапазоне. Часто объединяются с эксимерным в единую систему. Отличаются сверхвысокой скоростью, что позволяет применять их для пациентов с тонкой роговицей. Высокая точность работы позволяет создавать лоскут роговицы на заданном месте с установленными параметрами.
- Гелий-неоновый. Рабочая длина волны 630 нм. Важный инструмент в руках офтальмолога. Потому что оказывает мощное стимулирующее воздействие на ткани, снимает воспаление и способствует регенерации тканей.
- Десятиуглекислотные. Инфракрасный диапазон (10,6 мкм). Используются для испарения ткани и удаления злокачественных наростов.
Кроме этой градации, выделяют:
- Мощные, которые оказывают значительное воздействие на поверхность.
- Слабые, воздействие которых практически незаметно.
Мощность также определяется используемым веществом в системе.
https://www.youtube.com/watch?v=4WhiKQOURO8
Также читайте: Виды лазерной коррекции зрения
Кто изобрел лазер и когда впервые он был применен в хирургии глаза?
Технологию вынужденного усиления света предсказал Эйнштейн в годы Первой мировой войны. В своих работах он описал физические основы работы лазера. После этого на протяжении почти 50 лет множество учёных прорабатывали составные элементы теории лазеров, чем заложили мощный фундамент развития отрасли знания.
В 1960 году Томас Мейман продемонстрировал первый работающий прототип лазера. 16 мая того года считается днём рождения лазерных систем – новой эры в развитии человечества.
Появление прибора стимулировало изучение его практического применения, в частности в медицине. Уже в 1963 году появились первые опубликованные результаты исследований по лазерной коагуляции, проведённые Кэмбеллом и Цвенгом.
Вскоре Краснов обосновал возможность применения эффекта фоторазрыва для лечения катаракты.
В американских клиниках в конце 70-х их активно применяли в качестве альтернативы скальпелю, что снижало кровопотери и обеспечивала высокую точность разрезов.
Сейчас лазер стал основой современной офтальмологии.
Принцип работы и характеристики луча
В зависимости от устройства, активной генерирующей среды и настроек системы эти приборы могут выполнять различную работу. Принцип действия луча позволяет доктору составлять программу оптимального лечения. В современной офтальмологии выделяют следующие принципы воздействия лазера на ткани:
Лазерная коагуляция. Под термическим воздействием происходит приваривание отслоившихся частей ткани и восстановление структуры тканей.
Фотодеструкция. Лазер прогревается до максимальной мощности и производит разрезание тканей для последующего восстановления.
Фотоиспарение. При длительной обработке участка с помощью специально настроенного лазера происходит выпаривание ткани.Фотоабляция. Распространённая операция, которая позволяет удалить повреждённые ткани предельно бережно.
Лазерстимуляция. Принцип действия, лежащий в основе этого метода, обеспечивает протекание фотохимических процессов, оказывающих стимулирующее и восстанавливающее воздействие на ткани глаза.
Устройство офтальмологического лазера
Определяющим элементом в работе лазера является активная среда. Вещество, применяемое в работе, обуславливает применение источника энергии. Каждый газ требует особенного энергоносителя и способа доставки энергии.
Составные элементы конструкции описаны выше. В офтальмологическом лазерном оборудовании особое внимание уделено управлению работой системы. Врач получает возможность настраивать лазер с высокой точностью. Система датчиков и рычагов управления позволяет проводить широкий спектр операций.
Техника безопасности при работе с лазером: что следует знать окулисту
Каждый прибор имеет технический паспорт, где подробно изложены параметры оборудования. Эти характеристики определяют вредность прибора и меры необходимой безопасности. Окулист, при длительной работе с лазерами, должен строго соблюдать предписанные нормы поведения для предотвращения травмирования:
- При работе с оборудованием необходимо использовать защитные очки с установленными характеристиками, которые рассчитаны на защиту от конкретного типа излучения.
- Строго соблюдать график работы – обязательно делать перерывы в работе!
- При наличии противопоказаний (злокачественные опухоли, индивидуальные показания, беременность) работать с лазерами запрещено!
Применения лазерных технологий в офтальмологии обеспечивает высококачественную диагностику, оперативное принятие верного решения и достижение отличного результата в ходе операций любой сложности.
Источник: http://vashe-zrenie.ru/korrekciya/lazernaya/princip-raboty-i-vidy-lazerov.html
Какой метод Лазерной коррекции зрения выбрать?
Вы, скорее всего задаетесь вопросом: «А сколько же их существует и какие они есть, чем отличаются?». И самое главное: где найти честную информацию?
Для начала вспомните, сколько методов лазерной коррекции Вы встречали и о которых читали. Наверное, – более одного десятка. При этом, отсутствует четкое понимание, где действительно метод, а где просто маркетинговый ход. Давайте разбираться.
Сначала еще раз вспомним, что такое лазерная коррекция зрения – это фотохимическая абляция (выпаривание, удаление) слоёв роговицы под воздействием луча эксимерного лазера, имеющая следствием изменение кривизны внешней поверхности роговицы и, как результат – возвращению идеального зрения.
Принимая во внимание имеющиеся в мире типы лазеров и особенности их работы можно выделить 3 методики существенно отличающихся друг от друга по способу воздействия лазера на роговицу:
- Фоторефракционная кератэктомия (ФРК);
- LASIK;
- ReLEx SMILE.
Фоторефракционная кератэктомия (ФРК)
Методика ФРК и методика LASIK не являются конкурирующими (если не принимать во внимание амбиции отдельных производителей и клиник), а взаимно дополняют друг друга.
Поверхностными методами типа ФРК целесообразно выполнять операции по коррекции миопии и сложного миопического астигматизма, коррекция прочих рефракционных нарушений более эффективна при использовании клапанных технологий (LASIK).
Фоторефракционная кератэктомия (ФРК) (наиболее древний метод лазерной коррекции).
Воздействие производится непосредственно на внешнюю поверхность роговицы. Его разновидности:
- LASEK;
- Epi-Lasik,
- ASA;
- Транс-ФРК.
Для изменения формы роговицы при этом также используются эксимерный лазер. В ходе операции удаляется лишь 5-10% толщины роговицы при слабой и средней близорукости и до 30% при сильной близорукости.
Основное преимущество этой операции – это то, что сохраняется целостность и прочность роговицы. Эксимерный лазер позволяет удалять отдельные клетки роговицы, не повреждая при этом соседние.
Это позволяет с максимальной точностью изменить форму роговицы, при этом минимально ее травмируя.
Кроме того, этот метод позволяет корректировать не только близорукость, но и дальнозоркость и астигматизм.
Преимущества метода:
- поверхностный характер большинства осложнений;
- стойкий рефракционный эффект;
- «безножевая» техника операции.
Недостатки метода:
- длительное восстановление;
- не всегда предсказуемый рефракционный эффект;
- удаление естественного защитного слоя роговицы – эпителия, на восстановление которого требуется время;
- выраженный дискомфорт в течение 3–4 дней после операции.
LASIK Лазерный интрастромальный кератомилёз
LASIK Лазерный интрастромальный кератомилез (Laser-Assistedin Situ Keratomileusis) – воздействие производится на внутренние слои роговицы, которые предварительно обнажаются касательным срезом хирургического инструмента, либо фемтолазера (FemtoLasik) и отгибанием полученного клапана.
ЛАСИК (или ЛЭСИК) – это гибридная технология, представляющая собой комбинацию лазерного воздействия и микрохирургической техники.
Если ФРК проводится только с помощью лазера, то операция LASIK выполняется с использованием дополнительного устройства – микрокератома, позволяющего сделать тонкий срез поверхностных слоев роговицы (при этом защитный слой сохраняется). Воздействие лазером осуществляется в глубине стромы роговицы.
До последнего времени основные осложнения при проведении ЛАСИКа были связаны именно с лоскутом. Сейчас эти проблемы уходят в прошлое, так как появились современные надежные и точные (автоматические) модели микрокератомов, где роль человека сведена к минимуму.
Эта технология лазерной коррекции зрения имеет ряд преимуществ по сравнению с ФРК.
ЛАСИК быстро и эффективно улучшает остроту зрения, позволяет избежать ношения повязки (или специальных линз), болевого синдрома в послеоперационном периоде, возникновения характерных для ФРК осложнений, таких как развитие хейза и задержка реэпителизации (восстановление эпителиального слоя). К тому же ЛАСИК позволяет корректировать аметропии (близорукость, дальнозоркость, астигматизм) высоких степеней.
Технология ЛАСИК прошла многоэтапные клинические испытания, прежде чем ее начали использовать в офтальмологических центрах и клиниках. Многолетние наблюдения за пациентами показали, что эксимерный лазер не вызывает каких-либо нарушений, так как воздействие происходит только на одну из преломляющих сред – роговицу, и глубина воздействия строго ограничена.
Сегодня с ней работают медицинские центры и клиники в 45 странах. За последние 10 лет в мире проведено более 5 миллионов коррекций зрения по методике ЛАСИК.
Иногда Вы можете встретить упоминание методов «Интра-ЛАСИК» и «Super-LASIK» и др. которые практически ничем не отличаются друг от друга, и употребляются в разных контекстах лишь в рекламных целях.
Что же касается расчетных параметров, то стоит отметить, что большинство рефракционных хирургов отдают предпочтение эксимерлазерной коррекции по программе индивидуализированный (Custom-Q) LASIK, которая является самым последним обновлением ПО лазерной машины WaveLight EX500 (Alcon). Она позволяет максимально точно рассчитать параметры лазерной коррекции и смоделировать такую поверхность роговицы, которая максимально компенсирует все имеющиеся искажения. Custom-Q LASIK рекомендуется также тем пациентам, чей образ жизни, профессия требуют особого качества зрения.Преимущества метода:
- быстрое восстановление зрения;
- сохранение эпителия;
- отсутствие болевого синдрома и риска образования хейзов;
- более точная предсказуемость результата операции;
- позволяет проводить коррекции высоких степеней аметропий (близорукости, дальнозоркости и астигматизма);
- оперируются оба глаза в один день.
Недостатки метода:
- невозможность применения при достаточно тонкой роговице;
- ограничение при кератоконусе.
FemtoLasik является разновидностью LASIK – это относительно новая лазерная рефракционная операция, позволяющая проводить коррекцию зрения без применения скальпелей и механических микролезвий, путем выполнения процедуры исключительно при помощи лазер.
ReLEx® SMILE
Не так давно появившийся метод лазерной коррекции, операция при котором проходит без формирования роговичного лоскута (flap), как в технологии LASIK и без смещения роговичного эпителия, как при операциях ФРК/LASEK.
Операция выполняется с использованием только фемтосекундного лазера.
Лазерный луч формирует лентикул (линзочку) заранее заданных параметров в толще роговичной ткани, которая затем извлекается через малый разрез 2−4 мм, на поверхности роговицы.
Но, пока, по мнению ряда ведущих рефракционных хирургов, данный метод уступает хорошо зарекомендовавшему себя индивидуализированному (Custom-Q) LASIK.
Подведем итог вышесказанному. Если бы мои друзья или знакомые меня спросили, какой метод лазерной коррекции зрения я бы им порекомендовал, то в 99% случаев это будет именно LASIK по методике индивидуализированный (Custom-Q).
Виктор Копылев
Рефракционный хирург
Источник: https://retina.by/kakoj-metod-lazernoj-korrekcii-zreniya-vybrat
Использование лазеров в офтальмологии

Первой отраслью медицины, в которой нашли применение лазеры, была офтальмология. Слово «LASER» является аббревиатурой от английского «Light Amplification by Stimulated Emission of Radiation» — «усиление света с помощью индуцированного излучения». Применяют также термин ОКГ, составленный из первых букв слов «оптический квантовый генератор».
Лазеры принципиально отличаются от других источников света свойствами светового потока: когерентностью, монохроматичностью, строгой направленностью (малой расходимостью).
Работа лазеров основана на принципе индуцированного излучения в атомах и молекулах.
Это означает, что излучение атомов активной среды происходит одновременно, вследствие чего суммарное излучение имеет идеальную регулярность в пространстве и времени.
В качестве активной среды в лазерах могут быть использованы твердые, жидкие и газообразные вещества. В твердотельных лазерах применяются кристаллические или аморфные диэлектрики, в жидкостных — растворы различных веществ. Активная среда (кристаллы, газы, растворы, полупроводники) чаще всего определяет тип лазера (например, рубиновый, аргоновый, диодный и др.).
Монохроматичность и параллельность света лазера позволяет с его помощью избирательно и локально воздействовать на различные биологические ткани.
Существующие лазерные установки можно условно разделить на две группы:
- Мощные лазеры на неодиме, рубине, углекислом газе, оксиде углерода, аргоне, парах металлов и др.;
- Лазеры, дающие низкоэнергетическое излучение (гелий-неоновые, гелий-кадмиевые, на азоте, на красителях и др.), не оказывающее выраженного теплового воздействия на ткани.
В настоящее время созданы лазеры, излучающие в ультрафиолетовой, видимой и инфракрасной областях спектра.
Биологические эффекты лазера определяются длиной волны и дозой светового излучения.
В лечении глазных заболеваний обычно применяются:
- эксимерный лазер (с длиной волны 193 нм);
- аргоновый (488 нм и 514 нм);
- криптоновый (568 нм и 647 нм);
- диодный (810 нм);
- Nd:YAG-лазер с удвоением частоты (532 нм), а также генерирующий на длине волны 1,06 мкм;
- гелий-неоновый лазер (630 нм);
- 10-углекислотный лазер (10,6 мкм).
Длина волны лазерного излучения определяет область применения лазера в офтальмологии.
Например, аргоновый лазер излучает свет в синем и зеленом диапазонах, совпадающий со спектром поглощения гемоглобина.
Это позволяет эффективно использовать аргоновый лазер при лечении сосудистой патологии: диабетической ретинопатии, тромбозах вен сетчатки, ангиоматозе Гиппеля-Линдау, болезни Коатса и др.
; 70% сине-зеленого излучения поглощается меланином и преимущественно используется для воздействия на пигментированные образования.
Криптоновый лазер излучает свет в желтом и красном диапазонах, которые максимально поглощаются пигментным эпителием и сосудистой оболочкой, не вызывая повреждения нервного слоя сетчатки, что особенно важно при коагуляции центральных отделов сетчатки.Диодный лазер незаменим при лечении различных видов патологии макулярной области сетчатки, так как липофусцин не поглощает его излучение. Излучение диодного лазера (810 нм) проникает в сосудистую оболочку глаза на большую глубину, чем излучение аргонового и криптонового лазеров.
Поскольку его излучение происходит в ИК-диапазоне, пациенты не ощущают слепящего эффекта во время коагуляции. Полупроводниковые диодные лазеры компактнее, чем лазеры на основе инертных газов, могут питаться от батареек, им не нужно водяное охлаждение.
Лазерное излучение можно подводить к офтальмоскопу или к щелевой лампе с помощью стекловолоконной оптики, что дает возможность использовать диодный лазер амбулаторно или у больничной койки.
Неодимовый лазер на алюмоиттриевом гранате (Nd:YAG-лазер) с излучением в ближнем ИК-диапазоне (1,06 мкм), работающий в импульсном режиме, применяется для точных внутриглазных разрезов, рассечения вторичных катаракт и формирования зрачка.
Источником лазерного излучения (активной средой) в данных лазерах служит кристалл иридий-алюминиевого граната с включением в его структуру атомов неодимия. Назван этот лазер «ИАГ» по первым буквам излучающего кристалла.
Nd:YAG-лaзep с удвоением частоты, излучающий на длине волны 532 нм, является серьезным конкурентом аргоновому лазеру, так как может использоваться и при патологии макулярной области.
He-Ne-лазеры — низкоэнергетические, работают в непрерывном режиме излучения, обладают биостимулирующим действием.
Эксимерные лазеры излучают в ультрафиолетовом диапазоне (длина волн — 193-351 нм). С помощью этих лазеров можно удалять определенные поверхностные участки ткани с точностью до 500 нм, используя процесс фотоабляции (испарения).
Направления использования лазеров в офтальмологии
- Лазеркоагуляция. Используют термическое воздействие лазерного излучения, которое дает особенно выраженный терапевтический эффект при сосудистой патологии глаза: лазеркоагуляция сосудов роговицы радужки, сетчатки, трабекулопластика, а также воздействие на роговицу ИК-излучением (1,54-2,9 мкм), которое поглощается стромой роговицы, с целью изменения рефракции. Среди лазеров, позволяющих коагулировать ткани, в настоящее время по-прежнему наиболее популярным и часто используемым является аргоновый лазер. Увеличение размеров глазного яблока при миопии в большинстве случаев сопровождается истончением и растяжением сетчатки, ее дистрофическими изменениями. Подобно натянутой нежной вуали, она местами «расползается», в ней появляются мелкие отверстия, что может вызвать отслойку сетчатки — самое тяжелое осложнение близорукости, при котором значительно, вплоть до слепоты, может снижаться зрение. Для предупреждения осложнений при дистрофических изменениях сетчатки применяется периферическая профилактическая лазерная коагуляция (ППЛК). В ходе операции излучением аргонового лазера производится «приваривание» сетчатки в участках ее истончения и вокруг разрывов. Когда патологический рост глаза остановлен и проведена профилактика осложнений (ППЛК), становится возможной рефракционная хирургия близорукости.
- Фотодеструкция (фотодисцизия). Благодаря высокой пиковой мощности под действием лазерного излучения происходит рассечение тканей. В его основе лежит электрооптический «пробои» ткани, возникающий вследствие высвобождения большого количества энергии в ограниченном объеме. При этом в точке воздействия лазерного излучения образуется плазма, которая приводит к созданию ударной волны и микроразрыву ткани. Для получения данного эффекта используется инфракрасный YAG-лазер.
- Фотоиспарение и фотоинцизия. Эффект заключается в длительном тепловом воздействии с испарением ткани. С этой целью используется ИК СО2-лазер (10,6 мкм) для удаления поверхностных образований конъюнктивы и век.
Фотоабляция (фотодекомпозиция). Заключается в дозированном удалении биологических тканей. Речь идет об эксимерных лазерах, работающих в жестком УФ-диапазоне (193 нм). Область использования: рефракционная хирургия, лечение дистрофических изменении роговицы с помутнениями, воспалительные заболевания роговицы, оперативное лечение птеригиума и глаукомы.
- Лазерстимуляция. С этой целью в офтальмологии используется низкоинтенсивное красное излучение He-Ne-лазеров. Установлено, что при взаимодействии данного излучения с различными тканями в результате сложных фотохимических процессов проявляются противовоспалительный, десенсибилизирующий, рассасывающий эффекты а также стимулирующее влияние на процессы репарации и трофики. Лазерстимуляция в офтальмологии применяется в комплексном лечении увеитов склеритов, кератитов, экссудативных процессов в передней камере глаза, гемофтальмов, помутнений стекловидного тела, преретинальных кровоизлияний, амблиопий, после операционных вмешательств ожогов, эрозий роговицы, некоторых видах ретино- и макулопатии Противопоказаниями являются увеиты туберкулезной этиологии, гипертоническая болезнь в стадии обострения, кровоизлияния сроком давности менее 6 дней.
Первые четыре направления использования лазеров в офтальмологии относятся к хирургическим, а лазерстимуляция — к терапевтическим методам лечения.
Лазеры в диагностике
- Лазерная интерферометрия позволяет сделать заключение о ретинальной остроте зрения при мутных глазных средах, например перед операцией по поводу катаракты.
- Сканирующая лазерная офтальмоскопия дает возможность исследовать сетчатку без получения оптического изображения. При этом плотность мощности излучения, падающего на сетчатку, в 1000 раз ниже, чем при использовании метода офтальмоскопии, к тому же нет необходимости расширять зрачок.
- С помощью лазерного допплеровского измерителя скорости можно определить скорость кровотока в сосудах сетчатки.
Методики лазерной коррекции зрения — фотохимическая абляция слоёв роговицы под воздействием луча эксимерного лазера, имеющая следствием изменение кривизны внешней поверхности роговицы и, как следствие, её рефракции, что приводит к фокусированию…
© 2013–2019, Eyes for me!
Источник: https://eyesfor.me/home/study-of-the-eye/lasers-in-ophtalmology.html
Лазерная коррекция зрения: плюсы и минусы операции

Лазерная коррекция зрения многим «очкарикам» представляется панацеей. Еще бы, несколько минут в процедурном кабинете – и мир снова заиграет яркими красками. Так ли все радужно на самом деле и насколько необходимо именно вам избавиться от очков или линз, мы рассмотрим в нашей статье.
История метода
Глаза – самый хрупкий орган нашего организма, поэтому целью офтальмологов всегда было найти способ коррекции с минимальным вмешательством. Первый метод коррекции – радикальную кератотомию – стали использовать в 30-х годах прошлого века.
Роговица глаза иссекалась по направлению от зрачка к периферии, насечки впоследствии зарастали, форма глаза изменялась и зрение приходило в норму. Такой метод был чреват множеством осложнений (самое критичное – помутнение роговицы и потеря зрения).
Знаменитый офтальмохирург Святослав Федоров доработал технологию кератотомии в 70-х годах, снизив послеоперационные риски. Он стал использовать мощные микроскопы и тончайшие алмазные скальпели, что обеспечивало минимально возможную травматичность.
Однако долгий и сложный период реабилитации оставался неизбежным – несколько месяцев пациентам запрещалось перенапрягаться и поднимать тяжести.Последствия такого вмешательства породили самые страшные мифы, которые до сих пор пугают людей со слабым зрением.
Первая операция с применением лазера была проведена в 1985 году. Фоторефракционная кератэктомия (ФРК) воздействовала на поверхностные слои роговицы, испаряя тончайший слой.
Восстановительный период сократился до 2-4 дней, период полной адаптации – до 3 недель. Чуть позже стали применяться защитные линзы, которые необходимо было носить после операции.
Сейчас методика ФРК считается устаревшей и используется только в случае невозможности другого метода коррекции.
Технология ЛАСИК (LASIK) и ее модификации
Лазерный кератомилез (ЛАСИК) сочетает микрохирургическое воздействие и эксимер-лазерную технологию. При помощи специального прибора – микрокератома – формируется лоскут из верхнего слоя роговицы.
Он отгибается, чтобы лазер смог воздействовать на внутренние слои. Луч лазера, испаряя ткани, формирует новую форму роговицы, вследствие чего зрение приходит в норму.
Затем лоскут возвращается на место, при этом нарушенный эпителий восстанавливается самостоятельно.
Методика ЛАСИК имеет медицинские ограничения:
- близорукость до –15 диоптрий;
- дальнозоркость до +6,0 диоптрий;
- астигматизм до ± 3 диоптрий;
- тонкая роговица.
Основным показателем, определяющим возможность проведения лазерной коррекции, является толщина роговицы. Если слой слишком тонкий, врач предложит более щадящие варианты: ЛАСЕК, Эпи-ЛАСИК, СУПЕР-ЛАСИК, ФЕМТО-ЛАСИК.
Кому не «светит» лазер
Коммерческие медицинские клиники зачастую записывают на лазерную коррекцию всех желающих. Это и неудивительно, ведь операция по восстановлению денег – удовольствие недешевое. Между тем, ведущие специалисты предостерегают пациентов: проводить коррекцию можно только при условии стабильности зрения.
Важно! Для проведения операции недостаточно текущего обследования состояния глаз! Офтальмолог должен проследить динамику как минимум за два года. Если близорукость или дальнозоркость за этот период прогрессировали, проводить вмешательство нельзя. В этом случае велик риск того, что зрение через некоторое время снова ухудшится.
Кроме состояния зрительной системы противопоказаниями к проведению операции могут стать:
- Системные заболевания – СПИД, сахарный диабет, астматические синдромы, кожные заболевания;
- Воспалительные процессы в глазах и на веках;
- Глазные болезни — катаракта, иридоциклит, глаукома;
- Беременность и период лактации;
- Возраст до 18 лет и после 40 лет;
- Наркотическая либо алкогольная зависимость;
- Психические отклонения.
Перед операцией на глазах стоит пройти детальное обследование всего организма и проконсультироваться не только с офтальмологом, но со своим лечащим врачом.
Как не создать себе проблем: «теневая» сторона лазерной коррекции
Многие ведущие офтальмологи неоднозначно относятся к процедуре лазерной коррекции. Как и любая операция, ЛАСИК должна иметь строгие медицинские показания:
- Высокая степень близорукости;
- Непереносимость очков и контактных линз;
- Большая разница в аномалии рефракции левого и правого глаза (более 2,5 диоптрий).
Если вы просто хотите повысить уровень комфортности жизни, то стоит тщательно продумать все возможные последствия. Реклама обещает, что простая операция на всю жизнь избавит вас от очков? Стоит верить только фактам.
Американская академия офтальмологии не так давно опубликовала доклад в журнале Ophthalmology, где были перечислены побочные эффекты лазерной коррекции:
- Синдром «сухого глаза»;
- Появление звездочек и светящихся кругов перед глазами;
- Нарушение ночного зрения.
Общество офтальмологов России, в свою очередь, опубликовало исследования, доказывающие – после операции часто снижается контрастная чувствительность. У пациентов снижается способность к различению очертаний предметов и цветового диапазона – одна из важнейших функций зрения.
Нужно понимать, что операция истончает слой роговицы и снижает ее устойчивость к внешним воздействиям. Реклама говорит о том, что вы сможете вернуться к обычному ритму жизни чуть ли не на следующий день. Офтальмологи же дружно советуют беречься от высоких физических и эмоциональных нагрузок.
Послеоперационные осложнения можно разделить на несколько основных групп:
Осложнения, оказывающие влияние только на длительность восстановительного периода
- Отек роговицы;
- Медленная либо недостаточная реэпителизация;
- Аллергические реакции;
- Временное опущение века;
- Недостаток слезной жидкости.
Осложнения, требующие медицинского вмешательства
- Легкое замутнение роговицы;
- Выраженная сухость глаза;
- Кератит бактериальной или герпетической этиологии.
Осложнения, требующие хирургической коррекции
- Неполная коррекция;
- Регресс рефракционных эффектов;
- Недостаточное удаление эпителия;
- Выраженное помутнение роговицы.
Послеоперационное наблюдения является обязательным условием для лазерной коррекции, а любой дискомфорт – веским поводом для срочного посещения врача.
Что будет с прооперированным глазом через десять лет?
Лазерная операция не излечивает заболевания глаз. «Шлифовка» борется с последствиями, придавая глазу нормальную форму. При этом причины близорукости, дальнозоркости и астигматизма никуда не деваются. Они продолжают влиять на глаз с неменьшей силой и могут спровоцировать дальнейшие деформации.
Со временем эффект коррекции может ослабеть, и человек будет вынужден снова пользоваться очками. Если на этот процесс наложатся возрастные проблемы либо изменение гормонального фона (например, при беременности или некоторых заболевания), могут возникнуть серьезные проблемы с роговицей.
Святослав Федоров говорил: безответственное отношение пациента к своему здоровью является противопоказанием к операции.
Именно поэтому принимать решение о лазерной коррекции нужно взвешенно. Лучше обратиться в несколько клиник и выслушать мнения практикующих хирургов-офтальмологов.
Важно! Процент возникновения осложнений минимален, но все-таки они имеют место быть. Консультирующий врач обязан предупредить пациента о всех возможных последствиях. Если вам поют песню о стопроцентной безопасности, в такой клинике лучше не оперироваться.
Практические советы
Тем, кто решился на операцию.
Уточните модель и уровень используемого оборудования. Чем новее аппаратура, тем выше ее точность.
Не стесняйтесь задавать вопросы на приеме. Доктор обязан дать полную информацию о всех минусах и возможных осложнениях.
Выясните уровень профессионализма врача – операцию может проводить только аттестованный специалист, обучавшийся в клинической ординатуре по офтальмологии. Не стесняйтесь озаботиться отзывами о клинике и конкретном хирурге.
Уделите внимание договору – в нем должны быть указаны все пункты, касающиеся операции и послеоперационного наблюдения (вплоть до послеоперационной коррекции).Источник: http://hochuvidet.ru/lazernaya-korrektsiya-zreniya-plyusy-minusy-operatsii/
Лазерное лечение глаз: назначение врача, плюсы и минусы, принцип действия и алгоритм проведения процедуры
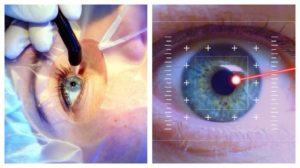
Современное оборудование и постоянные исследования в области офтальмологии позволяют спасти зрение даже в самых сложных случаях. Лазерное лечение является одной из самых эффективных процедур по восстановлению зрения.
Благодаря этому методу можно изменить форму глазной роговицы максимально щадящим способом. После лазерного лечения глаз появляется возможность ясно и четко видеть окружающий мир.
Поэтому каждый, кто страдает от проблем со зрением, должен все об этой процедуре.
Для чего проводят лазерное лечение
Человеческий глаз – это целая система, которая представляет собой очень сложный механизм. Нервные окончания глаз подают зрительные сигналы прямиком в мозговую систему.
Благодаря этому процессу человек видит окружающий мир. Из-за некоторых заболеваний световые лучи не фокусируются должным образом на оболочке глазной сетчатки.
Это способствует искаженному восприятию зрения, объекты приобретают размытый и нечеткий вид.
Главной задачей лазерного лечения глаз считается восстановление преломляющих действий, которые мешают видеть предметы четко. Лазерный луч моделирует роговицу глаза, вновь возвращая ей способность правильно преломлять сигналы света, которые фиксируются на зоне сетчатки.
С помощью очков и линз можно лишь на время скорректировать этот недуг, но только лазер решает проблему раз и навсегда. Именно поэтому все офтальмологи рекомендуют пациентам, имеющим проблемы со зрением, сделать лазерное лечение сетчатки глаз и вновь ясно смотреть на мир.
Кому назначают лазерную коррекцию
Эта методика восстановления зрения нужна тем людям, у которых нарушена рефракция. Она же представляет собой способность создавать образы с помощью сетчатки, хрусталика и роговицы.
Именно через роговицу осуществляется преломление световых лучей. Весь этот сложный процесс и имеет название «рефракция». Когда она нарушена, человек видит образы и предметы нечетко.
Это может спровоцировать такие заболевания, как дальнозоркость, близорукость или астигматизм.
Этот метод коррекции зрения может быть показан в следующих ситуациях:
- При плохом зрении: близорукости, дальнозоркости, астигматизме.
- При нежелании носить очки или контактные линзы.
- Когда образ жизни или профессиональная деятельность не позволяет носить очки. К этой категории относятся люди, которые работают в пыльных условиях, а также спортсмены, врачи и актеры.
- При профессиях, которые требуют четкого и ясного зрения: пилоты, врачи, водители.
При восстановлении зрения этим способом такие заболевания, как близорукость, дальнозоркость и астигматизм, проходят навсегда. Лазерное лечение глаз делают людям в возрасте от 18 до 55 лет. Раньше делать его не нужно, так как глазные яблоки будут еще не до конца сформированы.
Если провести лечение лазером в возрасте от 55 лет, это может принести не 100% результат. С годами хрусталик глаза сильно уплотняется, что ведет к слабому восприятию воздействия лазера. Поэтому чем раньше заняться восстановлением зрения, тем более эффективным будет результат.
Исключением являются лишь заболевания, которые не связаны с патологическим нарушением зрения. К ним относят различные травмы и повреждения сетчатки и глазного яблока.
В таком случае врач офтальмолог проводит индивидуальное обследование и только потом определяет метод терапии.
Лазерное лечение разрыва сетчатки глаза у подростка или ребенка проводится после тщательного разбора возможных осложнений операции.
Противопоказания к лечению лазером
Далеко не каждый может воспользоваться этой потрясающей возможностью восстановить зрение. Операция противопоказана в следующих случаях:
- При возрасте меньше 18 лет. Лазерное лечение глаз у детей запрещено.
- Во время беременности и кормления грудью.
- При заболевании сахарным диабетом.
- Нельзя делать лазерную коррекцию тем, кто страдает от иммунодефицита или системных заболеваний.
- Катаракта глаза. Лазерное лечение необходимо будет проводить в два этапа.
Для исключения осложнений в обязательном порядке проводят обследование всего организма. Для лечения таких заболеваний, как катаракта, миопия и разрыв сетчатки, перед восстановлением проводят процедуру коагуляции.
Лечение лазерной коагуляцией
Это оперативное вмешательство делают при различных патологиях сетчатки. Лазерная коагуляция улучшает зрение, восстанавливает кровообращение в сосудах, а также предотвращает возможность затекания жидкости непосредственно под сетчатку. Лечение выполняют по следующим показаниям:
- При нарушении в работе сосудов на сетчатке.
- Дистрофии сетчатки.
- Тромбозе вен.
- Отслойке сетчатки.
- Миопии.
- Катаракте.
Плюсы лечения лазером
Данная процедура лазерного лечения глаз имеет огромное количество преимуществ. Среди них нужно выделить следующие:
- Быстрый реабилитационный процесс.
- Отсутствие боли во время операции и после нее.
- Абсолютная безвредность.
- Эффективность и гарантия 100% восстановления зрения.
- Можно сделать операцию до 55 лет.
- Стойкий результат на долгие годы.
- За одну процедуру делается коррекция обоих глаз.
- Лазерную коррекцию можно делать при любой офтальмологической проблеме.
Вышеперечисленные достоинства делают лазерное лечение глаз самым лучшим методом восстановления зрения. Однако не бывает идеальных методик, поэтому даже у этой процедуры есть несущественные минусы.
Недостатки лазерного лечения
Задумываясь о минусах коррекции зрения лазером, можно выделить небольшой дискомфорт от операции, который будет длиться около 4-5 дней. У особенно чувствительных людей могут проявляться болезненные ощущения. После восстановления зрения лазером придется некоторое время пользоваться глазными каплями. Они помогут глазам реабилитироваться от воздействия луча.
Исходя из отзывов о лазерном лечении глаз, можно сделать вывод о том, что в редких случаях процедура проходит с осложнениями. К ним относятся различные повреждения нервных окончаний и роговицы глаза. Но такое возможно лишь при неудачном выборе клиники и врача.
Подобные осложнения необходимо сразу же исправлять, иначе они приведут к ухудшению зрения. Еще одним недостатком лазерной коррекции считается невозможность выполнять домашние дела какое-то время после лечения.
Под запретом будет использование компьютера, чтение и многие другие привычные занятия.
Подготовка к лечению
Такая серьезная методика требует к себе особенной подготовки. За неделю до предполагаемой коррекции зрения необходимо перестать пользоваться линзами и очками.
Чтобы избежать возможных трудностей, связанных с ограничением зрения, лучше взять на работе больничный или отпуск. За этот промежуток времени глаза отдохнут от напряжения, и роговица приобретет свою естественную форму.
Благодаря такой подготовке операция пройдет максимально эффективно и легко, а период восстановления займет гораздо меньше времени.
Помимо отказа от очков и линз, необходимо сдать некоторые анализы и пройти обследование у врача офтальмолога. За сутки перед операцией нужно отказаться от курения и спиртного.Также нельзя пользоваться декоративной косметикой. Вечером перед процедурой следует тщательно очистить лицо, волосы и дать организму хорошо отдохнуть.
При сильном волнении или тревоге нужно выпить мягкое седативное средство на травах.
Как проходит операция
Перед тем как приступить к лазерному лечению, врач закапывает пациенту в глаза анестетик. После этого можно располагаться на операционном столе и готовиться к операции. Чтобы избежать моргания, в глаза вставляют специальные расширители. После этого врач приступает к активным действиям. Операцию обычно проводят в три этапа:
- Во время первого этапа отделяется верхний слой лоскутков роговицы. Врач выполняет эту процедуру с помощью микрохирургического инструмента под названием микрокератом. Эти действия помогают открыть доступ для работы в среднем слое ткани роговицы. Этап длится всего несколько секунд и человек не испытывает при этом болевые ощущения.
- На втором этапе врач испаряет однородный внутренний слой роговицы до тех пор, пока она не примет необходимую кривизну.
- В завершение на роговицу возвращают верхний защитный слой.
Вся операция проходит довольно быстро. Пациенту не нужно оставаться под наблюдением в стационаре. Но ему необходим сопровождающий, который сможет отвезти его домой и какое-то время позаботиться.
Реабилитация после лазерной коррекции
Чтобы поскорее начать хорошо видеть, необходимо придерживаться следующих рекомендаций послеоперационного периода:
- Не сидеть за компьютером и не читать. Исходя из отзывов о лазерном лечении сетчатки глаз, это правило соблюдать просто необходимо.
- Не пользоваться декоративной косметикой.
- Предотвращать попадание воды в глаза.
- Не тереть глаза и беречь их от различных повреждений.
- Около месяца не ходить в сауну, солярий и баню.
- Не ходить в тренажерный зал и по возможности ограничиться легкой физической нагрузкой.
- Выходить на работу или учебу только после одобрения врача.
- Не курить и не пить спиртное.
Этих мер необходимо придерживаться от 1 до 4 недель в зависимости от скорости восстановления зрения.
Источник: https://FB.ru/article/422895/lazernoe-lechenie-glaz-naznachenie-vracha-plyusyi-i-minusyi-printsip-deystviya-i-algoritm-provedeniya-protseduryi