Васкулит кожный. Лейкоцитокластический (кожный) васкулит: о природе и лечении заболевания
Содержание
Лейкоцитокластический (кожный) васкулит: о природе и лечении заболевания — Лечим всё
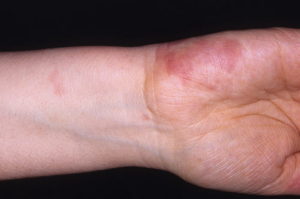
Васкулиты кожи являются кожным заболеванием, которое характеризуется патологическим изменением кожи, подкожной клетчатки и сосудов мелкого и среднего калибра. Особенности течения кожного васкулита будут зависеть от вида вовлеченных в патологический процесс сосудов и причины возникновения заболевания.
Этиология заболевания
Кожный васкулит является полиморфным заболеванием. Однако этиология его по сей день не изучена до конца. Но есть несколько научных теорий, которые рассматривают природу возникновения данного заболевания:
- Причина развития васкулита – перенесенные вирусные и инфекционные заболевания. При этом возникает неестественная реакция иммунитета на возбудителя, что, в свою очередь, приводит к развитию данной патологии. Довольно часто васкулит возникает после перенесенного вирусного гепатита.
- Аутоиммунная теория. Защитная система организма (иммунитет) в определенный момент начинает воспринимать клетки сосудов собственного организма как посторонние элементы и пытается их уничтожить. Это приводит к обширным поражениям сосудов.
- Генетическая теория. При сочетании неблагоприятных факторов внешней среды и отягощенной наследственности риск заболевания увеличивается в разы. Если в роду у кого-то был зафиксирован этот диагноз, то риск развития патологии велик.
Выделяют две основные группы причин развития данного патологического процесса:
- вирусы, бактерии, микобактерия туберкулеза, грибки, кокки;
- сенсибилизация (повышенная чувствительность) организма к медицинским препаратам (очень часто сенсибилизация проявляется по отношению к антибактериальным препаратам).
Факторы риска, способствующие возникновению патологии:
- Возраст. Чаще всего заболевание поражает детей и людей пожилого возраста.
- Воздействие низких температур на организм.
- Частое и длительное пребывание под открытым солнцем.
- Чрезмерные физические нагрузки.
- Нервное перенапряжение.
- Травматизация.
- Перенесенные оперативные вмешательства.
- Заболевания внутренних органов (печени, сердечно-сосудистой системы).
- Эндокринные заболевания (сахарный диабет).
Классификация
Единой классификации как таковой не существует. Виды болезни различают по многим признакам. Основываясь на этиологию возникновения заболевания, выделяют две формы:
- Первичный васкулит – самостоятельное заболевание.
- Вторичный васкулит – осложнение или синдром другого заболевания.
Многие специалисты подразделяют васкулиты по глубине расположения патологически измененных кровеносных сосудов:
- Поверхностный – в патологический процесс вовлечены сосуды, расположенные в дерме.
- Глубокий – поражаются сосуды, находящиеся между кожей и подкожной клетчаткой.
Поверхностные васкулиты:
- Геморрагический.
- Аллергический.
- Лейкокластический.
- Капилляриты хронического течения.
Глубокие васкулиты:
- Узелковый периартериит.
- Острая узелковая эритема.
- Хроническая узелковая эритема.
Клинические проявления
Васкулит кожи в зависимости от причины возникновения и вида пораженных кровеносных сосудов проявляется различными симптомами. Но все же специалисты выделяют некоторые общие признаки патологии, которые объединяют все эти заболевания в одну группу:
- изменения кожных покровов воспалительной природы;
- высыпания симметричны;
- часто возникает отечность, некротизирование тканей и кровоизлияния;
- заболевание в первую очередь проявляется на коже ног;
- прослеживается четкая связь с перенесенными заболеваниями, наличием аллергии и другими предрасполагающими факторами;
- острое или рецидивирующее течение заболевания.
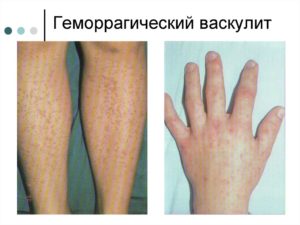
Геморрагический васкулит проявляется вовлечением в патологический процесс сосудов кожных покровов мелкого калибра. Проявляется болезнь кожными высыпаниями в виде мелких кровоизлияний (пурпура).
Эти кровоизлияния несколько возвышаются над кожей, они пальпируются (определяются на ощупь). Человек жалуется на боли в мышцах и суставах. В патологический процесс вовлекаются почки и желудочно-кишечный тракт.
Эта патология может развиться у людей разного возраста, но более подвержены заболеванию дети до восьми лет, преимущественно мальчики.
Геморрагическое воспаление сосудов происходит после перенесенной инфекции, по истечении 20 дней. Оно начинается остро с гипертермии (повышение температуры тела до высоких значений), а у детей ярко выражены симптомы интоксикации:
- слабость;
- тошнота;
- головокружение;
- рвота;
- головные боли.
Это заболевание протекает в различных формах:
- кожная;
- кожно-суставная;
- абдоминально-кожная;
- почечно-кожная;
- смешанная.
Течение патологического процесса: острое, молниеносное или затяжное. Длится заболевание неделями или даже годами.
Высыпания появляются на симметричных участках ног и ягодиц, при надавливании на них они не исчезают. Сыпь появляется толчкообразно каждую неделю. Особенно интенсивно сыпет первые несколько раз. Симптомы поражения суставов возникают либо несколько позднее, либо одновременно с кожными проявлениями. Патологический процесс чаще всего затрагивает крупные суставы нижних конечностей.
При стремительном течении болезни наблюдается некротическое поражение кожных покровов. Молниеносная форма кожного васкулита протекает достаточно тяжело с высокой гипертермией, множественными высыпаниями как на кожных покровах, так и на слизистых оболочках. Часто заканчивается летальным исходом.
Аллергический васкулит (артериолит) проявляется симметричными полиморфными высыпаниями. Они могут быть в виде папул, пустул, пятен, пузырьков, волдырей, некротических изъязвлений.
Этот вид заболевания развивается из-за действия на сосуды комплексов иммунной природы. Большое значение в данном случае имеют хронические очаги инфекции (тонзиллит, кариозные зубы, фурункулез и так далее) и сенсибилизация организма к определенным веществам.
В зависимости от того, какого рода преобладают высыпания, выделяют три типа артериолитов:
- Геморрагический.
- Узелково-некротический.
- Полиморфно-узелковый.
Перед появлением сыпи пациенты жалуются на общие недомогания (боли в голове, снижение работоспособности, общую слабость). В разгаре патологического процесса возникают жалобы на суставные и абдоминальные (в животе) боли. После высыпаний часто остаются рубцовые изменения на кожных покровах. Для данного типа заболевания характерно рецидивирующее течение.
Лейкокластический васкулит является изолированным кожным заболеванием, поражение внутренних органов не наблюдается. Болезнь вначале проявляется нарушением общего самочувствия, гипертермией и болезненностью в суставах.
Изменения на коже в виде пятнисто-папулезной сыпи, язв, везикул, пурпуры или высыпаний как при крапивнице. Эти элементы не беспокоят пациента, в редких случаях возникает зуд и жжение кожи. При первичном возникновении заболевания оно проходит за несколько недель, месяцев.
При рецидивирующем течении лечение занимает месяцы, и даже годы.
Узелковый периартериит – воспаление некротического характера артерий мелкого и среднего калибра мышечного типа с вовлечением в процесс внутренних органов. Данное заболевание чаще всего поражает лиц мужского пола средней возрастной категории. Болезнь может развиться остро или постепенно. Общие симптомы:
- гипертермия;
- резкое снижение веса тела;
- артралгия;
- миалгия;
- абдоминальные боли;
- высыпания на коже;
- симптомы поражения органов и систем.
Выделяется две формы болезни: классическая и кожная. Высыпания представляют собой одиночные или множественные узелки. При пальпации они подвижные, плотные и болезненные. Узлы часто локализуются по ходу артерий, на голенях и предплечьях (на разгибательных их частях), кистях, шеи и лице. В центре узелка возможно образование некротической язвы, которая может кровоточить длительное время.
Острая узловая эритема проявляется наличием на нижних конечностях болезненных узлов розовой окраски, повышением температуры тела, болью в голове, поносом, воспалением слизистой оболочки глаз. Чаще данная патология выявляется у лиц женского пола, в возрасте до 30 лет.
Хроническая узловая эритема поражает женщин среднего возраста. Узлы образуются на голенях. Они разной величины, кожные покровы над узлами гиперемированы (красные).
Диагностика
Диагностика данной патологии включает в себя ряд комплексных исследований. Проводится лабораторная диагностика, которая состоит из исследования крови и мочи пациента.
Выявляется снижение показателей гемоглобина, увеличивается число лейкоцитов и тромбоцитов, отмечается ускорение СОЭ (скорость оседания эритроцитов).
В моче фиксируется наличие лейкоцитов, белка и эритроцитов (микрогематурия).
Помимо анализов, пациенту назначаются инструментальные методы исследования:
- Ангиография. Она помогает исследовать патологически измененные сосуды.
- Ультразвуковое исследование направлено на изучение состояния сосудистых стенок и тока крови.
- Биопсия. Для исследования необходимо взять небольшой кусочек пораженных тканей с сосудами. После чего проводится характерные исследования, которые помогут уточнить диагноз и природу воспалительного процесса.
Диагностика начальной стадии заболевания довольно затруднительна, точный диагноз ставится при наличии пораженных органов.
Лечение
Лечение будет зависеть от формы болезни, оно направлено на улучшение общего состояния пациента, устранение причины развития патологии и восстановление организма.
Всем пациентам без исключения назначается постельный режим и соблюдение диеты, которая исключает употребление пищи, способной раздражать организм (жирная, жареная, острая, соленая, копченая еда, цитрусовые, напитки с кофеином, шоколад и консервированные изделия).
Лечение геморрагической формы болезни:
- Для облегчения состояния при кожных и суставных изменениях показан прием гормональных препаратов – глюкокортикостероидов (Преднизолон).
- НПВП (нестероидные противовоспалительные препараты) уменьшают воспаление и болевые ощущения.
- Для разжижения крови и профилактики образования тромбов назначаются Антикоагулянты и Антиагреганты. Их прием должен быть длительным, до пяти недель. При этом необходимо постоянно контролировать показатели крови.
- Плазмаферез назначается при неэффективности лечения перечисленными лекарственными препаратами.
- Не назначаются витамины, противоаллергические средства и препараты, содержащие кальций.
Лечение других форм кожных васкулитов:
- Нестероидные противовоспалительные препараты: Ибупрофен, Диклофенак, Ортофен и другие.
- Препараты, содержащие кальций.
- Салицилаты.
- Витамины, обладающие антиоксидантным эффектом.
- Йодид калия 2%. Принимать его следует при узловой эритеме трижды в день по одной столовой ложке.
- Антиагреганты.
- Антикоагулянты.
- Внутривенные инфузии при наличии симптомов интоксикации (физиологический раствор, Полиглюкин).
- Цитостатики назначаются в тяжелых случаях с множественными осложнениями.
- Показано применение гормональных средств в течение 10 дней (глюкокортикостероиды).
- Физиотерапевтическое лечение.
Наружное лечение необходимо при появлении язв и некротизированных участков кожи:
- Антисептики: анилиновые красители 1–2% раствор.
- Мази, способствующие эпитализации тканей (например, Солкосерил).
- Глюкокортикостероиды для наружного применения в виде мазей.
- Протеолитические ферменты в виде мазей или примочек.
- Димексид в виде аппликаций.
При наличии узлов показано сухое тепло. Лечение нельзя прекращать после исчезновения симптомов болезни. Оно проводится до нормализации показателей лабораторных исследований. Поддерживающее лечение проводится длительное время после выздоровления, оно направлено на предупреждение рецидивов.
Профилактические мероприятия
В профилактику данной патологии входят основные принципы здорового образа жизни:
- Здоровый, полноценный сон не менее 8 часов в день.
- Чередование периодов физической активности и отдыха.
- Питание должно быть правильным и содержать все необходимые витамины, микро и макроэлементы.
- Не стоит отказываться от физических нагрузок, но они должны быть адекватными по отношению к индивидуальным особенностям организма конкретного человека.
- Закаливающие процедуры.
Следует помнить, что чрезмерная нагрузка на иммунную систему человека может спровоцировать такое заболевание, как васкулит. Частое проведение прививок и бесконтрольный прием лекарственных средств приводит к сбоям в работе защитного механизма организма, что, в свою очередь, способствует развитию данной патологии.
После перенесенного заболевания следует внимательно относиться к организму. Следите за появлением первых симптомов повторного возникновения болезни, ведь в этом случае рецидив будет быстрее излечен и можно будет избежать осложнений.
(15,00
Источник: https://lechimvs.ru/lejkocitoklasticheskij-kozhnyj-vaskulit-o-prirode-i-lechenii-zabolevaniya.html
Особенности течения кожного васкулита
Васкулиты кожи являются кожным заболеванием, которое характеризуется патологическим изменением кожи, подкожной клетчатки и сосудов мелкого и среднего калибра. Особенности течения кожного васкулита будут зависеть от вида вовлеченных в патологический процесс сосудов и причины возникновения заболевания.
Какой врач лечит лейкоцитокластический (кожный) васкулит: симптомы, форма, лечение, фото
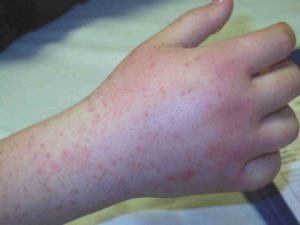
Каждый из нас сталкивался с аллергией (в т.ч. некоторые узнали на себе, .то такое аллергический или геморрагический васкулит. Стандартная сыпь, сопровождающая зудом, которая, обычно, проходит от нескольких таблеток. Но могут ли быть аллергические проявления опасными? Да, если это лейкоцитокластический васкулит.
Особенности болезни
Лейкоцитокластический (кожный) васкулит определяется воспалением стенок сосудов, что обуславливается аллергией на разные инфекционные и токсические факторы. В большей части случаев заболевание имеет хронический и рецидивирующий вид, выражается в разнообразной симптоматике, что и вызвало его путанную номенклатуру.
Статистических данных об лейкоцитокластическом васкулите нет, поскольку заболевание поражает людей обоих полов и всех возрастов. Частота заболеваемости зависит от формы васкулита. Так, геморрагическая форма чаще всего встречается у детей до пубертатного возраста (у них также случается и другой тип васкулита — синдром Кавасаки).
Какой врач лечит кожный васкулит? Если у пациента подозревают лейкоцитокластический васкулит, ему назначают консультацию ревматолога. При подтверждении диагноза может потребоваться дополнительная консультация у других специалистов.
Фото кожного васкулита
Причины возникновения
К лейкоцитокластическому васкулиту может привести целый ряд факторов, например:
- Антигены болезнетворных бактерий, препаратов и продуктов питания, приводящие к аллергии.
- Инфекция.
- Приём лекарственных средств, имеющих сильное влияние на организм, преимущественно лимфоцитарные, диуретические и сульфаниламидальные.
- Замедление кровотока, что приводит к поражению поверхностных сосудов.
- Воздействие холода, ведущее к сужению сосудов (вазоконстрикции).
- Высокая вязкость крови.
- Раковые опухоли, например, лимфомы и карциномы.
Наиболее часто причиной для васкулита служит бактериальная инфекция, поскольку организм реагирует на чужеродный белок. В качестве провоцирующего фактора может быть сифилис, гонорея, микоз, гепатит и очень редко герпес.
Симптомы кожного лейкоцитокластического васкулита
Основной симптом васкулита — сыпь. Сыпь может иметь различную форму, обычно, симметрична и хорошо видна на поверхности кожи. В зависимости от степени заболевания и вида васкулита могут проявляться индивидуальные симптомы:
- тяжесть в конечностях;
- боли;
- болезненность сыпи;
- отёчности;
- и другие;
Диагностирую заболевание только по сыпи, не опираясь на индивидуальную симптоматику.
Терапевтическое
Терапевтическая мера лечения кожного васкулита основана на очищении крови. Для этого пациенту рекомендуется пройти процедуру гемодиализа. В редких случаях может назначаться электрофорез, а так же :
- Ультрафонофорез. Воздействие на организм ультразвуковыми волнами, усиленное введением специализированных препаратов.
- Массаж. Помогает усилить кровоток снять болевую симптоматику. Противопоказано проводить массаж на месте высыпаний.
- Магнитная терапия. Воздействие на организм посредством сильного магнитного поля.
По факту, эти процедуры не являются обязательными, но во многом облегчают лечение. Однако, если у пациента не наблюдается положительного эффекта медикаментозной терапии, ему назначают экстракорпоральную гемокоррекцию, например, гемосорбцию или мембранный плазмаферез.
После успешного диагностирования заболевания пациенту назначают:
- Препарат кальция и витамины для нормализации сосудистых стенок.
- Десенсибилизирующие и антигистаминные препараты для подавления аллергической реакции.
- Антибактериальные препараты, если наблюдаются инфекционные очаги.
- Мази с содержанием троксевазина для лучшего заживления язв.
Если терапия не имеет положительного эффекта, больному выписывают кортикостероиды, цитостатики.
Народные методы
В совокупности с классическими методиками лечения могут использоваться и народные методы, например:
- Активное употребление продуктов, укрепляющих сосуды: зелёных яблок, вишни, малины, облепихи, гречихи и других.
- Отвар трав. В равных пропорциях нужно взять тысячелистник, череду, цветы бузины и календулы. Заварить стол. л. сбора стаканом кипятка и настаивать 2 часа. Принимать 5 раз в сут. по половине стакана.
- Смесь. Взять по 2 стол. л. тысячелистника и перечную мяту, а по 3 стол. ложки — цветы бузины, полевой хвощ. 3 стол. л. сбора заварить полулитром кипятка, настаивать 2 ч. Можно принимать внутрь по половине стак. 4 р. в сутки или прикладывать аппликациями на 20 мин.
- Зелёный чай. Пить крепкий чай минимум 3 р. в сут.
- Настойка на лимонах. 3 лимона с кожурой перекрутить в мясорубке, добавить 500 граммов сахара и 2 стол. л. гвоздики. Переложить в 3-литровую банку, добавить 0,5 водки, а затем до конца банки воды. Настаивать 2 недели, постоянно взбалтывая. Принимать 3 р. в сут. по 2 стол. л. за 10 минут до еды.
Обратите внимание! Принимать любое из озвученных лекарств необходимо только с предварительной консультацией лечащего врача!
Профилактика заболевания
Главное профилактическое средство против васкулита — грамотное и своевременное лечение инфекционных заболеваний. Важно соблюдать все рекомендации лечащего врача. Также предотвратить развитие васкулита можно, если:
- купировать хроническую инфекцию;
- не контактировать с известными для пациента аллергенами;
- не прибегать к лекарственным препаратам и прививкам, в которых нет необходимости;
- придерживаться здорового образа жизни;
- придерживаться оптимального питания с преобладанием растительной клетчатки;
- по возможности заниматься физическими упражнениями;
- принимать поливитамины по курсу;
Не менее важно стараться не переохлаждать или перегревать тело, поскольку это сильно влияет на состояние иммунитета.
Осложнения
Обычно, заболевание проходит без осложнений. В редких случаях, когда сопутствующая васкулиту болезнь поражает органы ЖКТ может развиваться кишечное кровотечение, перитонит и прободение стенок кишечника. Если инфекция добирается до почек, то развивается хроническая почечная недостаточность.
Если васкулит сопровождается язвами, он может осложниться заражением.
Прогноз
Прогноз при васкулите можно назвать благоприятным, поскольку заболевание крайне редко ведёт к осложнениям. К летальному исходу может привести заболевание, вызвавшее васкулит. Нужно понимать, что лейкоцитокластический васкулит не лечится раз и навсегда, и при повторном контакте с причиной, его вызвавшей, он рецидивирует.
Здоровья вам и вашим близким. И пусть никогда вы не узнаете ни что такое кожные васкулиты и ангииты, а также другие подобные неприятности.
Источник: http://gidmed.com/kardiologiya/sosudistaya/vaskulity/lejkotsitoklasticheskij-kozhnyj-vaskulit.html
Кожный васкулит. Лейкоцитокластический (кожный) васкулит: о природе и лечении заболевания
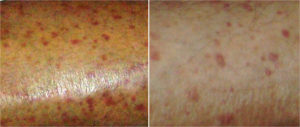
Кожный васкулит — это болезнь, которая характеризуется поражением подкожной ткани и мелких сосудов.
В большинстве случаев причиной развития этого отклонения служит то, что организм негативно реагирует на разного рода аллергены.
На ранних стадиях васкулита мелкие подкожные сосуды воспаляются и разрушаются. Болезнь может развиваться, поражая артерии близлежащих внутренних органов и крупные вены.
Причины заболевания
Врачи полагают, что есть множество факторов развития васкулита. Заболевание, которое протекает слабо, приводит иммунитет человека в беззащитное состояние. Хронический отит, аднексит, тонзиллит могут стать причиной возникновения васкулита. Факторами развития, прогрессирования васкулита могут быть заболевания инфекционного характера.
Иммунитет неестественным образом реагирует на возбудителя болезни, это и является причиной возникновения васкулита. В большинстве случаев страдающие васкулитом до этого были больны гепатитом. В определенный момент иммунная система принимает клетки сосудов организма за чужеродные элементы и предпринимает попытки для их устранения.
В результате сосуды повреждаются.
Одна из теорий гласит, что по причине неблагоприятного воздействия окружающей среды на организм, а также плохой наследственности вероятность заболевания повышается. Если кто-то из родителей раньше болел васкулитом, то риск возникновения этой болезни высокий.
Факторы развития болезни
- интоксикацию в течение долгого времени алкоголем, пищей плохого качества или лекарствами;
- чувствительность или аллергию на медикаменты;
- стрептококковою или стафилококковою инфекцию;
- инфицирование организма вирусами.
Точную причину прогрессирования васкулита определить может лишь врач. Необходимо осмотреть больного, ознакомиться с результатами анализов. Только после этого можно ставить диагноз.
Врачи классифицируют много клинических форм болезни. Каждая из них имеет собственное толкование, проявления, тип протекания, прогноз и последствия.
Васкулит Мишера-Шторка
Это хроническое заболевание, сопровождающееся возникновением на ногах покраснения и отечности пораженных участков кожи. Бывают случаи, когда пятна возникают не только на ногах, но и на руках, и на лице больного.
Такая инфекция сначала протекает незаметно, а кожные проявления возникают внезапно. Больной может ощутить в области суставов сильные боли, это сопровождается плохим самочувствием и высокой температурой.
- подкожные кровеносные сосуды подвергаются воспалению и деструкции;
- наблюдается отсутствие сгустков в сосудах;
- экссудативное воспаление на стенках кровеносных сосудов;
- разрушение лейкоцитов в крови, что свидетельствует об острой форме болезни.
Васкулит шторка — очень опасная форма васкулита, но она довольно быстро лечится. Суть в том, что при этой форме болезни в крови больного и его мягких тканях не присутствуют вредоносные микробы. Воспалительные процессы возможно уменьшить посредством лекарств, выписанных лечащим врачом.
Некротически-узелковый васкулит
Некротический васкулит — одна из форм кожного заболевания. Патология прогрессирует постепенно, это способствует выявлению болезни еще в самом начале. Затягивание с лечением чревато последствиями в виде перехода болезни в хроническую форму.
Симптомами этого васкулита является появление плотных узелков коричневого или синеватого цвета. Все зависит как от организма самого человека, так и от степени развития болезни.
Во время болезни в районе узелка возникают крупные зудящие пятна красного цвета.
По истечении некоторого времени узелок сам лопнет, оставив след на коже.
После лечения дефектов кожи, которые не заживали длительное время, появляются небольшие рубцы. В большинстве своем симптомы данной формы васкулита возникают на ногах и в области суставов.Характеристиками некротического васкулита принято считать утолщение кожи сосудов и их отеки. Среднего размера артерии воспаляются, иногда разрушаются. Есть вероятность сужения просвета в кровеносном сосуде или полное его закрытие. В прогрессивной же форме болезни клетки стенок сосудов отмирают.
Глубокая форма васкулита
Одной из наиболее опасных форм васкулита можно считать узелковый полиартериит. Следствием являются разрушительные процессы в соединительной ткани и деструкция кровеносных сосудов.
Чтобы врач смог выяснить форму васкулита, ему необходимо, кроме проведения осмотра больного, еще и ознакомиться с итогами анализов. Надо предоставить анализ крови и мочи на исследование, сделать УЗИ сосудов. Тяжелая форма васкулита зависит от типа заражения.
Для того чтобы опознать и обнаружить болезнь, необходимо знать все ее симптомы.
Симптомы геморрагического васкулита:
- Сыпь на ногах. Появление на кожном покрове красных пятен, не меняющих цвет ни при понижении и повышении температуры, ни при физическом воздействии. Отек в районе воспаления.
- Если болезнь перейдет в тяжелую стадию, то будет заметен патологический процесс вымирания клеток, который может привести к гангрене.
Симптомы аллергического ангиита:
На коже появляются красные пятна и плотные узелки. Пятна с четкими границами, с выраженным воспалительным процессом, с кровотечением под эпидермисом, свидетельствующим о разрушении мелких кровеносных сосудов и их воспалении.
Периодически будет идти кровь из носа. Отмечаются боль в суставах и снижение мышечной массы. Проявления васкулита непосредственно связаны с главными факторами развития патологии. Для того чтобы выяснить форму болезни, одних симптомов мало.
Необходимо полное клиническое обследование.
Лечение болезни
Лечение васкулита кожи должно быть комплексным.
На сегодняшний день васкулит встречается гораздо чаще. Развиваются методики его лечения. На вопрос, не заразен ли васкулит кожи, можно ответить, что нет. Васкулит не передается при контакте с больным.
Т. к. как васкулит — это заболевание, связанное с нарушением работы иммунной системы, то упор делается на то, чтобы снизить реакцию иммунитета, это уменьшает интенсивность симптомов. Принимать лекарства, подавляющие иммунитет, придется несколько лет, чтобы не возобновилась болезнь. Лечению подвергаются и внутренние органы, пострадавшие от последствий васкулита.
Лечение тяжелой формы васкулита проходит под наблюдением врача. Тут нужна биопсия и сдача необходимых анализов. Исходя из результатов анализов, врач решает, как будет проходить лечение больного: в домашних или клинических условиях. Главное — выяснить причину, возбудителя болезни.
Это способствует успешному устранению факторов васкулита и препятствует его повторному возникновению. Антибиотики являются главными медикаментами при лечении недуга. Но стоит удостовериться в квалификации врача, т. к.
подбор лекарств, необходимых при лечении данного типа болезни, требует осторожности.
Для лечения кожного васкулита на начальном этапе необходимо принимать лекарства, подавляющие действие свободного гистамина. Также нужно принимать кальций, лучше в таблетках, и препараты, содержащие кортикостероиды.
Васкулит прогрессирует при инфекциях и аллергической реакции. При лечении необходимо соблюдать специальную диету. Продукты не должны обладать высоким аллергенным потенциалом.
Последствия кожного васкулита проявляются в следующем:
- Кровоснабжение тканей в тех местах, где есть пораженные болезнью сосуды, ухудшается. Это чревато нарушениями работы внутренних органов. Если начать заниматься самолечением, не разобравшись с формой и типом болезни, или же затягивать с визитом к врачу, то это может привести к последствиям, среди которых и инвалидность.
- Васкулиты кожи являются опасными для организма. Несвоевременное лечение приводит к хронической почечной недостаточности. При этом работа почек нарушается, разрушению подвержена и почечная ткань, причина — плохое кровообращение. Нехватка кислорода и необходимых питательных веществ приводит к гибели клеток в почках.
- Повреждаются стенки кишечника, все, что в нем содержится, попадает в брюшную полость. Это характерный признак геморрагического васкулита, точнее его абдоминальной формы. Повреждение сосудов ведет к тому, что органы пищеварения испытывают нехватку питания и атрофируются. Следствием может стать разрыв стенок кишечника из-за спазма.
- Может возникнуть перитонит — процесс, при котором происходит воспаление листков брюшины, виной тому является инвагинация кишечника.
- Кровотечение внутренних органов. Причина — разрушение стенок крупных кровеносных сосудов.
- Может пострадать и сердце, т. к. происходит нарушение его питания. Это приводит к истощению мышечных волокон, что чревато их деформацией. Полное отсутствие питания приведет к некрозу клеток.
- Одним из опасных последствий является кровоизлияние в мозг вследствие разрушения стенок сосудов.
Профилактика
Лучше бороться с причинами болезни, чем с ее последствиями. Для этого нужно спать не меньше 8 часов в сутки, правильно распределять время труда и отдыха, правильно подбирать пищу: она должна быть полезной и содержать множество витаминов. Можно ввести в распорядок дня физические упражнения, но нельзя переусердствовать, необходимо нагружать организм исходя из ваших возможностей.
Также необходимо закалять организм, но нужно помнить, что иммунитет при его чрезмерной нагрузке может, наоборот, возбудить васкулит.
Особенно негативно сказываются на организме и его защитной системе частые прививки и прием лекарств. После излечения нужно пристально следить за самочувствием, могут быть заметны новые симптомы.Если произойдет возобновление болезни, то следует незамедлительно обратиться к врачу.
Дата публикации статьи: 30.04.2017
Источник: https://arenastem.ru/kozhnyi-vaskulit-leikocitoklasticheskii-kozhnyi-vaskulit-o-prirode-i.html