Снижение порога судорожной готовности. По каким симптомам определить судорожный синдром у детей? Что такое парциальные приступы
Содержание
Что такое парциальные судороги: особенности состояния и возможные осложнения
Различают простые судорожные проявления без потери сознания и комплексные, сопровождающиеся его помрачением. Их общая особенность – наличие характерных признаков, позволяющих определить зону поражения головного мозга. На фоне распространения возбуждения двигательных нейронов простые припадки могут трансформироваться в комплексные, далее – во вторично генерализованные.
Простые припадки
Код парциальных приступов данного типа – G40.1 по МКБ-10. Ранее комплекс симптомов, предшествующих припадку вторичной генерализации обозначался неврологами как «аура». На основании кратковременных судорожных проявлений можно определить локализацию очага возбуждения. Аура бывает:
- Моторная или ротаторная, когда зона поражения клеток мозга находится в передней центральной извилине. Внешне такой тип проявляется бегом или вращением пациента вокруг своей оси.
- Слуховая, сопровождающаяся шумом, звоном в ушах. Возникает на фоне раздражения височной извилины Гешля, первичной зоны слуха.
- Зрительная – результат возбуждения затылочной доли, а именно – первичного зрительного центра. Симптомы описываются как «искры, вспышки в глазах».
- Обонятельная в виде ощущения неприятного запаха, эпилептическая активность отмечается в гиппокампе.
Перечисленные виды ауры представляют собой отдельный парциальный судорожный приступ или предшествуют вторичным с последующей генерализацией. Длятся они не более нескольких секунд при сохранении сознания.
То есть это состояние больной помнит, но из-за малой продолжительности предотвратить последствия (травмы во время судорог, падение) не может. Моторные парциальные припадки еще называют джексоновскими, по фамилии врача, впервые их описавшего.
Симптомы развиваются в следующем порядке: подёргивания угла рта, спазмы мимических мышц, конвульсии рук, туловища и нижних конечностей. Джексон также установил взаимосвязь этих ПП с передней средней извилиной.
Виды висцеральных приступов
Для диагностики и своевременного лечения врачу важно уметь определять парциальные вегетовисцеральные судорожные проявления.
Данные пароксизмы нередко ошибочно относят к симптомам вегетососудистой или нейроциркуляторной дистонии.
Однако несмотря на изолированность, они способны трансформироваться в комплексные либо вторично генерализованные припадки. Выделяют два вида вегетовисцеральных приступов.
Для второй формы – висцеральной – свойственны либо неприятные ощущения в эпигастрии, либо сексуальные пароксизмы. К ним относятся эрекция, оргазм, непреодолимое половое влечение.
Более подробно разновидности парциальных припадков с соответствующей симптоматикой рассматриваются ниже.
Впервые проявляются в детском возрасте, начиная с 3 лет, и характеризуются постепенным развитием афазии – утратой уже приобретенных навыков речи. Вначале данное сенсомоторное нарушение выглядит как отсутствие реакции со стороны ребенка на обращение к нему. Затем, в течение нескольких месяцев патологические признаки нарастают: ответы становятся односложными, затем речь пропадает совсем.
К афазии на этом этапе присоединяется расстройство слухового восприятия – агнозия, что способствует постановке таких диагнозов, как аутизм или тугоухость. Через несколько недель появляются собственно эпилептические припадки, чаще всего генерализованные с тонико-клоническим типом судорог (чередующиеся продолжительные спазмы и подергивания).
Параллельно в большинстве случаев наблюдается повышение агрессивности, раздражительности, отмечается гиперактивность.
Дисмнестические
К парциальным приступам данного вида относятся так называемые состояния «дежа вю». При пароксизме у больного возникает стойкое ощущение, что переживаемое или наблюдаемое сейчас уже происходило раньше.
Определение относится не только к зрительным образам, но и к слуховым, обонятельным, тактильным.
Причем ситуации, картинки или разговоры кажутся предельно знакомыми, до фотографической точности воспроизведения деталей.
Повторение переживаний и впечатлений преломляется через призму личности пациента, а не существует отдельно. То есть знакомыми кажутся собственные эмоции, настроение.
Разговоры, перенесенные в сознании из прошлого в настоящее – это те беседы, в которых больной принимал участие, а не абстрактная речь или песни. При этом уверенность в том, что переживаемое сейчас уже ранее состоялось, заставляют постоянно вспоминать конкретные даты событий.
Поскольку это невозможно, большинство пациентов склоняется к мысли, что образы и звуки ранее были увидены или услышаны в сновидениях.
Для приступов характерен пароксизмальный характер: пациент застывает в неподвижности, концентрируясь на увиденном или услышанном. Взгляд обычно устремлен в одну точку, на внешние раздражители реакции почти нет.Состояние после дисмнестического припадка аналогично таковому после классического генерализованного – слабость, рассеяность, временная утрата трудоспособности.
Очаг поражения нейронов локализуется в гиппокампе, преимущественно с правой стороны.
Идеаторные
Идеаторные приступы – следствие возбуждения глубоких отделов височных или лобных долей головного мозга. Расстройства, которые возникают при этом, по проявлениям близки к шизофреническим и требуют дифференциальной диагностики.
Самые распространенные жалобы – на нарушения мыслительного процесса в виде присутствия чуждых, насильственных идей. На этих мыслях пациент постоянно концентрируется, отмечая их двойственность, чужеродность, наиболее частые темы для патологических размышлений – смерть, вечность.
Эмоционально-аффективные
Для судорожного состояния данного типа характерны пароксизмы страха или положительных эмоций. Первые встречаются чаще и обычно связаны с предчувствием смерти, апокалипсиса, обвинением себя в каких-либо проступках. Состояние больного в эти моменты по вегетативным проявлениям напоминают паническую атаку, что нередко заставляет его спрятаться или убежать.
В качестве причины выступает возбуждение отдельных структур лимбической системы. Прилив противоположных ощущений встречается реже. При обострении восприятия переживаются такие эмоции, как восторг, эйфория, счастье, близкие к оргазмическому состоянию.
Иллюзорные
Несмотря на название, судорожные состояния иллюзорного типа имеют отношение к нарушению восприятия, а не иллюзиям. При нарушении психосенсорного синтеза могут наблюдаться следующие разновидности данного расстройства:
- Метаморфопсия – искажение восприятия окружающей обстановки. Больной «видит», как предметы меняют свою форму, цвет и размеры, перемещаются в пространстве. Объекты могут приближаться или отдаляться, кружиться вокруг, исчезать. Данное вестибулярное нарушение явление носит название «оптической бури» и позволяет идентифицировать поражение в районе стыка нескольких долей мозга – теменных, затылочных и височных.
- Соматопсихическая деперсонализация тоже проявляется искаженным восприятием, но в данном случае объектом выступает собственное тело. Пациенту кажется, что оно или отдельные части увеличиваются, искривляются, конечности заполняют все окружающее пространство или отделяются от туловища.
- Аутопсихическая деперсонализация – результат правостороннего раздражения височно-теменной доли. Выражается в виде ощущения нереальности собственной личности, отгороженности ее от окружающего мира. Отражение в зеркале воспринимается как чуждое, в особо тяжелых случаях диагностируется синдром аутометаморфозы или трансформации в другого человека.
- Дереализация характеризуется кажущейся нереальностью обстановки, предметы воспринимаются ненастоящими, их цвета и формы могут быть размыты, обезличены, лишены объема. Внешняя информация при этом с трудом достигает сознания пациента, плохо воспринимается. В качестве причины такого состояния выступает поражение заднего отдела височной извилины.
Все перечисленные пароксизмы объединены под термином «особые состояния сознания», то есть его изменение.
Галлюцинаторные
Зрительные галлюцинации нередко сопровождают парциальный припадок. Они подразделяются на элементарные и сложные.
В первом случае пациенты жалуются на возникающие перед глазами геометрические фигуры, молнии или вспышки света.
Второй тип отличается сложной композицией с фигурами людей, растениями и животными, причем изображения детализированы и движутся. По описаниям, такие иллюзии похожи на фильм, часто повторяющий события прошлого.
Слуховые галлюцинации тоже могут быть простыми, в виде шумовых эффектов – звона, треска, грома. Сложные проявляются, как при шизофрении, голосами императивного или угрожающего пациенту характера.
При обонятельных больного приступами преследует неприятный запах. Он может быть знакомым (фекалии, бензин, краска) или недифференцированным.
Вкусовые иллюзии тоже характеризуются теми ощущениями, которые больному не нравятся – вкусом нелюбимых продуктов, горечи, металла.
Комплексные
Основные симптомы комплексных парциальных судорог – это кратковременная двигательная активность и сумеречное помрачение сознания. Приступ длится несколько минут, в течение которых могут возникать следующие разновидности автоматизмов:
- Жестовые – передвигание мебели, перебирание предметов, расстегивание или застегивание одежды, потирание рук.
- Оральные – жевание, высовывание языка, глотание, облизывание, другие движения.
- Речевые – произнесение взаимосвязанных слов или бессвязная отрывистая речь.
- Амбулаторные – бессмысленные передвижения в виде бега, расталкивания окружающих.
- Сексуальные – развратные действия, мастурбация, эксгибиционизм.
- Сомнамбулизм или снохождение – выполнение автоматических действий во сне.
Все действия, выполняемые больным, им не осознаются, носят автоматический характер (сумеречное сознание). По завершении приступа всегда наблюдается амнезия.
Заключение
Парциальные приступы – один из важнейших симптомов эпилепсии. При подобных отклонениях в поведении и восприятии нужно незамедлительно обращаться к врачу и начинать лечение. Задача невролога – правильно распознать симптомы и дифференцировать патологию от других неврологических и психических нарушений.
Источник: https://neuromed.online/partsialnye-pripadki/
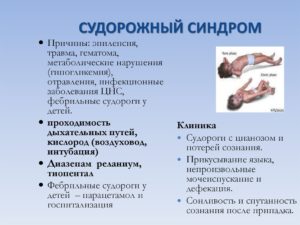
Опасность судорожного синдрома у детей
Неконтролируемые спазмы мышц (судороги) встречаются у 4% детей грудного возраста. Это ответ центральной нервной системы (ЦНС) на внутренние или внешние раздражители.
Состояние не рассматривается как самостоятельная патология, реакция является показателем неврологических отклонений. Как правило, симптоматика проходит после достижения ребенком 12 месяцев.
Если аномальные процессы характеризуются длительностью и частотой приступов, за синдромом закрепляется эпилептический статус.
Причины
Возникновение спазматических проявлений характерно для детей раннего возраста, приступы отмечаются с частотой 20 случаев на 1 тыс. Со временем проходят самостоятельно. Аномальное состояние объясняется предрасположенностью к образованию негативных реакций в триггерных точках мозга по причине не до конца сформировавшейся нервной системы.
Судорожный синдром у детей является показателем ряда заболеваний. В основе развития неонатальных мышечных спазмов лежит угнетение ЦНС, вызванное:
- кислородным голоданием младенца;
- гипоксией в перинатальный период;
- травмой головы при родах.
Дефектами развития: голопрозэнцефалией, гипотрофией коры.
К аномальным процессам в центральной нервной системе, вызывающим пароксизмы, относится церебральный паралич. Мышечные сокращения в первый год жизни младенца являются предвестниками развития заболевания.
Также спровоцировать приступы могут кистозные новообразования, аневризмы сосудов, онкология. Вызвать судороги способно внутриутробное инфицирование плода или заражение младенца в процессе родов.
Патология сопровождает абстиненцию у новорожденного, если женщина злоупотребляла спиртными напитками во время вынашивания плода или является наркотически зависимой.Судорожный синдром у детей возникает по причине неполноценности метаболических процессов, в большей степени развитию патологии подвержены младенцы, рожденные раньше срока. Дисбаланс электролитного обмена становится причиной заболеваний, в симптоматику которых входят неконтролируемые сокращения мышц:
- гипомагниемии;
- гипернатриемии;
- гипокальциемии;
- гипербилирубинемии (ядерная желтуха).
Проявляется аномалия вследствие дисфункции надпочечников, щитовидной железы. Эндокринные нарушения становятся причиной гипопаратиреоза, спазмофилии. Часто судорожное состояние у грудничков вызвано воздействием нейро- и обычных инфекций:
- менингит;
- пневмония;
- энцефалит;
- ОРВИ;
- отит;
- грипп;
- осложнение вакцинации.
Несформировавшаяся нервная система ребенка постоянно находится в повышенной готовности восприятия разнообразных раздражителей, такое состояние длится до года жизни.
Реакция в несколько раз превосходит ответ ЦНР взрослого человека. Поэтому причиной судорожного синдрома может послужить:
- высокая температура тела;
- интоксикация бытовой химией, медикаментами;
- обезвоживание организма;
- стрессовая ситуация;
- перегрев или переохлаждение ребенка.
Возможным генезом патологии является наследственная предрасположенность низкого судорожного порога, врожденные сердечно-сосудистые дефекты развития, генетическая склонность к эпилепсии.
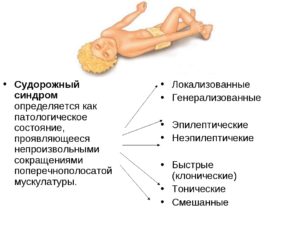
Классификация и основные проявления
Синдром классифицируется в зависимости от генеза как эпилептический и симптоматический. Не эпилептическая категория подразумевает:
- фебрильный;
- структурный;
- метаболический;
- гипоксический.
По характеру проявлений характеризуется как локализованный на определенном участке мышц (парциальный). Генерализованный (общий) припадок, в котором участвуют все группы. Проявляется патология клоническими судорогами, при которых сокращение мускулатуры идет волнообразно, спад сменяется усилением, или тоническими, протекающими длительным мышечным сокращением без ослабления тонуса.
В 80% случаев аномалия проявляется тонико-клоническими генерализованными спазмами со следующей симптоматикой:
- Быстрое начало без предшествующих признаков.
- Без реакции на окружающую обстановку.
- Движение глазных яблок блуждающее, взгляд не сконцентрированный, сосредоточенный вверх.
Тонические судороги у детей проявляются:
- Непроизвольным запрокидыванием головы назад.
- Сильным сжатием челюстей.
- Резким выпрямлением нижних конечностей.
- Сгибаниями рук в локте.
- Тонусом всех мышц тела.
- Кратковременной остановкой дыхания (апноэ).
- Бледностью, синюшным оттенком кожи.
- Снижением частоты пульса (брадикардия).
Заканчивается приступ клонической фазой, характеризующейся:
- Возвратом сознания.
- Постепенным восстановлением дыхательной функции.
- Фрагментным подергиванием мышц лица и тела.
- Учащенным сердцебиением (тахикардия).
К самой распространенной форме синдрома, от момента рождения до четырех лет, относятся фебрильные спазмы. При этом аномальных изменений в мозге не наблюдается. Провоцирует пароксизмы гипертермия выше 38,5 градуса. Длительность приступов около двух минут нарушений неврологического характера не вызывает.
Если патология обусловлена внутричерепным повреждением, синдром сопровождается:
- выпуклостью неокостеневшего свода черепной коробки;
- остановкой дыхательной функции;
- рвотой или срыгиванием;
- цианозом.
Отмечаются прерывистые мимические спазмы, судороги носят генерализованный характер, симптоматику тонической формы. Тонико-клонические конвульсии при нейроинфекциях сопровождаются:
- тетанией по причине дефицита кальция;
- ригидностью мышц в области затылка;
- пилоро- и ларингоспазмом;
- тремором;
- слабостью;
- потливостью;
- сильной головной болью.
Аномалия охватывает мышцы, отвечающие за мимику и функцию сгибания конечностей.
При эпилептическом характере синдрома судорожная готовность у детей сопровождается симптомами:
- внезапным криком ребенка;
- ознобом, блуждающим взглядом;
- бледностью;
- апноэ на несколько секунд, затем дыхание становится частым, сопровождается хрипом;
- потерей сознания;
- волной мышечных спазмов.
Припадок заканчивается глубоким продолжительным сном, после которого ребенок становится неактивным, вялым, медлительным. В более сознательном возрасте в конце приступа малыш не помнит ничего.
Особенности диагностики
При первых проявлениях судорожного синдрома показано обращение к педиатру, который проведет анализ анамнеза и назначит консультацию врачей разного профиля. Опрос родителей проводится для выяснения:
- чем болел новорожденный до наступления припадка;
- какие инфекции были у женщины в период вынашивания плода;
- кто из близких родственников подвержен судорогам;
- продолжительность приступа, характер мышечных конвульсий, частота повторов;
- наличие травм, прививок.
Оценивается общее состояние ребенка, проводится замер температуры тела, просчитывается количество ударов сердца и дыхания в минуту. Определяется артериальное давление, осматриваются кожные покровы. Следующий шаг в диагностике – назначение лабораторных, инструментальных исследований, включающих в себя:
- Изучение биохимического состава крови и мочи для анализа концентрации глюкозы, кальция, аминокислот.
- Биоэлектрическая возбудимость мозга определяется при помощи ЭЭГ.
- Степень кровоснабжения устанавливается реоэнцефалографией.
- Состояние черепа обследуется рентгенографией.
- Компьютерная томография позволяет выявить аномальные процессы в триггерных зонах.
При необходимости назначаются:
- люмбальная пункция;
- диафаноскопия;
- нейросонография;
- офтальмоскопия;
- ангиография.
Комплексная методика, проведенная на ранней стадии синдрома, помогает определить и устранить причину, предупредить возможные осложнения.
Методы лечения маленьких пациентов
Во время припадка необходим контроль над дыхательной функцией и общим состоянием. Оказание неотложной помощи при судорожном синдроме у детей является первостепенной задачей, способной сохранить жизнь младенцу. Алгоритм действий родителей:
- Уложить на устойчивую плоскость.
- Повернуть голову набок.
- Удалить рвотные фрагменты из полости рта.
- Зафиксировать язык шпателем (ложкой).
- Удерживать ребенка, чтобы предотвратить травмы.
- Обеспечить доступ воздуха (расстегнуть ворот одежды).
- Определить температуру тела.
- Просчитать сердечные сокращения в минуту (пульс).
- При возможности измерить артериальное давление.
Если судороги длительные, с потерей сознания и остановкой дыхания, вызвать неотложную помощь.
Консервативные способы
В условиях безотлагательной терапии диагностика невозможна, поэтому применяют набор препаратов, чтобы снять приступ и нормализовать состояние ребенка. Первая помощь при судорогах у детей заключается в инъекции внутривенно или внутримышечно таких препаратов:
- «Сульфат магния»;
- Органическое соединение ГОМК;
- «Диприван»;
- Оксибутират натрия или «Диазепам»;
- «Гексена́л».
Медикаментозное лечение проводится для устранения причин, вызвавших патологию, снижения частоты и интенсивности припадков.
- В целях купирования судорожного синдрома у детей применяют: «Аминазин», «Пипольфен», «Фентанил», «Дроперидол» в дозировке, согласно возрасту.
- Наряду с вентиляцией легких, при нарушении дыхания используются мышечные релаксанты: «Тракриум», «Векурония бромид», «Нимбекс».
- Для предотвращения отека головного мозга целесообразна терапия «Верошпироном», «Лазиксом», «Маннитолом».
- При фебрильной форме показаны жаропонижающие препараты, устранение причины гипертермии проводится антивирусными, противобактериальными средствами, при необходимости назначаются антибиотики.
Маленькие пациенты с неоднократным проявлением судорожного синдрома неясного генеза помещаются в стационар для полного обследования.
Народные рекомендации
Рецепты нетрадиционной медицины основаны на лекарственных свойствах растительных ингредиентов, обладающих седативным и противомикробным свойством. Рекомендуют отвары и настойки в помощь консервативному лечению. Комплексный прием усилит действие препаратов и обеспечит длительный эффект.
Для нормализации повышенной возбудимости нервной системы народная медицина предлагает рецепт, состоящий из следующих компонентов:
- овес молочной зрелости;
- цветы шлемника;
- пассифлора.
Составляющие настойки берутся в равных частях (100 г), заливаются 1 литром кипятка. Настой выдерживается на паровой бане 15 минут. Дается ребенку по чайной ложке за 10 минут до приема пищи (необходима консультация педиатра).
При фебрильных приступах, вызванных высокой температурой, рекомендуются следующие рецепты:
- Стебли малины, молодая поросль люцерны, плоды шиповника в одинаковой пропорции по 50 г помещаются в емкость с 0,5 л воды, ставятся на медленный огонь, кипятятся 10 мин., настаиваются, фильтруются. Даются малышу по 100 г 5 раз в день.
- Снижает температуру клизма на основе кошачьей мяты (30 г на 200 г кипятка). Настоять 40 минут, сделать раствор 1:1 с дистиллированной водой.
- Используется настойка эхинацеи, дозировку рассчитывают с учетом веса малыша – 1 капля на 1 кг. Пьется каждые 4 часа. При снижении температуры до 37,5 градуса прием прекращается.
Лечение народной медициной проводится с учетом индивидуальной переносимости ингредиентов, возраста ребенка и только после консультации с врачом.
Возможные осложнения и прогноз
Фебрильная форма патологии не представляет угрозы для здоровья и развития ребенка. С возрастом при повышении температуры тела судороги прекращаются. Исход в этом случае благоприятный.
Если в основе причины более серьезного характера, прогноз зависит от длительности приступов и осложнений после них.
В любом случае целесообразно обследование для выяснения этиологии заболевания, так как проявление судорог может быть симптомом дебюта эпилепсии.
Если припадки повторяются несколько раз в сутки, сопровождаются потерей сознания, последствия могут стать необратимыми. Существует риск недостаточности кровообращения, формирования отека легких, головного мозга. Такое состояние такое состояние угрожает жизни ребенка.
Рекомендации родителям по профилактике
Для предупреждения судорог у детей доктор Комаровский советует:
- избегать переохлаждения или перегрева малыша;
- оградить от ушибов, способных вызвать сотрясение мозга;
- не допускать при вирусных инфекциях поднятия температуры выше 38 градусов;
- предотвращать стрессовые ситуации.
При первых проявлениях синдрома необходимо пройти обследование. Если приступы повторяются, устранить причину. Рекомендуется создать спокойную обстановку в месте нахождения малыша, исключить громкие звуковые сигналы, мерцающий свет, цветовые вспышки и блики. В комнате ребенка не должно быть работающего телевизора или компьютера. Будущим родителям не пренебрегать перинатальной диагностикой.
(1 5,00 из 5)
Загрузка…
Источник: https://ProSindrom.ru/neurology/sudorozhnyj-sindrom-u-detej.html
Снижен судорожный порог у ребенка. По каким симптомам определить судорожный синдром у детей? Что такое аура

Под вертебро-базилярной недостаточностью (ВБН) понимается одна из форм поражения сосудов головного мозга. Этот вид цереброваскулярной патологии характеризуется эпизодами обратимой ишемии структур мозга, которые снабжаются кровью сосудами, отходящими от основной и позвоночных артерий. Эти эпизоды могут быть повторными. Данный синдром встречается и у детей.
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Симптомы
Симптомы ВБН можно разделить на две группы:
- Временные признаки обычно развиваются при транзиторных ишемических атаках. Их длительность варьируется от нескольких часов до нескольких дней. При этом человек жалуется на боль в затылке, которая имеет давящий характер, дискомфорт в области шеи и сильное головокружение.
- Постоянные симптомы. Они присутствуют с человеком всегда и постепенно нарастают. Могут происходить обострения, при которых приходят ишемические атаки, способные привести к вертебро-базилярным инсультам. Среди постоянных признаков синдрома можно выделить частые головные боли в затылке, шум в ушах, нарушения зрения и равновесия, ослабление памяти, повышенная утомляемость, приступы головокружения, обмороки, ощущение кома в горле.
Самое частое проявление синдрома – головокружение, которое возникает резко. Большинство пациентов описывают характер такого головокружения как ощущение прямолинейного движения или вращения собственного тела или окружающих предметов. Это может длиться несколько минут или часов. Головокружение часто сочетается с гипергидрозом, тошнотой, рвотой.
Синдром ВБН может возникнуть даже у детей в возрасте от 3 до 5 лет, а также в промежутке 7-14 лет, хотя ранее это считалось невозможным. Теперь выяснено, что возрастных ограничений нет. Есть специфические признаки ВБН у детей.
Если они наблюдаются, необходимо срочно обратиться в медицинское учреждение, пройти диагностику и начать лечение. Именно от своевременной диагностики и лечения зависит будущее ребенка.
К признакам развития синдрома у детей относят:
- нарушение осанки;
- частая плаксивость, повышенная сонливость и утомляемость;
- ребенок плохо переносит духоту, которая приводит к обморокам, тошноте и головокружению;
- ребенок сидит в неудобной позе.
Некоторые диагнозы, которые ставятся детям в раннем возрасте, могут спровоцировать развитие синдрома. К ним относится перинатальная энцефалопатия и травма позвоночника при родах или в процессе занятий спортом.
Диагностика
Своевременная диагностика помогает начать раннее лечение и избежать серьезных осложнений, например, инсульта. Особенное значение диагностика приобретает для детей, так как своевременное лечение позволяет поставить благоприятный прогноз развития ВБН.
В самом начале диагностики важно определить поражение сосудов вертебро-базилярного бассейна на основании клиники и результатов проведения функциональных проб. Всем пациентам необходимо сделать аускультацию проекции надключичной области. Подтвердить дефицит кровотока в бассейне можно с помощью нескольких функциональных проб:
- интенсивная работа рукой;
- проба де Клейна;
- hautant’s test , когда пациент сидит с прямой спиной и закрытыми глазами;
- vertebral artery test, когда пациент лежит на спине;
- dizziness test, когда пациент поворачивает голову налево и направо, совершает поворот в стороны только плечами.
На основании состояния пациента в процессе проведения этих тестов можно подтвердить нарушение кровотока в вертебро-базилярном бассейне.
Дальнейшая диагностика включает УЗ методы, с помощью которых можно определить локализацию поражения и оценить гемодинамическую значимость стеноза или патологической извитости сосудов.
Такие методы помогают определить функциональные и структурные резервы компенсации.
Ангиографические методы диагностики, такие как МРТ, КТ, рентгеноконтрастная ангиография, позволяют максимально точно определить вид, протяженность и локализацию поражения, выявить многоуровневые поражения.После проведения всех необходимых исследований ставится диагноз в соответствии с МКБ-10, затем назначается лечение и чем раньше это будет сделано, тем лучше, так как позволит избежать осложнений в виде инсульта и других последствий и даже смерти.
Лечение
Если синдром находится на начальном этапе развития, лечение осуществляется в амбулаторных условиях. Если же явным образом проявляются симптомы острой ВБН, пациент помещается в стационар для наблюдения и предотвращения инсультов.
Чаще всего врачи при назначении лечения сочетают медикаментозные методы с физиотерапией. Больной должен понимать, что необходимо регулярно контролировать давление и соблюдать диету. Учитывая хронический характер заболеваний, важно оценить готовность пациента систематически употреблять прописанные ему лекарственные препараты.
Некоторые формы заболевания вообще не лечатся лекарственными препаратами. Именно поэтому необходимо как можно раньше определить наличие болезни. Для каждого пациента подбирается индивидуальное лечение. Когда назначается медикаментозное лечение, выбираются препараты из следующих групп:
- Вазодилататоры, т.е. сосудорасширяющие препараты, предупреждающие окклюзию. Чаще всего лечение этими препаратами начинают осенью или весной. По началу назначают небольшие дозы, которые постепенно увеличивают. Если ожидаемого эффекта не наблюдается, препарат иногда комбинируют с другими лекарствами схожего действия.
- Антиагреганты, уменьшающие свертываемость крови. Оно предотвращают появление тромбов. Самым популярным препаратом из этой группы является ацетилсалициловая кислота. За сутки пациенту необходимо употребить 50-100 миллиграмм. Однако пациентам, имеющим заболевания ЖКТ, нужно быть осторожными с приемом этого препарата, т.к. может открыться желудочное кровотечение, в связи с чем, аспирин запрещается принимать натощак.
- Ноотропные и метаболические препараты, улучшающие функционирование мозга.
- Антигипертензионные препараты, регулирующие давление.
- Обезболивающие.
- Снотворные.
- Антидепрессанты.
- Противорвотные препараты.
- Лекарства для уменьшения головокружения.
Применяются следующие виды терапий:
- Массаж. Он способствует улучшению кровообращения.
- ЛФК. Регулярные занятия лечебной гимнастикой позволяют избавиться от спазмов, укрепить позвоночник и улучшит осанку.
- Рефлексотерапия. Она также позволяет снять мышечные спазмы.
- Магнитотерапия.
Когда комплексное лечение не дает результатов, назначается хирургическое лечение. Операция проводится с целью улучшить кровообращения в позвоночной и базилярной артерии.
В этом случае распространена ангиопластика, при которой в позвоночную артерию вставляется специальные стент. Он не позволяет закрыться артериальному просвету и поддерживает нормальное кровообращение.
При атеросклерозе проводится эндартерэктомия, суть которой, заключается в удалении атеросклеротической бляшки. Микродискектомия помогает стабилизировать позвоночник.
У детей синдром корректируется легко. Медикаментозное лечение практически не используется. Редко, когда случаи крайне тяжелые, проводится операция.
Можно использовать и народные методы лечения, но только как дополнение к основному лечению и после консультации с врачом. Отмечено положительное действие витамина С. Для предотвращения тромбообразования советуется употреблять калину, клюкву, облепиху, смородину и другие продукты, содержащие этот витамин.
Прогноз
Прогноз ВБН определяется характером и тяжестью основного заболевания и степенью поражения сосудистого русла. Если сужение артерий прогрессирует, наблюдается стойкая артериальная гипертензия и отсутствует адекватная терапия, прогноз плохой. Такие пациенты имеют высокий риск развития инсульта. Также у них может сформироваться дисциркуляторная энцефалопатия.
Благоприятный прогноз можно поставить в том случае, когда состояние сосудистой системы головы удовлетворительное, а лечебная тактика адекватная и эффективная. Многое зависит от того, как пациент выполняет врачебные рекомендации.
Профилактика
Предотвратить появление заболевания или замедлить его развитие помогут следующие меры:
- Диета. Необходимо отказаться от белого хлеба, колбас, жирного, жареного и копченого, консервов. Стоит больше употреблять нежирный творог, кислые ягоды, чеснок, морепродукты, помидоры.
- Отказать от курения и следить за объемом употребляемого спиртного, чтобы оно не превышало норму, было натуральным.
- Уменьшить употребление соли.
- Умеренно заниматься спортом.
- Контролировать артериальное давление.
- Долго не сидеть в одном положении.
- Спать и сидеть на удобной поверхности.
- Избегать стрессов.
- Больше гулять на свежем воздухе, больше плавать.
ВБН – серьезный синдром, но при своевременном лечении и профилактике можно избежать его печальных последствий.
Источник: https://arenastem.ru/snizhen-sudorozhnyi-porog-u-rebenka-po-kakim-simptomam-opredelit-sudorozhnyi.html
Судорожная готовность

Не стоит скрывать, что диагноз судорожная готовность, мало кого из родителей не приведёт в степень крайнего расстройства.
К счастью в этом случае своевременное обнаружение заболевания, правильное лечение и грамотные специалисты помогут справиться как отчаявшимся родителям, так и маленькому созданию, храбро переносящему все тяготы заболевания на себе.
Судорожная готовность – это не фатальный диагноз. С ним можно побороться. Количество излечившихся от недуга, увеличивается с каждым днём.
Судорожная готовность головного мозга
В силу незрелости нервной системы у детей раннего возраста может быть диагностирована судорожная готовность головного мозга. Припадки, коими она сопровождается, могут проявляться десятки раз, а могут стать единичным случаем. Без полноценного обследования достоверным диагноз считать нельзя.
Судорожная готовность головного мозга чаще всего диагностируется у детей до 5 лет. Её переносят до 5% детей дошкольного возраста. В случае правильного лечения и приёма медикаментов, а в некоторых случаях и при помощи нетрадиционной медицины, судорожная готовность бесследно проходит.
В первые годы жизни нервные окончания и отделы головного мозга, находятся в процессе постоянного формирования, в результате гематоэнцифалический барьер очень низок, как следствие возбудимость наступает быстрее.Ребенок остро реагирует на раздражающие факторы (внешние и внутренние), что проводит к судорожной готовности головного мозга.
Судорожная готовность: симптомы
Симптоматика проявления состояния весьма яркая. Зачастую судорожная готовность симптомы имеет судорожные. При этом они могут по-разному проявляться на разных стадиях.
Для тонических судорог характерна потеря контакта с окружающим миром. Человек, не отвечает и не реагирует ни на какие внешние проявления. Характерные мышечные сокращения могут наблюдаться как в одной группе мышц, так и по всему телу. Продолжительность приступа до 2 минут. Голова запрокинута, согнуты верхние конечности, а нижние полностью выпрямляются.
После того, как приступ тонической судорожной готовности окончен, наступают клонические судороги. Частота движений сильно усиливается. Начиная с лица, судороги переходят на всё тело.
Скорость вдохов и выдохов увеличивается в разы. Кожный покров сильно белеет. Нередко из губ появляется пена.
По продолжительности клонического приступа ставят диагноз судорожная готовность и определяют степень тяжести заболевания.
Порог судорожной готовности мозга
Сниженный порог судорожной готовности мозга характерен для детей младшего возраста. У каждого человека он индивидуален и снижается под воздействием ряда факторов. К наиболее распространенным относятся:
- сильная интоксикация;
- высокая температура;
- наследственная предрасположенность;
- болезни и инфекции головного мозга;
- врождённые болезни нервной системы;
- асфиксия;
- заболевания связанные с обменными процессами;
- гормональные отклонения;
- инфекционные заболевания и др.
Несмотря на то, что порог судорожной готовности мозга у каждого человека разный, эпилептический припадок, не снимаемый в течение более чем 30 минут, может привести к серьёзным последствиям.
Со временем, при правильном лечении порог судорожной готовности мозга может значительно повысится. Но, при этом необходимо не давать судорожному синдрому перерастать в серьёзное заболевание и перерастать в нечто большее, чем он есть на самом деле на ранних стадиях.
Повышенная судорожная готовность
Как уже отмечалось выше повышенная судорожная готовность характерна прежде всего для детей. В силу высокой проницаемости сосудов головного мозга, гидрофильности тканей и неоконченным процессом формирования головного мозга, на многие раздражители ребёнок реагирует намного сильнее. Для того, чтобы его тело в течение нескольких минут сводило судорогами многого не надо.
Ещё пару десятилетий назад диагноз повышенная судорожная готовность ставился с опозданием. В возрасте 5-8 лет. Из-за невнимательности врачей, человеку приходится всю жизнь употреблять таблетки и бояться нового приступа. Сейчас судорожная готовность – это всего лишь диагноз. Она излечима.
После грамотно подобранного курса лечения пройденного в течение полугода, ребёнок может больше и не вспомнить о своём заболевании.Важно помнить, что человека, которому поставлен диагноз повышенная судорожная готовность, ни коем образом нельзя беспокоить. Даже небольшой возбудитель в области очага, может привести к длительным припадкам, которые ухудшают состояние пациента.
Снижение судорожной готовности
В отличие от предыдущего диагноза снижение судорожной готовности говорит о том, что у пациента в любой момент может начаться приступ. Для него не нужно никакие раздражители. В таком случае характерны парциальные припадки. Они менее продолжительны и человек полностью остаётся в сознании.
Диагноз снижение судорожной готовности зачастую ставится в зрелом возрасте. О нём с удивлением узнают проходя общие обследования или делая МРТ. Причинами появления является наследственность, перенесённые инфекционные заболевания, наличие онкологических заболеваний.
Судорожная готовность у детей
Именно юные создания более всего подвержены данному заболеванию. В результате родовых травм, недостаточного развития нервных окончаний, головного мозга или наследственности, судорожная готовность у детей встречается намного чаще. Как уже говорилось выше, порог 5% пока не превышен, но в скором времени всё может измениться, так как данный диагноз ставится всё чаще.
Для того, чтобы проверить диагноз или наоборот прогнать прочь все сомнения, родители могут с лёгкостью проверить есть ли предпосылки к тому, что судорожная готовность у детей вероятна.
- Взять малыша между локтевым и плечевым суставами и немного сдавить пальцами рук. Если пальчики малыша начинают нервно подёргиваться и их сводит судорога, то вероятность судорожной готовности высока.
- Между скулой и уголком рта несильно постучать пальцем. Если во время или после постукивания личико малыша изменит подёргивание в области ротика, крыла носа и века, то это повод обратиться к педиатру и рассказать о своих опытах.
Однозначно делать выводы о том, что у ребёнка судорожная готовность никогда нельзя. И доверять здоровье ребёнка мнению только одного специалиста, не рекомендуется. Необходимо сдать анализы. Судорожная готовность у детей всегда сопровождается низким уровнем кальция в сыворотке крови.
Дополнительные исследования МРТ и ЭЭГ делаются по назначению невролога. При своевременном и грамотном подходе, когда ребёнка ещё не мучат длительные припадки и он не теряет сознание, решить проблему очень просто.
В запущенных случаях, когда родители не уделили явным симптомам должного внимания, в первую очередь страдают малыши, а только потом их невнимательные родственники.
К приступам судорожной готовности подготовиться не так-то уж и просто. Важнее с ними справиться на ранних стадиях. И в первую очередь за здоровьем своих детей должны следить родители. Их невнимательность может вылиться в малоприятное состояние, когда на первый взгляд здоровый человек падает в приступе судорог. Судорожная готовность излечима, но ею нужно заниматься вовремя.
:
Судороги при температуре у ребёнка
Спастика (спастичность)
Судороги после инсульта
Горметония
Фебрильные судороги
Источник: http://krampf.ru/sudorogi/56-sudorozhnaya