Лечение, симптомы и диагностика дисцита и спондилодисцита
Содержание
Спондилодисцит: причины, диагностика, лечение, исходы
Невская400087Россия, Волгоградская обл., г. Волгоград+7 903 375 40 54tikushin@neirodoc.ru
Тикушин Евгений Александрович
› Cтатьи › Нейроинфекция
Источник картинки к статье (c) Can Stock Photo / beawolf Остеомиелит или спондилит позвоночника – воспаление позвонка с разрушением костной ткани.Дисцит – воспаление межпозвонкового диска.Спинальный эпидуральный абсцесс или эпидуральный абсцесс позвоночника – это абсцесс или, проще говоря, гнойник, который располагается в эпидуральном пространстве, то есть в позвоночном канале, где находится спинной мозг с его оболочками и нервными корешками.Остеомиелит позвоночника редко протекает изолированно и часто сочетается с воспалением межпозвонкового диска, в таком случае говорят о спондилодисците. Именно этот диагноз вы чаще всего можете встретить в заключении МРТ или услышать от своего лечащего врача. При остеомиелите позвоночника вначале страдают тела позвонков, а уже потом вовлекаются межпозвонковые диски, а при дисците в первую очередь воспалению подвергаются межпозвонковые диски, а потом присоединяются тела позвонков. На фоне остеомиелита позвоночника или спондилодисцита часто формируется спинальный эпидуральный абсцесс. Про спинальный эпидуральный абсцесс можно прочитать в отдельной соответствующей статье.Код по МКБ 10 спондилодисцита: М46.2 (остеомиелит позвонков); М46.3 (инфекция межпозвонковых дисков (пиогенная)); М46.4 (дисцит неуточненный); М46.5 (другие инфекционные спондилопатии); М49.0 (туберкулез позвоночника); М49.1 (бруцеллезный спондилит); М49.2 (энтеробактериальный спондилит); М49.3 (спондилопатии при других инфекционных и паразитарных болезнях, классифицированных в других рубриках).Классификация спондилодисцитаВ зависимости от морфологических особенностей инфекционного процесса выделяют:
По типу выделяемой бактериальной флоры:
Причины спондилодисцитаФакторы риска:
Возбудители.Чаще всего возбудителем спондилодисцита является золотистый стафилококк. За ним следует эпидермальный стафилококк. Описаны так же другие меногочисленные возбудители. Так же может быть туберкулезный спондилодисцит – болезнь Потта.Наиболее часто поражается поясничный отдел позвоночника, затем следует грудной, шейный и крестцовый. Симптомы спондилодисцита
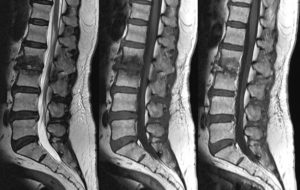
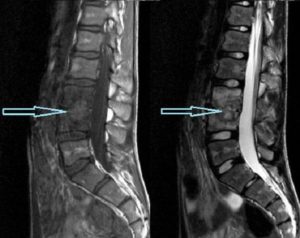
Диагностика спондилодисцитанажми на картинку для увеличения МРТ грудного отдела позвоночника. Красной стрелкой обозначена зона спондилодисцита. Методы диагностики спондилодисцита:
Консервативное лечение спондилодисцитанажми на картинку для увеличения Иммобилизация поясничным корсетом. В 75% случаев достаточным является лечение антибиотиками и иммобилизация позвоночника корсетом. Иммобилизация, вероятно, не влияет на окончательный исход, но обычно дает более быстрое облегчение боли и позволяет быстрее восстановить активность.В большинстве случаев сначала назначают строгий постельный режим.Если возбудитель и источник спондилодисцита неизвестны, то наиболее вероятен золотистый стафилококк. В этом случае антибиотики подбирают эмпирически по схеме: Цефалоспорины III поколения + Ванкомицин + Рифампицин (могут быть противопоказания, необходимо проконсультироваться с врачом!). Ванкомицин назначают под обязательным контролем уровня креатинина крови. Антибиотики меняют в зависимости от результатов посевов или обнаружения источника.Лечение внутривенным введением антибиотиков осуществляют обычно около 4-6 недель, а затем переводят на таблетированные формы антибиотиков еще в течение 4-6 недель или же лечение внутривенным введением антибиотиков осуществляют до нормализации СОЭ, а затем переходят на таблетированные формы антибиотиков. Хочу обратить внимание на то, что обычно СОЭ держится высокой долго, даже если возбудителя уже нет. Хирургическое лечение спондилодисцитаТребуется только примерно в 25% случаев.Показания к хирургическому лечению спондилодисцита:
Операция не производится пациентам с тяжелой сосудистой патологией, с септическим состоянием, тяжелой сопутствующей патологией, при которой исход операции сопряжен с высоким риском летальностиСпособы хирургического лечения. нажми на картинку для увеличения Передняя дискэктомия и корпорэктомия. 1-тело позвонка; 2-кейдж; 3-титановая пластина. нажми на картинку для увеличения Ламинэктомия нажми на картинку для увеличения Ламинэктомия с транспедикулярной фиксацией. 1-тело позвонка; 2-дужка позвонка; 3-титановый винт; 4-ламинэктомия.
Исход спондилодисцитаИсходы спондилодисцита обычно хорошие и характеризуются полным выздоровлением.Летальные исходы спондилодисцита наблюдаются в основном у пожилых пациентов и пациентов с парализацией до операции ввиду развития осложнений, например, тромбоэмболии легочной артерии (ТЭЛА), сепсиса, пневмонии, урологической инфекции и других.Улучшение выраженного неврологического дефицита встречается редко, даже если операция выполнена в первые 6-12 часов после его развития.У молодых пациентов без неврологического дефицита исход обычно благоприятный.Литература:
Материалы сайта предназначены для ознакомления с особенностями заболевания и не заменяют очной консультации врача. К применению каких-либо лекарственных средств или медицинских манипуляций могут быть противопоказания. Заниматься самолечением нельзя! Если что-то не так с Вашим здоровьем, обратитесь к врачу.Если есть вопросы или замечания по статье, то оставляйте комментарии ниже на странице или участвуйте в форуме. Отвечу на все Ваши вопросы.Подписывайтесь на новости блога, а так же делитесь статьей с друзьями с помощью социальных кнопок.При использовании материалов сайта, активная ссылка обязательна.Автор статьи нейрохирург Тикушин Евгений Александрович. Источник: neirodoc.ru |
Источник: https://neirodoc.ru/publ/neiroinfekciya/spondilodiscit/7-1-0-22
Дисцит позвоночника, в том числе спондилодисцит: что это такое, симптомы и как лечится заболевание
Воспалительные заболевания позвоночника встречаются нечасто. Дисцит и спондилодисцит возникают вследствие различных патологических факторов. Болезнь может развиться в любом возрасте и в редких случаях диагностируются даже у детей. Важно вовремя распознать заболевание и назначить соответствующие меры по лечению.
Что представляет собой дисцит и спондилодисцит
Дисцит и спондилодисцит представляют собой заболевания воспалительного характера. Вторая патология является разновидностью первой и характеризуется поражением как диска, так и позвонка.
Данные заболевания могут быть инфекционными и асептическими. В первом случае воспаление провоцирует патогенная микрофлора. Заболевания могут проявляться на фоне уже имеющихся патологий позвоночника, например, при остеохондрозе.
Степень интенсивности симптомов зависит от характера воспалительного процесса.
Дисцит и спондилодисцит характеризуются воспалением в межпозвоночном диске
Классификация заболеваний
По характеру воспаления заболевания подразделяют на следующие виды:
- Септический или инфекционный. Возникает вследствие попадания в ткани межпозвоночного диска бактериальной флоры. Такое явление может быть следствием хронических очагов инфекции в организме. Септический вид подразделяется на:
- неспецифический — возникает при активной жизнедеятельности стрептококков, синегнойной палочки и стафилококков;
- специфический — развивается при попадании бледной трипонемы и туберкулёзной палочки в ткани дисков.
- Асептический. Протекает без внедрения инфекции. Может стать следствием дистрофии хрящевой ткани.
- Послеоперационный. Возникает после хирургического вмешательства на позвоночник. Когда во время операции при несоблюдении антисептики в ткань могла попасть бактериальная микрофлора. Либо данный процесс возникает вследствие случайного травмирования диска.
По локализации заболевания подразделяются на следующие виды:
- Поясничный. Воспаление поражает нижний отдел позвоночника. Процесс является локализованным и не распространяется на другие зоны.
- Пояснично-крестцовый. Зоной поражения являются l5 и s1 позвонки. Симптоматика в данном случае проявляется достаточно выраженно.
- Шейный. Воспалительный процесс протекает в верхнем отделе в области 5 и 7 позвонка. При этом может поражаться атлант (самый верхний позвонок), что создаёт дополнительную неврологическую симптоматику.
Причины и факторы развития
На сегодняшний день выделяют две главные причины развития дисцита:
- Воспалительный процесс возникает вследствие хирургического вмешательства на позвоночнике. При этом патология появляется в результате плохой антисептики инструментария либо при повреждении тканей, например, во время выполнения люмбальной пункции.
- Дисцит появляется при попадании инфекции из очага с током крови.
Возникновение спондилодисцита обусловлено наличием в организме нескольких очагов хронических инфекций: цистита, пиелонефрита, тонзиллита и т. д. Заболевание провоцирует остеохондроз одного из отделов позвоночника. Воспаление охватывает весь диск и близлежащие позвонки.
Дисцит проявляется характерным для него участком воспаления
Симптомы и признаки
Основные симптомы дисцита:
- Начальная стадия заболевания характеризуется повышением температуры и ознобом.
- По мере прогрессирования воспалительного процесса нарастают болевые ощущения в причинной области позвоночника. При спондилодисците дискомфортные ощущения становятся интенсивными. При дисците они менее выражены. При этом болевые ощущения могут отдавать в бедро, живот и другие близ располагающиеся области. Неприятные проявления усиливаются при смене положения.
- Если вовремя не принять мер по лечению, то воспаление распространится и на область спинного мозга. При этом появляются неврологические признаки: ограниченность движения, покалывание и онемение в конечностях.
Спондилодисцит сопровождается:
- повышением температуры;
- похудением;
- онемением конечностей;
- частичной парализацией.
Диагностика и лечение
Чтобы дифференцировать спондилодисцит от дисцита и других заболеваний позвоночника: грыж, остеохондроза, проводится ряд диагностических мероприятий:
- Лабораторные исследования крови. При этом изучается лейкоцитарная формула. При данных патологиях уровень белых кровяных клеток возрастает. Важное значение в диагностике также играет скорость оседания эритроцитов, которая возрастает при наличии воспалительного процесса в межпозвоночном диске.
- Рентгенография. Позволяет выявить более поздние изменения и хороша для диагностики заболевания. Начальную форму дисцита данным методом, к сожалению, выявить не удастся.
- Магнитно-резонансная томография. Является одним из самых достоверных способов исследования позвоночника. Благодаря наличию сильного электромагнитного поля на мониторе компьютера отображается структура дисков и их малейшие изменения. При патологии визуализируется обширный участок воспаления с поражением ближайших позвонков, а при дисците обнаруживается ограниченная патологическая область.
Магнитно-резонансная томография показывает даже незначительные изменения структуры межпозвоночных дисков
Лечение болезней проводится в основном в условиях стационара. Пациенту необходимо обеспечить покой и обездвижить причинную область. В качестве медикаментозной терапии применяют:
- Анальгетики: Трамадол, Темпалгин, Юниспаз. Данные препараты снимают болевые ощущения в зоне воспаления и облегчают состояние пациента.
- Блокаду Новокаином. Данную процедуру может осуществлять человек с определёнными навыками. Инъекции вводятся аккуратным движением, тем самым болевые ощущения значительно снижаются.
- Миорелаксанты: Флексин и Мидокалм. Препараты данной линейки способствуют расслаблению мышц в зоне поражения, что снижает дискомфортные проявления.
- Нестероидные противовоспалительные средства: Ибупрофен и Индометацин. НПВС не только устраняют боль, но и снижают температуру и воспаление.
- Антибиотики широкого спектра: Цефтриаксон и Амикацин. Данные препараты уничижают патогенную микрофлору в очаге воспаления.
При недуге часто добавляют к основному лечению средства, восстанавливающие хрящевую ткань: Хондрозамин, Артралгон. При терапии подобных недугов следует соблюдать диету и употреблять продукты, богатые кальцием. К ним относят:
- молоко;
- сыр;
- творог;
- сметану;
- кефир;
- орехи.
Следует включить в меню больше витаминов, которые содержатся в овощах и фруктах. Показано употребление свежевыжатых соков и крупяных изделий. На время лечения желательно отказаться от кофеина. Алкоголь нужно исключить совсем.
Медикаменты, применяемые при лечении — галерея
Трамадол выпускается в капсулах Темпалгин обладает обезболивающим эффектом Новокаин обезболивает воспалённый диск, действуя локально Мидокалм расслабляет мышцы Ибупрофен снимает воспаление и уменьшает боль Цефтриаксон губителен для большинства микроорганизмов Хондрозамин восстанавливает хрящевую ткань
Физиотерапевтические методы и хирургическое вмешательство
Одним из основных подходов к лечению является иммобилизация — то есть полная обездвиженность поражённого участка позвоночника. Для этого часто применяют специальные корсеты. Ни о каком методе физиотерапевтического воздействия в острый период не может идти и речи. Все подобные процедуры могут только усилить воспаление и боль.
На стадии выздоровления может применяться электрофорез. Через специальные пластины под действием электрического тока подаётся лекарственное средство непосредственного в больную зону. Такой метод очень хорош для восстановления после перенесённой болезни.
Хирургическое вмешательство применяется редко. В основном, когда инфекция спровоцировала возникновение обширного абсцесса, что по большей степени характерно при спондилодисците.
При этом проводят дренирование тканей для устранения бактериального очага. Хирургия также применяется в том случае, когда воспаление привело к синдрому конского хвоста.
В этом случае оперируется поражённый диск или производится его замена на искусственный.
Электрофорез позволяет доставить вглубь тканей лекарственные вещества
Народные методы
Они предусмотрены в том случае, когда провокатором заболевания является остеохондроз межпозвоночных дисков. Для восстановления хрящевой ткани и уменьшения воспаления применяют следующие рецепты:
- Тонизирующий и противовоспалительный отвар. Для приготовления данного средства потребуется смесь иван-чая, шалфея, ромашки и душицы. 1 ст. л. сухого сырья следует залить 400 мл кипятка и поставить на слабый огонь. Варить смесь нужно в течение 7 минут, периодически помешивая. Спустя указанное время жидкость необходимо остудить, профильтровать и принимать по 2 ст. л. 2 раза в день в течение 10 суток за 20 минут до приёма пищи.
- Витаминный напиток. Позволяет быстро восстановиться после перенесённого заболевания. Потребуется 1 ч. л. лимонного сока, столько же мёда и несколько капель водной настойки прополиса. Все ингредиенты необходимо растворить в 200 мл тёплой, но не горячей воды и принимать 3 раза в день по четверти стакана в течение недели через 1 час после еды.
- Целебный джем. Для приготовления данного рецепта потребуется 300 г ягод облепихи и 500 г сахара. Оба ингредиента нужно тщательно перемешать в блендере и принимать по 2–3 ч. л. 2 раза в день в течение 3 недель через 40 минут после еды. Облепиха обладает целебными свойствами для костей.
Как лечиться натуральными средствами — галерея
Иван-чай содержит большое количество витаминов Шалфей обладает противовоспалительными свойствами Ромашка усиливает противовоспалительное действие шалфея Душица укрепляем иммунитет Лимон насыщает организм аскорбиновой кислотой Мёд ускоряет выздоровление Прополис является натуральным антибиотиком Облепиха благотворно сказывается на состоянии опорно-двигательного аппарата
Лечебная физкультура и упражнения
Лечебная физкультура также предусмотрена на стадии выздоровления. Её следует выполнять сначала под контролем врача, а уже потом и самостоятельно в домашних условиях. Для этого существует специальный комплекс:
- На первом этапе необходимо аккуратно растянуть подколенное сухожилие и мышцы позвоночника. Разминка очень важна. Для этого следует из положения стоя поставить ногу на опору и плавно разогнуть её в колене, медленно наклоняясь корпусом. Упражнение нужно выполнить каждой конечностью поочерёдно.
- Встать на четвереньки и плавно выгибать, а затем скруглять спину. Данное упражнение ещё называется позой кошки. Удерживаться в каждом положении следует не менее 15–20 секунд. Выполнять действие всего 3–5 раз.
- Лечь на спину и согнуть ноги в коленях. Медленно поднимать и опускать таз, ощущая прогиб в спине. Плечи при этом не отрываются от пола. Повторить упражнение 10 раз.
- Исходное положение то же, что и в предыдущем пункте. Необходимо положить одну ногу на другую. Они всё также согнуты в коленях и, подхватив их руками, медленно притягивать к груди. Затем поменять положение и сделать то же самое. Повторить упражнение не перекрещивая ноги, а подтягивая обе конечности одновременно.
- Положение то же. Тянуться руками к ногам, слегка открывая плечи от пола. Всего 20 подъёмов. В этом же положении медленно опускать согнутые в коленях ноги то влево, то вправо по 5 раз в каждую сторону.
- Встать на четвереньки и вытягивать одновременно левую руку и правую ногу. Затем поменять конечности. Общее количество повторов 5.
Все упражнения необходимо выполнять не менее 2 месяцев ежедневно.
Лечебная физкультура восстанавливает подвижность позвоночника
Прогноз лечения и осложнения
На начальной стадии обнаружения обеих патологий прогноз хороший. В некоторых случаях достаточно антибактериального и противовоспалительного лечения для устранения неприятных симптомов. Однако если болезни запустить, то может разиться абсцесс, который распространяется на близрасполагающиеся ткани. При этом потребуется хирургическое вмешательство.
Ещё одним осложнением может быть синдром конского хвоста, который сопровождается сильными болевыми, ощущениями, онемением конечностей и даже трудностями при ходьбе. В данном случае потребуется срочное оперативное вмешательство. Дисцит устранить намного проще, ведь он поражает только диск, а спондилодисцит охватывает сегмент и близ располагающийся позвонок.
Меры профилактики дисцита и спондилодисцита
Главной профилактической мерой, позволяющей избежать воспаление межпозвоночного диска, является своевременное лечение хронических очагов инфекции, а также предотвращение развития остеохондроза.
Для этого полезно не забывать про физкультуру, которая оказывает положительное воздействие на состояние опорно-двигательного аппарата, а также принимать витамины и специальные биологически активные добавки с глюкозамином и хондроитином.
Строение позвоночника и его функции — видео
Своевременное лечение дисцита и спондилодисцита позволяет избежать опасных последствий и полностью восстановить подвижность позвоночника. Важно не игнорировать болевые ощущения в спине и вовремя обращаться к врачу. Качественная дифференциальная диагностика — залог успешного лечения.
Источник: https://spina-sustav.ru/pozvonochnik/spondilodistsit-pozvonochnika-chto-eto-takoe-simptomyi-kak-lechitsya.html
Дисцит: симптомы и лечение

Дисцит является воспалительным заболеванием, при котором поражаются межпозвонковые диски. Болезнь приводит к возникновению сильной боли в месте инфицирования, длящейся (в зависимости от тяжести процесса) от 14 дней до месяца и более. Как правило, патология не приводит к рентгенологическим изменениям.
Дисцит позвоночника встречается достаточно редко. Он может возникнуть у людей любой возрастной категории, хотя у детей до 8 лет, как правило, встречается в исключительных случаях.
Может развиваться как самостоятельное заболевание или стать осложнением проведенных на позвоночнике операций.
Развитие дисцита в позвоночнике
Виды дисцита
В зависимости от причин возникновения, симптомов и ряда других особенностей различают несколько видов болезни:
- Септический дисцит, при котором имеет место прямой посев патогенной микрофлоры в ткани межпозвонкового диска. Подобное явление наблюдается редко и обусловлено в основном спецификой возбудителей болезни. Данная форма дисцита в свою очередь подразделяется на следующие виды:
- послеоперационный;
- гематогенный;
- инфекционный.
- Инфекционный дисцит развивается после проникновения патогенной микрофлоры в позвоночное пространство.Заболевание сопровождается:
Дисцит часто сопровождается ознобом- ознобом;
- лихорадкой;
- повышенной потливостью;
- снижением аппетита или его отсутствием.
- Поясничный дисцит. Для данной формы характерна локализация очага поражения в области поясницы, при этом патологический процесс ограничивается только этой частью позвоночника и не распространяется на другие межпозвонковые диски.
- Остеомиелитный дисцит. Данная разновидность встречается довольно часто и сопровождается повреждением костной ткани в результате инфекционного поражения позвонков. Может протекать в двух формах:
- Идиопатический дисцит. Причины его возникновения не выяснены.
- Спондилодисцит. Некоторые специалисты склонны считать его отдельным заболеванием. При данной форме происходит одновременное двустороннее поражение межпозвоночных дисков.
Симптомы
Симптомы дисцита в определенной степени зависят от конкретной формы заболевания. Однако есть признаки, общие для всех разновидностей заболевания:
- На начальном этапе проявляются лихорадка и озноб.
- Дальнейшее развитие инфекционного процесса приводит к появлению болевых ощущений, локализующихся в зоне поражения. Боли вначале бывают умеренными, однако носят нарастающий характер, усиливаясь во время движения. Нередко они иррадиируют в область живота, тазобедренный сустав, бедро, голень, промежность.
- Инфекционное поражение дисков провоцирует спазмы расположенных рядом околопозвоночных мышечных волокон, приводящие к ограничению двигательной активности.
- При распространении инфекционного процесса на позвоночный канал возможно сдавление спинного мозга, развития в нем воспаления и переход патологического процесса на нервные корешки. При подобном течении дискоза возникают следующие симптомы: Вот как дисцит выглядит на рентгене
- мышечная слабость различной степени;
- покалывание;
- онемение;
- нарушение функционирования внутренних органов в результате сдавления нервных окончаний;
- нарушение мочеиспускания.
- Возможно развитие радикулярного синдрома, который становится следствием поражения чувствительных и двигательных корешков. При этом проявляются следующие симптомы:
- признаки раздражения: боль, гиперрефлексия, снижение чувствительности или ее повышение;
- сокращение или выпадение рефлексов;
- частичная потеря чувствительности;
- мышечно-рефлекторные феномены болевого характера.
При развитии спондилодисцита основными симптомами являются:
- лихорадка;
- заметное снижение веса;
- анорексия;
- болевой синдром;
- парезы;
- параличи.
Причины возникновения
Основной причиной возникновения дисцита является инфекция. В большинстве случаев патогенная микрофлора проникает в межпозвонковые диски:
- В результате перенесенного хирургического вмешательства: заражение возможно в случае использования техники или инструментов, не прошедших необходимой антисептической обработки, а также несоблюдения других необходимых правил проведения операции. Чаще всего дисцит позвоночника развивается после:
- операции по поводу проникающего ранения;
- дискографии;
- люмбальной пункции;
- поясничной дискэктомии (частичного или полного удаления межпозвоночного диска).
- С током крови: патогенная микрофлора нередко попадает в позвоночник из пораженных органов при наличии инфекционных заболеваний мочеполовой системы или дыхательных путей.
Возбудители
Посевы, получаемые при дисците позвоночника, нередко выявляют следующие типы возбудителей:
Золотистый стафилококк под увеличением
- золотистый стафилококк;
- эпидермальный стафилококк – чаще всего приводит к развитию послеоперационного дисцита;
- грамм-организмы, в том числе кишечная палочка и штаммы протея: их обнаружение может указывать на невыявленное повреждение передней продольной связки, сопровождающееся перфорацией кишки;
- синегнойная палочка – чаще всего провоцирует развитие дискоза у злоупотребляющих наркотическими средствами с внутривенным введением;
- гемофильная палочка, или палочка Пфайфера – в большинстве случаев является возбудителем юношеского (ювенильного) дискоза позвоночника.
Способы лечения
Лечение дисцита ведется на основе следующих методов:
- Иммобилизации.
- Антибиотикотерапии.
- Хирургического вмешательства.
Иммобилизация
Фиксация позвоночника на определенный срок (примерно от 14 дней) в значительной степени восстанавливает его анатомическую структуру.
Скорее всего, метод иммобилизации не оказывает влияния на окончательный результат, однако способствует достаточно быстрому устранению основного симптома дискоза – боли, а также восстановлению активности.
Во многих случаях при лечении целесообразным является назначение строгого постельного режима. Для пациента индивидуально подбирают специальный пластиковый жилет для движения. Его следует носить от 6 до 8 недель.
Другой способ – использование 8-образной шины или жесткого корсета. Шина обеспечивает оптимальную иммобилизацию.
Антибиотики
При лечении часто используют антибиотики
Раньше использование антибиотиков при лечении дисцита являлось довольно спорным вопросом.
Многие специалисты считали, что улучшение состояния пациента и исчезновение боли происходят независимо от применения этих медикаментов, но они ускоряют процесс выздоровления и способствуют фиксации позвоночника. В современной медицине антибиотикотерапия применяется во всех случаях.
Конкретное средство назначают, основываясь на полученных результатах посевов. В тех случаях, когда возбудитель остается невыявленным, целесообразно применение антибиотиков широкого спектра действия.
Хирургическое лечение
Необходимость применения операции для лечения дисцита позвоночника возникает не так часто – примерно в 25% случаев.
- Обработка пораженной области с удалением инфицированных частей может быть осуществлена через уже имеющуюся ламинэктомию.
- При наличии значительных нарушений со стороны костей и нестабильности проводят переднюю дискэктомию с последующим соединением посредством ретроперитонеального доступа.
Хирургическое лечение дискоза целесообразно в случае:
- Неясного диагноза, когда существуют определенные подозрения на наличие опухоли (возможно использование биопсии с иглой с КТ наведением).
- Появления необходимости произвести декомпрессию нервных структур. Подобная проблема особенно актуальна при реактивных разрастаниях грануляционной ткани и в случае развития эпидурального спинального абсцесса. Проявлениями синдрома конского хвоста являются слабость, постепенно восходящее онемение, нарушения мочеиспускания.
- Необходимости осуществления дренирования абсцесса – в частности, при его многокамерном характере, если он не поддается чрескожной аспирации.
- При необходимости стабилизации позвоночника. При наличии активного инфекционного процесса ее проводят крайне редко, особенно с учетом того факта, что стабилизация во многих случаях наступает и без хирургии.
Хирургическое лечение применяется примерно в 25% случаев
Хирургическое лечение дискоза проводится посредством следующих доступов:
- передней дискэктомии и корпэктомии с удалением пораженных инфекционным процессом тканей и установкой трансплантата на основе гребня подвздошной кости;
- задней ламинэктомии — она оказывается достаточной мерой для срочной декомпрессии, однако с ее помощью невозможно добраться до очага поражения, расположенного в грудном или шейном отделе позвоночника.
Профилактика
Для предупреждения дисцита позвоночника необходимо:
- В случае проведения хирургического вмешательства операционной бригаде соблюдать обязательные условия подготовки и осуществления операции для профилактики попадания патогенной микрофлоры в организм. В частности, речь идет о тщательной стерилизации инструментов и используемой медицинской техники.
- Своевременно лечить заболевания дыхательных путей и мочеполовых органов инфекционного характера.
Общими принципами профилактики заболеваний позвоночника, в том числе дискоза, являются:
- обеспечение достаточной двигательной активности;
- ежедневное выполнение специальных упражнений для спины, входящих в комплекс лечебной гимнастики для повышения гибкости позвоночника;
- для укрепления иммунитета — нормальное питание с достаточным количеством минеральных соединений и витаминов;
- предупреждение переохлаждения организма;
- нормирование физических нагрузок.
Источник: http://pozvonki.com/main/discit/
Патогенез спондилодисцита позвоночника, методы лечения, профилактика, симптомы и причины возникновения заболевания

Спондилодисцит (синоним: дисцит позвоночника) – острое или хроническое воспалительное заболевание межпозвоночных дисков, которое требует незамедлительного лечения. В статье мы разберем лечение спондилодисцита пояснично-крестцового отдела позвоночника.
Спондилодисцит
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) спондилопатии обозначаются кодами М45 – М40.
Причины
Спондилодисцит – редкое воспаление дискового пространства и смежных тел позвонков, которое возникает из-за бактериальной инфекции. Заболевание относится к остеомиелиту (воспаление кости или костного мозга).
Часто спондилодисцит характеризуется первоначально неспецифическими симптомами, поэтому заболевание диагностируется во многих случаях через 2-6 месяцев. В зависимости от основной причины происходит дифференциация между эндогенным и экзогенным спондилодисцитом.
В медицине также выделяют асептическую форму спондилодисцита.
При эндогенном варианте инфекция распространяется с кровью с целью колонизировать один или несколько тел позвонков. В результате часто поражаются брюшные сегменты спинного мозга. Экзогенный вариант вызывается хирургическими процедурами или неправильной пункцией.
Спондилодисцит в большинстве случаев вызван бактериями, а в редких – грибами или паразитами.
Наиболее распространенные бактериальные патогены (от 30 до 80 процентов всех случаев) – золотистый стафилококк и кишечная палочка.
Спондилодисцит возникает при воспалительных ревматических заболеваниях – ревматоидном артрите, анкилозирующем спондилите. Эндогенный спондилодисцит во многих случаях является результатом туберкулеза.Туберкулез
До сих пор наиболее распространенной причиной межпозвоночного диска инфекции является золотистый стафилококк. Иногда причиной является кишечная палочка, синегнойная палочка, пневмококки, Clostridium Perfringens, Proteus Mirabilis, Haemophilus aphrophilus, микобактерии туберкулеза и Veillonella parvula.
Диагностика
Лабораторные данные могут указывать на воспалительный процесс, но могут также оставаться неизменными. В рентгенограмме ткань диска оказывается уплотненной на более поздней стадии.
На начальной стадии поражения не выявляется. Проведение магнитно-резонансной томографии (МРТ) или даже компьютерной томографии может помочь в правильной дифференциальной диагностике.
Патогены можно обнаружить с помощью анализа крови.
МРТ
Как лечить
В зависимости от тяжести состояния проводится интенсивное лечение антибиотиками, дополненное хирургическими мерами (операцией).
Хирургия особенно необходима, если антибиотик не улучшает состояние больного или появляются неврологические дефициты.
Ткань диска удаляется хирургическим путем, прилегающие тела позвонков блокируются вместе, чтобы предотвратить любое движение в пораженном сегменте позвоночного ствола (пояснице или других местах).
Пациенты всегда должны поддерживать строгий постельный режим в течение 6-8 недель, даже при консервативном лечении. Пациенту требуется носить специальный ортез. Необходимое лечение и мониторинг курса обычно занимают много времени – более года.
В случае спондилодисцита терапевтические меры в основном включают постельный режим, а также антибиотическую, антимикотическую или противопаразитарную терапию. Основой лечения бактериального спондилодисцита является обнаружение присутствующего конкретного возбудителя. Патоген можно выявить с использованием культуры крови или интраоперационной биопсии, а также резистограммы или антибиограммы.
В случае острого спондилодисцита антибиотикотерапия (медикаментозная терапия антибиотическими средствами) может быть начата до того, как будут получены результаты анализов. Требуется учитывать наиболее вероятные патогены (Staphylococcus aureus, Escherichia coli).
Применение антибиотиков происходит в первые две-четыре недели внутривенно или парентерально (через кишечник). Если нормализуются воспалительные показатели и улучшается общее состояние пострадавшего, обычно можно перейти на пероральное лечение. Для групп риска рекомендуется длительная антибактериальная терапия.
Если заболевание вызвано грибковой или паразитарной инфекцией, аналогично применяется противогрибковая или противопаразитарная терапия.Существующие симптомы боли следует лечить соответственно анальгетиками. Может возникнуть сепсис, неврологические нарушения и другие нарушения. Терапевтический успех консервативных мер, хирургической процедуры и других методов лечения зависит от стадии заболевания.
Профилактика заболевания
Спондилодисцит можно предотвратить путем адекватного лечения инфекционных заболеваний. Сахарный диабет, почечная недостаточность, ожирение, опухоли, туберкулез, системные заболевания, злоупотребление наркотиками, сердечно-сосудистые заболевания и ВИЧ являются предрасполагающими факторами риска. Требуется лечиться от этих состояний во всех случаях.
Вирус иммунодефицита человека
Совет! Перед использованием любых народных или других лечебных средств, рекомендуется проконсультироваться с врачом. Важно следовать всем рекомендациям врача. Необдуманное применение лекарственных средств может привести к фатальным последствиям.
Источник: https://LechiSustavv.ru/zabolevaniya-pozvonochnika/504-spondilodistsita-pozvonochnika.html

