Кистозный отек макулярной области. Макулярный отек сетчатки глаза
Содержание
Как лечить макулярный отек сетчатки глаза
Отек сетчатки глаза – серьезное заболевание, которое развивается на фоне другой глазной патологии. По-другому болезнь называется макулярный отек. Статья далее расскажет читателю о том, какие причины вызывают эту патологию и как с ней бороться.
Зрительный орган человека состоит из большого количества различный структур. Отдельная структура выполняет свои задачи, что позволяет человека лицезреть этот мир. Желтым пятном или макулой называют маленькую частицу с диаметром полсантиметра, главная цель которой – обеспечение зрительного восприятия.
Что это такое
Макула – важный элемент глаза, который обеспечивает зрительную способность человека и находится в центральной части сетчатки. По своему образу макула маленькая и покрыта желтым окрасом, поэтому в офтальмологии ее называют желтым пятном.
задача описанной частицы в глазу – поддержание нормального функционирования зрения. Макулярный отек – распространенное заболевание, связанное с этим органом.
Отек и воспаление появляется из-за скопившейся жидкости, отека глаза. Заболевание не развивается само: обычно подобное поражение сетчатки является результатом другой патологии или травмы.
Когда жидкость накапливается в зоне глаз, функции макулы нарушаются. Поэтому с течением времени у человека пропадает острота зрения и развивается отек. В некоторых случаях поражаются соседние сосуды и нервы, а также нарушается кровообращение на месте отека глаз.Заболевание глаз при своевременном лечении быстро проходит. При первых подозрениях на макулярный отек больной записывается на прием к офтальмологу. Самолечение в таком случае запрещено, так как неправильная терапия повышает риск ухудшения состояния глаза.
На восстановительный период уходит от 2 месяцев до 1 года. В запущенном состоянии поврежденная макула трудно лечится.
Причины возникновения недуга
Причинами макулярного отека глаза зачастую выступают следующие основные заболевания:
- Опухоли и образования грибовидной формы.
- Ретинопатия.
- Увеиты.
- Тромбоз центральной сетчатки.
- Аутоиммунные болезни – коллагеноз.
- Другие поражения, связанные с глазным яблоком. В основном поврежденные сосуды приводят в к повышению кровяного давления. Также немаловажную роль в развитии макулярного отека играет повышенная проницаемость сосудов.
- Местная отслойка сетчатки.
- Глаукома.
- Нарушения обменного процесса.
- Неглазная патология – сахарный диабет, является распространенной причиной.
- Центральная хориоретинопатия дистрофия сетчатки.
Также отек возникает в результате развитых патологий головного мозга, инфекционных заболеваний, атеросклероза, ревматизма. Нередко болезни почек и крови приводят к такому побочному эффекту. Важно – заметить главные признаки развивающегося недуга и обратиться к врачу.
Клинические проявления патологии
Макулярный отек сопровождается следующими симптомами:
- Размытость в центральном зрении.
- особенность поражения – гиперчувствительность к яркому свету.
- На рассматриваемой картинке больной видит розовые оттенок.
- Искажение реальности – человеку кажется, что прямая линия выглядит изогнуто или в форме волны.
- В утреннее время снижается острота зрения в стекловидном теле глаза.
В редких случаях у пациента изменяется цветовосприятие в течение суток. Когда заболевание предотвращено хирургической операцией в начальной форме заболевания, часто больной поправляется. Но зрительная способности после скопления жидкости в макулярной области восстанавливается медленно, вплоть до 1,5 лет.
Периодическое развитие и увеличение отека ведет за собой необратимые изменения в структуре глаза: больной может лишиться зрения.
Особо опасно состояние, при котором область поражения возникла во время сахарного диабета. В ходе диффузного макулярного отека постепенно снижается острота зрения.
Классификация отека сетчатки
Желтое пятно помогает человеку различать между собой цвета, подмечать мелкие детали и видеть предельно четко. Макулярный отек снижает работоспособность глаза, вызывая у больного дискомфорт.
Болезнь часто называют синдромом Ирвина-Гасса и классифицируют по следующим видам:
- кистозный гипоксический или воспалительный;
- дистрофический или возрастной регенерацией;
- диабетических.
В следующих разделах подробно рассмотрим перечисленные выше виды отека сетчатки глаз.
Диабетический
ДМО, диабетический макулярный отек, развивается в качестве осложнения сахарного диабета – ретинопатии. Данный вид подразделяется на 2 формы:
- Фокальная – отек не переходит на макулярную зону.
- Диффузная – поражается центральная зона сетчатки глаз, в ходе чего появляется дистрофия.
Диабетический отек сетчатки – результат нарушения проницаемости сосудов и утолщении их мембран. Именно такая классификация синдрома Ирвина-Гасса становится виновником потери зрения при сахарном диабете.
Кистозный
Кистозный макулярный отек вызывается во время процедуры факоэмульсификации, предназначение которой – лечение катаракты. Как правило, первые признаки заболевания больной ощущает спустя 6-11 недель с момента хирургического вмешательства. Фактор-провокатор в таком случае является натяжением, которое возникает промеж сетчатки и стекловидного тела.
Зачастую в роли главных причин возникновения кистозного отека сетчатки глаз выступают такие офтальмологические нарушения, как увеит, циклит, различные опухоли и образования в глазной области, синдром Бехчета и другие. В редких случаях виновником становится пигментный ретинит, в ходе которого нарушается функционирование пигментного эпителия сетчатки.
Также редко исчезает данный вид болезни без участия лечебной терапии. Но, если патология перетекает в хроническую форму, повышаются риски повреждения фоторецепторов в отделе сетчатки с фиброзным перерождением. В основном для лечения кистозного макулярного отека врач-офтальмолог назначает противовоспалительные лекарственные препараты из группы НПВС.
Дистрофический
Дистрофический макулярный отек глаз развивается при возрастных изменениях в человеческом организме у людей, кому за 40 лет. ДКО в экссудативной форме встречается в 20 % случаев заболеваемости.
Чаще всего развитию патологии подвержен женский пол. Как правило, причинами становятся наследственная предрасположенность, тонкие сосудистые стенки, ожирение, вредные привычки, травмы в этой обрасти, дефицит полезных веществ в организме и испорченная экология в месте проживания.
К симптомам проявления дистрофического отека сетчатки глаз относят затрудненное чтение, изменения цветов и восприятия предметов. На конечной стадии лечебная терапия в большинстве случаев не помогает больному.
Диагностика
Макулярный отек глаза – одна из серьезнейших болезней, связанных со зрительным органом человека. Если вовремя не взяться за лечение, больной полностью теряет зрение.
Для своевременного выявления возникшего отека глаз необходимо обращаться только к врачу-офтальмологу. Специалист в данной области проведет диагностику и назначит лечение. Офтальмологическое обследование включает в себя следующие способы диагностики:
- Офтальмоскопия выявляет отек по обследованию глазного дна. Но маленький и местный отек трудно отметить при такой терапии. Для точной диагностики таким методом потребуется дополнительное изучение сопутствующих симптомов и косвенных признаков.
- Флюоресцентная ангиография, сокращенно ФАГ, используется также для обследования глазного дна для определения областей ишемии сетчатки, нарушенных сосудов и капилляров. Особенно важно проводится исследование при наличии окклюзии центральной вены.
- Тест Амслера на остроту зрения применяют для обнаружения скотом и метаморфопсий.
- ОКТ, оптическая когерентная томография – стандарт в обнаружении глазных заболеваний. Процедура помогает оценить, каковы изменения структуры сетчатки, учитывая в основном ее толщину и объем.
- Гейдельбергская ретинальная томография определяет отек в макуле и замеряет толщину оболочки в этой зоне.
В каждых случаях врач-офтальмолог в индивидуальном порядке определяет диагностический алгоритм, так как макулярный отек глаза и его причины различаются.
Лечение
Лечение макулярного отека проходит с использованием лекарственных медикаментов, лазера, хирургического вмешательства и народных средств. Следует отметить, что отек при сахарном диабете лечится патогенетически. В некоторых случаях больному назначают гормональные средства. Подробнее о методах лечения рассмотрим далее.
Медикаментозная терапия
При лечении отека сетчатки глаза в качестве медикаментов в основном используют противовоспалительные средства в следующих формах:
- инъекции и уколы;
- таблетки;
- глазные капли;
- мази.
Диабетический макулярный отек лечится репинами иввл с помощью ввода внутрь. Больному могут быть назначены такие лекарственные медикаменты, как Авастин, Диклоген и Луцентис. Если изменения в стекловидном теле не исчезают с помощью лекарств, назначают витрэктомию – полное удаление стекловидного тела.
Хирургическое лечение
Как было сказано выше, если не помогает медикаментозная терапия, назначают операцию по удалению стекловидного тела при макулярном отеке сетчатки глаза. Также данное хирургическое вмешательство назначается при тромбозе вен. Около трех часов отводится на операцию. В качестве обезболивающих средств вкалывают анестетики.
Лазерное лечение
Лечение отека макулы также проводится с использованием лазерной операции – эффективного метода, который пользуется успехом при диабетическом виде. Лазерная коагуляция сетчатки позволяет укрепить глазные сосуды, которые фильтруют жидкость.
Макулярный отек успешно лечится под осмотром врача и использованием средств народной медицины. Далее рассмотрим популярные способы лечения.
Рецепт с чистотелом
Чистотел помогает бороться с диабетическим макулярным отеком. Для приготовления целебного отвара понадобиться 2 столовые ложки этой травы в сухом виде. Травяной порошок заливают холодной водой и варят до кипения.
После кастрюлю с отваром укутывают на 25 минут. Далее отвар фильтруется и закапывается в глаза по 3 капли. Процедура проводится каждый день в течение месяца. Для необходимости можно повторить через месяц.
Луковая шелуха с хвоей
Отличное народное средство от отека глаз – отвар луковой шелухи и хвои для внутреннего употребления. Для приготовления берутся иголки хвои, плоды шиповника и луковая шелуха в пропорциях 5:2:2.
Все ингредиенты измельчаются и завариваются кипятком. Полученную смесь варят на огне в течение 10 минут. В сутки необходимо выпивать примерно литр отвара. Время на проведение процедуры – 1 месяц.
Отвар тмина и васильков
Из отвара тмина и васильков делаются глазные капли. Столовая ложка семян тмина запаривается кружкой кипятка и варятся в течение 11 минут. В приготовленную смесь добавляют сухие соцветия василька. Все тщательно перемешивают и настаивают 5 минут. Для лечения закапывают по 2 капли в глаз каждый день.
Профилактика
В качестве профилактики макулярного отека глаза врачи рекомендуют контролировать уровень сахара в крови для диабетиков. Также для проверки зрительной способности проводится процедура с сеткой Амслера. Чтобы избежать необходимого лечения сетчатки глаза необходимо каждый полгода обследоваться у офтальмолога.
Источник: https://OtekOff.ru/otek/otek-litsa/otek-setchatki-glaza
Что за фрукт такой «отек макулы»?
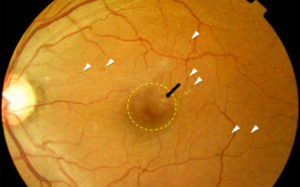
Человеческие глаза представляют собой орган, обеспечивающий зрительное восприятие за счет присутствия в его структуре макулы, именуемой желтым пятном. Макула располагается в центральной области сетчатки и состоит из множества клеток, снабженных фоторецепторами, что объясняет их чувствительность к свету.
Скопление в межклеточном пространстве жидкости приводит к местному образованию отечности. Во избежание потери зрения макулярный отек (или синдром) сетчатки глаза необходимо своевременно лечить.
О недуге
Макулой принято считать важный элемент человеческого глаза, располагающийся в центральной зоне сетчатки, диаметр которого не превышает 5 мм. Поскольку макула имеет светло-желтый окрас, офтальмологи нередко называют её желтым пятном.
Структура желтого пятна состоит из большого количества клеток, правильное функционирование которых обеспечивает глазу зрительное восприятие. Воспаление и механическое повреждение клеточной структуры приводит к скоплению в её пространстве жидкости, что становится причиной развития такой патологии, как отек макулы.
Отечность центральной области глазной сетчатки не только снижает острогу зрения — опухание желтого пятна провоцирует нарушение местного кровотока и поражает окружающие его кровеносные сосуды. Для того чтобы предотвратить развитие необратимых последствий и сохранить зрение, отек показано своевременно лечить.
Причины
Почему в центральной области глаза начинает скапливаться межклеточная жидкость? Офтальмологи выделяют такие причины отека:
- Развитие глазных заболеваний считается наиболее распространенной причиной отечности желтого пятна. Риск скопления жидкости увеличивается при близорукости и дальнозоркости, воспалении сетчатки, а также нарушении местных обменных процессов.
- Возникновение аутоиммунной патологии – коллагеноза.
- Присутствие болезней, косвенно влияющие на работу зрительной функции – сахарного диабета, патологии сердца и почек, поражение головного мозга.
- Наличие инфекционных и вирусных болезней – туберкулеза и ВИЧ.
- Механическое повреждение черепа, в результате которых поражается та область мозга, которая отвечает за зрительное восприятие.
- Развитие сильной интоксикации, аллергической реакции либо анафилактического шока.
Нередко отек желтого пятна образуется после некачественно проведенного оперативного вмешательства в процессе лечения запущенной катаракты. Вероятность отечности макулы возрастает при развитии доброкачественной опухоли и тромбозе центральной вены, локализующейся в сетчатке.
Симптомы
На начальном этапе макулярный отек развивается бессимптомно. При отсутствии лечения область опухания увеличивается, в результате чего проявляются следующие симптомы:
- размытость изображения;
- искаженное восприятие прямых линий;
- чувствительность сетчатки к яркому либо дневному свету, что предшествует развитию фотофобии;
- измененное цветовое восприятие: изображение воспринимается глазом в розовых тонах;
- ухудшение зрения предположительно в утреннее время суток.
Неосложненный отек не провоцирует расстройство зрительной функции, но, несмотря на это, полное восстановление сетчатки наблюдается не ранее, чем через три месяца после лечения.
Хроническая отечность желтого пятна приводит к поражению зрительных рецепторов и разрастанию фиброзной ткани, что предшествует потери центрального зрения.
Разновидности
В зависимости от фактора, спровоцировавшего скопление в глазной сетчатки жидкости, различают три вида отека: кистозный, диабетический, а также дистрофический.
Кистозная форма
Отек кистозного вида характеризуется формированием в центральной зоне сетчатки полостей, которые постепенно заполняются патологической жидкостью. Образование в желтом пятне полых капсул приводит к повышению местного давления, в результате чего развивается воспалительный процесс и нарушается отток инфильтрата.
Основной причиной развития кисты в макуле считается нарушении техники оперирования при катаракте. Также кистозный отек проявляется как сопутствующий симптом циклита, увеита, ретинита пигментного типа, а также свидетельствует о появлении злокачественной опухоли сетчатки глаза.
Игнорировать наличие кисты в макуле категорически запрещено. При отсутствии эффективной терапии кистозный отек принимает хроническую форму, что повышает вероятность его фиброзного перерождения и необратимого поражения центральных фоторецепторов.
Диабетическая
Продолжительное течение сахарного диабета сопровождается поражением мелких сосудов глазной сетчатки, что приводит к повышению их уязвимости. Как результат, плазма беспрепятственно проникает в структуру желтого пятна, вследствие чего развивается отек.
Классификация по признаку область поражения желтого пятна состоит из двух типов отеков:
- Фокальный отек характеризуется незначительной областью поражения, благодаря чему не поражает центральную зону сетчатки.
- Диффузный отек имеет большой диаметр, вследствие чего развивается дистрофия макулы.
Несвоевременное лечение отека диабетической формы приводит к деформации мембран сосудов и высвобождению радикалов: данное явление становится причиной необратимого поражения фоторецепторов.
Дистрофическая
Одним из признаков развития возрастных изменений является дистрофический отек сетчатки, который образуется как результат появления в макуле патологических мембран, за счет чего жидкость беспрепятственно проникает в её структуру. К основным факторам, повышающим риск возникновения дистрофической отечности, относят генетическую предрасположенность, ожирение и нехватку витаминов.
Отечность сопровождается ухудшением зрения, в результате чего пациент испытывает трудности во время чтения и распознавания цветов. При отсутствии лечения опухоль начинает прогрессировать, отек провоцирует отслойку сетчатки глаза и гибель рецепторов, что приводит к потере зрения.
Методы диагностики
Резкое ухудшение зрения является поводом для посещения офтальмолога. В первую очередь доктор опросит пациента на наличие симптомов. Если клиническая картина характеризуется нечеткостью изображения и искажением цветового восприятия, врач ставит предварительный диагноз и осматривает глаз с помощью офтальмоскопии.
Поскольку посредством офтальмоскопии можно обнаружить только запущенную форму отека, во время обследования врач использует другие способы инструментальной диагностики.
Информативной процедурой, которая используется с целью выявления глазных патологий, принято считать ретинальную томографию, на основании которой можно не только диагностировать отечность, но и определить степень её развития.
В качестве альтернативы томографии рекомендуется применять флуоресцентную ангиографию. Посредством данной процедуры оценивается состояние местных капилляров и определяется степень их уязвимости, а также определяется причина, которая спровоцировала скопление жидкости в области макулы.
Для определения толщины и объема глазной сетчатки и обнаружения в её структуре патологических изменений проводится оптическая когерентная томография. С целью обнаружения скотомы и метаморфопсии используется тест Амслера: основываясь на результатах, врач оценивает остроту зрения.
Методы лечения
Определение оптимальной схемы лечения является компетенцией лечащего врача. В зависимости от степени поражения желтого пятна, лечение отека осуществляется медикаментозным либо хирургическим способом.
С помощью медикаментов
обнаружение отека на ранней стадии развития является показанием к проведению медикаментозной терапии. отечность лечится посредством таких групп препаратов:
- противовоспалительные средства используются в таких формах, как таблетки, капли для глаз, а также мази. при диабетическом отеке пациенту прописывают препараты авастин и диклоген, которые вводятся инъекционно;
- гормональные препараты группы кортикостероидов (озурдекс) прописываются офтальмологом в том случае, если отечность сопровождается осложнениями. поскольку лекарства, содержащие гормоны, обладают побочной симптоматикой, в процессе их применения пациент должен соблюдать дозировку.
если медикаментозное лечение не обеспечило благоприятный эффект, пациенту показано хирургическое вмешательство.
хирургия
лечение хирургическим путем проводится, если причина патологии заключается в тромбозе центральной вены. в ходе оперативного вмешательства врач удаляет стекловидное тело. чтобы предотвратить развитие болевого синдрома, перед операцией пациенту проводят обезболивание с помощью анестетика.
с целью устранения кистозного и диабетического отеков доктор выполняет витрэктомию.
в процессе данной малоинвазивной операции хирург иссекает стекловидное тело и устраняет патологические мембраны, которые способствует повышению давления на глазную сетчатку.
если отечность образовалась как результат развития возрастных изменений, оперирование основывается на резекции новообразовавшихся кровеносных сосудов.
лазерная методика
лазерное лечение отека основывается на спаивании пораженных сосудов и снижении их проницаемости, вследствие чего инфильтрат не имеет возможности проникнуть в структуру желтого пятна.
преимущество данной процедуры состоит в отсутствии прямого воздействия на глазную сетчатку.
народные средства
при условии отсутствии аллергической реакции на целебные травы, пациенту разрешается применять народные методы лечения.
- для снятия диабетического отека показано применять отвар из чистотела. рецепт приготовления такой: две столовые ложки сушеной травы нужно залить очищенной водой, а после варить жидкость на медленном огне до того времени, пока она не закипит. далее емкость с отваром закутывают в полотенце и настаивают полчаса: на завершающем этапе настой сцеживается и применяется как глазные капли. закапывать пораженный глаз рекомендуется один раз в день по три капли.
- если отечность сопровождается покраснением глазного яблока, рекомендуется использовать луковый отвар. для приготовления снадобья, нужно предварительно измельченные хвойные иголки, ягоды шиповника и луковую шелуху смешать в пропорции 5:2:2. полученную смесь необходимо залить водой и кипятить не менее 15 минут на медленном огне. после того, как отвар будет готов, его принимают внутрь: в сутки показано выпивать не менее одного литра лечебной жидкости.
- еще одно эффективное средство против отечности – отвар из тмина. рецепт приготовления настоя следующий: одна столовая ложка измельченных семян запариваются 500 мл кипятка и варятся в течение 10 минут. готовый отвар настаивают полчаса и используют в виде глазных капель. для устранения отека необходимо ежедневно закапывать в пораженный глаз по две капли лекарства.
прогноз и профилактика
Профилактика базируется на регулярном посещении офтальмологического смотра, предотвращении поражений головного мозга и развитии воспалительного процесса, а также своевременном лечении глазных заболеваний.
Поскольку отечность нередко образуется при сахарном диабете, снизить риск проявления патологии можно, контролируя уровень сахара в организме.
Прогноз при лечении зависит стадии развития опухоли при ее обнаружении. Своевременно обнаруженная отечность сетчатки с легкостью устраняется посредством медикаментозной либо лазерной терапии. Если отек имеет хроническую или запущенную форму, проводится хирургическое вмешательство, которое требует длительной реабилитации.
Источник: https://OtekoVed.ru/glaza/makulyarnyj-otek-setchatki
Макулярный отек
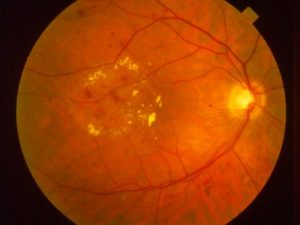
Отек макулы заключается в накоплении жидкости и белковых фракций в самой центральной зоне сетчатки, что приводит к ее утолщению, дезорганизации слоев сетчатой оболочки глаза, как следствие снижению центрального зрения.
Это общая характеристика многих заболеваний и состояний глаза, к числу которых относятся: диабетическая ретинопатия, возрастные заболевания, закупорка сосудов сетчатки, хронические воспаления и послеоперационные осложнения.
Кистозный макулярный отек формируется при нарушениях в гематоофтальмическом барьере, который в норме препятствует накоплению жидкости в сетчатки. Воспалительные процессы, а так же повышенная проницаемость сосудистой стенки играют ведущую роль в патогенезе.
Различные процессы, включающие острую или хроническую ишемию в тканях глаза, высвобождение факторов воспаления и ангиогенеза взаимодействуют сложным образом приводя к развитию отека макулы.
Макулярный отек сетчатки может вызывать различные изменения зрения в зависимости от ряда факторов:
- Выраженность отека
- Протяженность отека (локальный или диффузный)
- Вовлеченность фовеа
- Нарушение гематоофтальмического барьера и наличия интраретинальных кист
- Наличие признаков и выраженности ишемии сетчатки
- Наличие или отсутствие тракций стекловидного тела
- Увеличение толщины сетчатки
- Длительность существования отека макулярной зоны
Макулярный отек. Классификация в зависимости от патогенеза
- Кистозный макулярный отек (КМО) – жидкость скапливается в интраретинальных полостях в наружном ядерном слое сетчатки макулы. Обычно является терминальной формой многих процессов.
- Диабетический отек макулы (ДМО) – возникает из-за нарушения проницаемости хориокапилляров сосудистой оболочки.
- Отек макулярной области, вызванный возрастной макулярной дегенерацией.
Кистозный макулярный отек (КМО)
Характеризуется накоплением в слоях сетчатой оболочки глаза транссудата. Основной причиной считается нарушение гематоофтальмического барьера. Сетчатка глаза питается путем разницы градиента осмотического давления между ней и сосудистой оболочкой.
После возникает дисбаланс и происходит задержка жидкости. Витреомакулярные тракции (натяжения между сетчаткой и стекловидным телом) являются общим фактором развития отека.
Они приводят к высвобождению воспалительных факторов, таких как VEGF и тромбоцитарный фактор роста.
https://www.youtube.com/watch?v=QiAPgn1ZIzg
В зависимости от этиологии подобные нарушения могут, как само разрешиться в течение нескольких месяцев, так и потребовать лечения. Хронический макулярный отек (более 6 месяцев) приводит к безвозвратному повреждению фоторецепторов сетчатки с фиброзным перерождением.
Не офтальмологическими причинами могут послужить: увеит, циклит, иридоциклит, синдром Бехчета, токсоплазмоз, ВИЧ-инфекция и цитомегаловирусная инфекция.
Макулярный отек может быть вызван факоэмульсификацией катаракты (Синдром Ирвина –Гассе). Сосудистыми причинами служат тромбозы центральной вены сетчатки или ее ветвей.
Другие причины КМО: идиопатические телеангиэктазии сетчатки и пигментный ретинит.
Диабетический макулярный отек (ДМО)
ДМО возникает при наличие диабета глаза, может развиваться, как при пролиферативной диабетической ретинопатии, так и на непролиферативной стадии заболевания. В контексте диабетического макулярного отека крайне важно его распространение, клинически значимый макулярный отек требует медикаментозного лечения.
Диабетическое поражение микрососудистого русла приводит к нарушению проницаемости микрокапилляров. Основным механизмом является повышенная продукция факторов роста эндотелия сосудов (VEGF), а так же наличие изменений витреоретинального интерфейса.
Стойкая гипергликемия приводит к утолщению базальной мембраны сосудов, образованию свободных радикалов и гибели фоторецепторов. Эти изменения в конечном итоге приводят к расширению сосудов, повышению давления в капиллярах и формированию микроаневризм.
Макулярный отек при диабете является основной причиной потери зрения. Последние исследования показали, что ДМО представляет собой воспалительное заболевание.
Возрастная макулярная дегенерация с развитием отека сетчатки
Макулярный отек развивается только у пациентов с влажной макулодистрофией сетчатки. Заболевание характеризуется ростом новых не нормальных сосудов, эти сосуды склонны к просачиванию. Более подробно о причинах развития отека макулы вы можете прочитать в соответствующей статье.
Макулярный отек сетчатки. Симптомы
Безболезненное, постепенное затуманивание центрального зрения
Образование скотомы (черного пятна в поле зрения)
Снижение зрения на 50 и более процентов
Искажения объектов целиком или только их участков
У некоторых больных развивается сине-желтый дальтонизм
Может развиваться потеря контрастной чувствительности
Макулярный отек сетчатки. Инструментальная диагностика
В подавляющем большинстве случаев наличие отека макулы определяется при комплексном офтальмологическом обследовании сетчатки. Квалифицированный врач определит изменения глазного дна, а так же выявит причины возникновения отека. Однако, для выбора тактики лечения и оценки прогноза течения макулярного отека этого может оказаться не достаточно.
Тест Амслера — простой тест, который помогает оценить наличие искажений (метаморфопсий) и скотом (дефектов центрального зрении). Тест может использоваться в домашних условиях самостоятельно для оценки динамики.
Оптическая когерентная томография является золотым стандартом в диагностики макулярного отека. Помогает оценить высоту, распространенность, повреждение сетчатки, а так же наличие экссудатов. Оптическая когерентная томография необходима, как для подтверждения диагноза, так и для дифференциальной диагностики и динамического наблюдения.
Флюоресцентная ангиографии позволяет обнаружить и оценить протяженность ишемии сетчатки при макулярном отеке. Исследование крайне полезно при тромбозе центральной вены сетчатки. В настоящее время в клиническую практику внедрены методы автофлюоресценции позволяющие добиться схожего диагностического эффекта неинвазивными методами.
Макулярный отек. Лечение
Кистозный макулярный отек. Лечение
- Местное или системное применение нестероидных противовоспалительных препаратов (НПВС), например, индоколлир, неванак, диклоф и др.
- Кортикостероидные препараты применяются в виде интравитреальных инъекций.
- Лазерная коагуляция сетчатки приводит к централизации кровотока и улучшению кровоснабжения центральных отделов сетчатки.
- Интравитреальное введение препаратов ингибирующих факторы роста эндотелия сосудов. В нашей стране самыми распространенными являются Авастин и Луцентис.
- Хирургическое лечение макулярного отека (витрэктомия) снижает количество воспалительных медиаторов в стекловидном теле, однако, доказательная база остается скудной.
Диабетический макулярный отек. Лечение
- Лазерная коагуляция сетчатки является золотым стандартом, приводит к централизации кровотока и препятствует прогрессированию заболевания.
- Интравитреальное введение Кеналога часто применяется в лечении ДМО.
- Интравитреальное введение анти-VGEF положительно влияет, как на собственные измененные сосуды, так и на новообразованные при пролиферативной стадии диабета глаза. Выполняются интравитреальные инъекции Авастина и Луцентиса.
- Витрэктомия, как хирургическое лечение диабетического макулярного отека часто показано при пролиферативной стадии диабетического поражения сетчатки.
Макулярный отек при ВМД. Лечение
- Интравитреальное введение анти-VGEF препаратов, приводит к запустению новообразованных сосудов и восстановлению архитектоники сетчатки.
Макулярный отек сетчатки. Профилактика
Периоперационное применение НПВП позволяет снизить риск развития послеоперационного макулярного отека до 0.01%.
Контроль уровня сахара крови и гликозилированного гемоглобина, артериального давления и уровня холестерина в крови при сахарном диабете препятствует развитию ретинопатии и диабетического макулярного отека.
Пациенты с сухой формой макулодистрофии должны выполнять самоконтроль с помощью сетки Амслера, а так же каждые 6 месяцев проходить полную диагностику у офтальмолога.
| Оптическая когерентная томография сетчатки глаза | 2000 р. |
| Интравитреальное введение ингибиторов ангиогенеза при макулярном отеке | 18500 р. |
| Интравитреальное введение кортикостероидов при макулярном отеке | 18500 р. |
| Интравитреальное введение пролонгированного кортикостероида (Озурдекс) при макулярном отеке | 70000 р. |
Источник: http://retinacenter.ru/disease/retina/makulyarnyiy-otek/
Что такое макулярный отек, из-за чего он возникает и насколько опасен?. Доставка контактных линз и очков по Москве и России
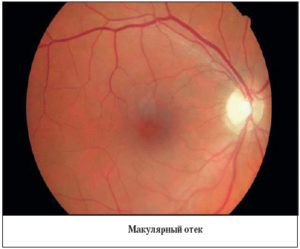
Макулярный отек — это не самостоятельная болезнь, а признак, при этом не только офтальмологических заболеваний. Сопровождается он снижением центрального зрения. Зачастую это компенсируется вторым глазом, из-за чего больной не сразу замечает признаки отечности. Этим она и опасна.
Макула, или желтое пятно, находится в центре сетчатой оболочки глаза и отвечает за центральное зрение. Под воздействием различных факторов происходит накапливание жидкости в этой части глаза, что и провоцирует отечность.
Отек макулы — это признак какого-то заболевания. При этом данное патологическое состояние очень опасно и способно привести к сильному ухудшению зрения.
Причины отека сетчатки глаза
Основная причина — это попадание жидкости в центре внутренней оболочки. Происходит это вследствие различных процессов. Существуют разные механизмы развития симптома. Впервые его описал ученый C.Р. Ирвин.
Он рассматривал отек как последствие операции по удалению хрусталика при катаракте. При этом механизм зарождения его до сих пор точно не выяснен.
Предполагается, что развитие макулярного отека определяется видом хирургической операции, проведенной на глаз.
Сегодня известны и другие причины. Одна из самых частых — сахарный диабет, который нередко вызывает диабетическую ретинопатию. Отек возникает из-за повреждения сосудов, через которые жидкость просачивается в макулу.Факторы, провоцирующие макулярный отек, можно объединить в две группы. В первую входят офтальмологические заболевания:
Во вторую группу причин включены патологии, которые напрямую не связаны с органами зрения:
гипертония;
сердечно-сосудистые заболевания;
инфекционные болезни;
дисфункция почек;
ревматизм;
атеросклероз;
болезни крови;
нарушения работы центральной нервной системы.
Кроме того, привести к отеку макулы могут:
операции на глазах;
высокий уровень холестерина в крови;
плохая свертываемость крови;
отравления;
воспалительные процессы;
онкология и лучевая терапия;
травмы глазного яблока;
побочные действия лекарств;
малоподвижный образ жизни.
Признаки макулярного отека
Продолжительная отечность макулы способна привести к серьезному ухудшению зрения, а также к дистрофии сетчатой оболочки или разрыву желтого пятна.
Но долгое время патологический процесс развивается бессимптомно. У пациента возникает частичное и кратковременное снижение остроты зрения, что компенсируется вторым глазом.
По мере скопления жидкости в тканях макулы симптомы становятся более выраженными:
нечеткость изображения в центральной части;
размытость картинки;
диплопия;
ухудшение зрения по утрам;
чрезмерная светочувствительность;
снижение видимости вблизи и вдаль, что не поддается коррекции;
искаженное восприятие линий, очертаний предметов — метаморфопсия.
Также при макулярном отеке наблюдается нарушение цветового зрения. Нередко при этом заболевании мир видится в розовых тонах в буквальном смысле. Кроме того, данный патологический процесс может сопровождаться признаками основного заболевания, вызвавшего отек.
Разновидности макулярного отека
В зависимости от этиологии симптома, характера его развития и других особенностей, выделяется 3 вида данного патологического явления:
диабетический;
кистозный;
дистрофический.
Диабетический отек
Ухудшение зрения наблюдается почти у 85% пациентов с сахарным диабетом 1-го типа. Диабетическая ретинопатия развивается, как правило, в течение 15-20 лет болезни и является самым тяжелым ее осложнением.
Возникает оно вследствие общего поражения сосудов организма и сетчатки в частности. Данное заболевание нередко приводит к полной слепоте. Проявляется оно и в отеке макулы. При ухудшении состояния капилляров они становятся хрупкими и проницаемыми.
Плазма попадает в желтое пятно, наполняя его и провоцируя отечность.
Выделяют 2 типа такого отека:
Фокальный. Не затрагивает центральную часть желтого пятна. Размер отека незначительный. К примеру, диск зрительного нерва намного превышает его в диаметре.
Диффузный. Наблюдается поражение центра макулы. Отек достаточно большой. Диаметр его превышает размеры диска не менее чем в 2 раза. Отечность провоцирует дегенеративные и дистрофические изменения и сильное снижение зрения.
Кистозный макулярный отек глаза
Кистозный отек вызывается процедурой удаления катаракты путем факоэмульсификации, то есть дробления хрусталика лазером или ультразвуком. Симптомы отечности возникают через 6-11 недель после операции. Провоцирующим фактором выступает натяжение, которое образуется между сетчатой оболочкой и стекловидным телом.
Также кистозный макулярный отек развивается на фоне:
увеитов;
циклита;
опухолей в области глазницы;
пигментного ретинита.
Очень часто отек из-за отсутствия лечения становится хроническим. Возрастает риск повреждения фоторецепторов с фиброзным перерождением.
Дистрофический макулярный отек
Эта форма симптома развивается при возрастных изменениях в человеческом организме после 40 лет. Зачастую дистрофический отек выявляется у женщин. Причинами развития отечности становятся:
генетическая предрасположенность;
тонкие сосудистые стенки;
ожирение;
вредные привычки;
травмы глаз;
дефицит витаминов и минералов;
плохая экология.
Для дистрофического макулярного отека характерны такие признаки, как нарушение цветовосприятия и изменение очертаний предметов. Также больные отмечают, что им становится сложнее читать. Этот патологический процесс достаточно опасный. На конечной стадии отека сетчатки глаза лечение не приносит положительных результатов.
Диагностика и лечение отека макулы
Обследование проводится в несколько этапов. На первом врач выслушивает жалобы пациента.
Описание им признаков ухудшения зрения очень субъективно, но оно уже может дать какое-то представление о характере патологического процесса.
Кроме того, врач должен узнать о различных патологиях, которые имеются у больного, например, о сахарном диабете, гипертонии и пр. Основные данные получаются в ходе следующих обследований:
Визометрия — проверка остроты зрения.
Периметрия — измерение полей зрения. Оно проводится сегодня с помощью компьютерного прибора. При макулярном отеке страдает центральная зона сетчатки. Периметрия позволяет выявить участки снижения центрального зрения, обнаружить скотомы. По их расположению определяется область поражения желтого пятна.
Офтальмоскопия — осмотр глазного дна. Метод помогает оценить общее состояние внутренней оболочки глаза, рассмотреть ее в деталях, в том числе макулу и диск зрительного нерва.
Флюоресцентная ангиография — обследование с использованием специального красителя, который подсвечивает сосуды. В ходе обследования удается обнаружить место, где жидкость выходит из капилляров и попадает в желтое пятно. С помощью ангиографии выявляется отек, определяются его размеры и границы.
Оптическая когерентная томография применяется для детального осмотра сетчатки с определением толщины всех ее слоев.
Лечение макулярного отека глаза
Лечится отек несколькими способами — лекарствами, лазером, оперативно. В первую очередь необходимо стабилизировать зрительные функции. Для этого нужно устранить проницаемость сосудов. Алгоритм лечения зависит от формы отека, его причин и стадии. На раннем этапе назначаются глазные капли, таблетки, инъекции внутривенно и внутримышечно. Применяются следующие виды препаратов:
противовоспалительные;
диуретики;
лекарственные средства, улучшающие микроциркуляцию.
Отек, спровоцированный хроническим заболеванием, лечится путем устранения основной болезни. При тяжелом протекании патологического процесса назначаются интравитреальные инъекции. Они обеспечивают мощный терапевтический эффект. Препарат вводится непосредственно в глаз максимально близко к центральной зоне сетчатой оболочки.
Процедура проводится офтальмохирургом, так так требует от врача хорошей подготовки и большого опыта. Укол делается после закапывания анестезирующих капель. Как правило, вводятся кортикостероиды, обладающие сильным противовоспалительным действием. Также используются антиангиогенные препараты.
Они предназначены для того, чтобы не допустить разрастания новых сосудов в области поражения сетчатки отеком.
Лечение отека сетчатки лазером
Уменьшить отек удается с помощью лазерной коагуляции. Проводится процедура в амбулаторных условиях под местной анестезией. Лечится всегда один глаз. Если отеки возникли на обоих, повторная операция назначается через несколько недель.
В ходе лазерной коагуляции сетчатка припаивается лазером к сосудистой оболочке. Благодаря этому можно предотвратить разрастание сосудов и устранить их пропускаемость. Процедура очень безопасная, ее назначают даже беременным женщинам с отслоением сетчатки. Однако есть и ряд противопоказаний к такому лечению:
ретинальные кровоизлияния;
помутнение оптических сред глаза — роговицы или хрусталика;
разрастание сосудов радужной оболочки;
кровоизлияния в стекловидное тело и его деструкция;
острота зрения ниже 0,1;
дистрофия роговицы.
Макулярный отек сетчатки глаза: хирургическое лечение
Если отек не получается устранить вышеперечисленными способами, а также с целью профилактики его развития, проводится витрэктомия — процедура удаления стекловидного тела.
Делается операция под общим наркозом. Ее продолжительность составляет около часа.
Вместо удаленного стекловидного тела в полость глазного яблока имплантируется имитирующее его вещество — силиконовое масло, газовый пузырь, солевой раствор.
Лечится макулярный отек несколько месяцев до его полного исчезновения. В некоторых случаях он не проходит на протяжении года или двух. При своевременно начатом лечении можно восстановить все зрительные функции. Длительное и тяжелое протекание отека при отсутствии полноценного лечения может привести к сильному снижению зрения.
Лечение макулярного отека народными средствами
Вылечить отек макулы можно только с помощью лекарств или операции. Применение народных средств должно быть одобрено врачом. В интернете можно найти следующие рецепты:
Чистотел. Его советуют людям с диабетическим отеком. Для приготовления отвара потребуются 2 ложки травы. Их нужно залить кипятком и дать настояться. Полученный настой закапывают в глаз по 2-3 капли один раз в день в течение месяца.
Луковая шелуха с хвоей. Отвар готовится из лука, иголок хвойных деревьев и плодов шиповника. Варить его нужно 10 минут. Принимается внутрь ежедневно на протяжении месяца.
Отвар из васильков и тмина. Его закапывают в глаза по две капли.
Все эти средства не помогут вылечить заболевание и снять отек, поэтому большинство людей относятся к ним скептически. Не прибегайте к их использованию без консультации врача.
Чем опасен макулярный отек?
Если отек послеоперационный, то проходит он быстро и без последствий. Более тяжелые осложнений возникают при ретинопатии. Также различные виды отеков могут привести к:
сильному воспалению тканей глаза;
кровоизлияниям в различные структуры глазного яблока;
снижению остроты зрения;
повышению внутриглазного давления;
отслоению сетчатки.
Профилактика отека макулы
Специфической профилактики макулярного отека не разработано. Пациентам с сахарным диабетом рекомендуется постоянно контролировать уровень сахара в крови.
Также Вы можете проверять зрение по сетке Амслера. Этот тест можно скачать в интернете. Его результаты дают примерное представление о центральном зрении.
Не забывайте периодически обследоваться у офтальмолога, особенно при наличии хронических заболеваний.
Источник: https://www.ochkov.net/informaciya/stati/pochemu-voznikaet-makulyarnyj-otek-i-chem-on-opasen.htm