Эрозивный эзофагит: симптомы, причины, лечение. Классификация, симптоматика, диагностика и лечение эрозивного эзофагита
Содержание
Эрозивный эзофагит: что это такое, причины, симптомы, лечение

Эзофагитом, как правило, именуется воспалительный процесс, сформировавшийся в нижнем отделе пищевода в силу различных патологических причин. Чаще всего подобное заболевание обусловлено забросом агрессивного содержимого желудка – эрозивный рефлюкс эзофагит.
Длительное время он протекает практически бессимптомно, пока очаг воспаления не распространится на значительную площадь и глубину. Чтобы избежать тяжелых осложнений лечение недуга должно быть своевременным и комплексным – под обязательным контролем специалиста.
Причины
Проведенные медицинские исследования позволяют с уверенностью говорить о том, что причины эрозивного эзофагита могут быть самыми различными. Чаще всего устанавливается взаимосвязь со следующими провоцирующими факторами:
- чрезмерно повышенная масса тела;
- злоупотребление табачной, алкогольной продукцией;
- чрезмерные физические нагрузки;
- нескорректированный рацион;
- тяжелые психоэмоциональные потрясения;
- привычка носить тесную одежду;
- врожденная либо приобретенная недостаточность кардии;
- ГЭРБ (гастроэзофагеальная рефлюксная болезнь);
- грыжевые выпячивания в районе диафрагмы.
Привести к эзофагиту эрозивной формы могут и повреждения пищеводных сфинктеров при оперативном вмешательстве, проведенном по другим показаниям.
В отдельных случаях первопричиной недуга становится неконтролируемый лечащим врачом прием медикаментов. Для женской половины человечества провоцирующим фактором будет являться беременность.
Тогда как у детей – аномалии формирования нервно-мышечных структур.
Классификация
Для того чтобы точнее понимать, что такое эрозивный эзофагит и как с ним справиться, специалистами разработаны специальные критерии для классификации заболевания:
- внезапное и быстрое формирование воспалительного очага в районе пищевода – острый эзофагит, может устраняться самостоятельно;
- при постоянном негативном воздействии на ткани пищевода формируется хроническая форма недуга, поражение более глубокое, затрагиваются все слои органа, появляются осложнения;
- выявление помимо гиперемии еще и отечности слизистой пищевода свидетельствует о возникновении катарального эзофагита – тяжелых разрушительных проявлений не возникает;
- состояние, при котором на оболочке органа при длительном контакте с раздражающим негативным фактором формируются кратерообразные дефекты – язвенная форма эзофагита, которая требует комплексного лечения.
Как правило, выставляя диагноз, специалисты обязательно указывают и степень выраженности патологических изменений в пищеводе. Так, рефлюкс эзофагит 1 степени – локальное поражение слизистой, эрозивные дефекты единичные, не сливаются друг с другом.
Если очаг поражения не затрагивает все ткани, процесс скорее локальный, но эрозии уже сливаются, превращаясь в огромный дефект – эзофагит 2 степени. Особенностью более тяжелых состояний будет являться то, что на фоне патологического поражения формируется стеноз – значительное уменьшение просвета органа.
Симптоматика
На начальном этапе появления эрозивного эзофагита симптомы могут быть слабовыраженными. К примеру, изредка человека беспокоит дискомфорт в подложечной области. Особенно он усиливается после приема острых либо жирных блюд. Настораживать должна и участившаяся отрыжка воздухом, горечь в ротовой полости.
Основные симптомы эрозивно язвенного эзофагита:
- болевые импульсы, появляющиеся в проекции пищевода после погрешностей в диете, психоэмоциональных нагрузок;
- отрыжка не только воздухом, но и слизью;
- ощущение постоянной изжоги, горечи во рту;
- различной выраженности дисфагии – дискомфорт напоминает задержку пищи в районе мечевидного отростка;
- изменение тембра голоса, его осиплость.
Выраженность вышеперечисленных симптомов напрямую зависит от причины, спровоцировавшей патологию. Так, при гастрите с повышенной кислотностью, клинические признаки эзофагита намного интенсивнее и ярче.
При присоединении вторичной инфекции нарушения будут тяжелее и разнообразнее – происходит подъем температуры, усиливается общая слабость, аппетит намного уменьшается, тогда, как интенсивность болевых ощущений возрастает.
Следует учитывать и тот факт, что язвенные дефекты могут сопровождаться небольшими кровопотерями, которые, однако, при длительном течении провоцируют астенические проявления. Человек долго и безуспешно лечиться от анемии, провоцировать которую будет именно эрозивная форма эзофагита.
Проявления поражения нижнего отдела пищевода часто путают с расстройствами сердечно-сосудистой системы – к примеру, ишемической болезнью. Разграничить эти заболевания помогают современные диагностические методы. Только после оценки всей полноты информации, специалистом подбирается эффективная тактика лечения эрозивного рефлюкс эзофагита.
Диагностика
При выявлении у себя вышеперечисленных симптомов, позволяющих заподозрить рефлюкс эзофагит, человеку рекомендуется незамедлительно проконсультироваться со специалистом и пройти современное всестороннее обследование. Не стоит с этим затягивать, так как выраженность неприятных ощущений может не соответствовать тяжести уже сформировавшегося поражения тканей.
Аппаратные диагностические методы:
- Визуализировать все, что происходит в слизистой кишечника помогает фиброгастродуоденоскопия – обследуемому вводиться аппаратная трубка, с камерой на конце. С ее помощью и проводится осмотр тканей. Методика позволяет диагностировать присутствие эрозий, язвенных кратеров, стенозов, иных деформаций. С особенно подозрительных участков специальными отщипывающими щипцами берет забор биоматериала.
- Хромоэзофагоскопия – методика, при которой в момент проведения ФГДС в область пищевода вводиться красящий раствор, к примеру, индигокармина. После этого оценивается состояние слизистой – обнаруживаются зоны предраковых изменений. В дальнейшем предварительный диагноз подтверждается либо опровергается биопсией.
- Морфологическая оценка – устанавливает присутствие воспаленных клеток в тканях, микрокровоизлияния, атипичные перерождения элементов.
- Рентгенографическое исследование с контрастом – выявляет тяжелые воспалительные видоизменения, сужения, грыжевые выпячивания.
Полезную информацию позволяют получить и внутрипищеводная манометрия, и желудочно-кишечная сцинтиграфия.
Общие рекомендации
Понять, что это такое – эрозивный эзофагит, для лечения требуется в первую очередь пересмотреть свой образ жизни. Специалистами было доказано, даже выполнение самых простых рекомендаций помогает значительно уменьшить выраженность неприятных ощущений в районе желудка:
- отказаться от таких негативных привычек, как курение и употребление алкогольных напитков;
- постараться избегать горизонтального положения после приема пищи – лучше походить или посидеть не менее 45–60 минут;
- непосредственно после еды также лучше постараться не поднимать тяжести, быстро бегать – все физические нагрузки выполнять в промежутках между обедом и ужином;
- не переедать перед ночным отдыхом – процессы усвоения пищи происходят, большей частью, в ночное время, поэтому в диете при эрозивном рефлюкс эзофагите лучше придерживаться правила легкого перекуса за 3–4 часа до сна;
- людям, страдающим от гастрита второй–третьей стадии и мучающимся от отрыжки, горечи во рту, лучше спать с приподнятым головным концом кровати – риск обратного заброса сводится к минимуму;
- отказаться от ношения чересчур тугой одежды – ремни, корсеты, а также иные предметы гардероба, несоразмерные к комплекции человека, приводят к тому, что органы живота передавливаются, и содержимое кишечника устремляется не только вниз, но и вверх.
Огромное значение в устранении неприятной симптоматики недуга придается питанию. Диета при эрозивном эзофагите – это употребление только тех продуктов, которые не обладают способностью повышать кислотность пищеварительного сока. Отказаться придется от всех кофеиносодержащих напитков, алкоголя, шоколада, мучных блюд, цитрусовых, редьки и кислых ягод.
Тактика лечения
Если только с помощью коррекции образа жизни и диетотерапии справиться с негативной симптоматикой не удается, специалистом подбираются иные мероприятия, как лечить эрозивный эзофагит.
Фармакотерапия может выстраиваться двумя путями – кратковременный прием медикаментов в больших дозах с целью быстро купировать воспалительные проявления. Или же постепенное наращивание доз препаратов – для сведения к минимуму их побочных воздействий.
Оценив жалобы, симптомы и лечение, которое уже возможно проводилось, врачом будут рекомендоваться средства из следующих подгрупп:
- секретолитики – обладают способностью понижать желудочную секрецию, изменение концентрации кислоты будет способствовать восстановлению слизистой;
- ингибиторы протоновой помпы – уменьшают выработку желчи;
- Н-блокаторы и М-холинолитики также изменяют деятельность пищеварительных желез, что в целом способствует устранению неприятных ощущений в пищеводе.
Комбинированное и своевременное лечение эрозивного эзофагита – залог быстрого возвращения к полноценной жизни, без болевых и пищевых расстройств.
Продолжительность фармакотерапии, кратность приема медикаментов подбираются специалистом в индивидуальном порядке – в прямой зависимости от диагностированной выраженности патологии.
К примеру, легче поддается излечению неэрозивная рефлюксная болезнь.
Профилактика
Чтобы не пришлось отравлять свой организм аптечными синтетическими лекарствами, при эрозивном рефлюкс эзофагите лечение должно сводиться к профилактике обострений. С этой целью рекомендуется тщательно соблюдать диету, отказаться от вредных привычек, соблюдать режим труда и отдыха.
Отлично зарекомендовало себя лечение народными средствами – различные отвары и настои, целебные смеси трав и растения, продукты пчеловодства помогают устранить начальные воспалительные процессы. Однако, каждый из народных рецептов необходимо предварительно согласовать со специалистом, чтобы предупредить возможные нежелательные эффекты.
Источник: https://IzjogiNet.ru/gerb/erozivnyj-ezofagit
Эрозивный эзофагит: причины, симптомы, диагностика и лечение

Воспаление, развивающееся в нижнем отделе пищевода из-за периодического попадания в него содержимого желудка, это терминальный эзофагит.
Здоровый организм имеет механизмы защиты пищевода от обратных выбросов из желудка.
В том числе:
- Самоочищение пищевода – происходит нейтрализация попавшей туда кислоты.
- Слизь, выделяемая специальными железами, помогает защищать стенки пищевода.
- Здоровый тонус сфинктеров.
- Своевременное обновление клеток оболочки.
Причины возникновения
Причина возникновения болезни – нарушение любого из механизмов защиты.
Это происходит под действием следующих факторов:
- последствия операции на желудке;
- долгий прием некоторых лекарств;
- чрезмерная полнота; из-за давления диафрагмы часть желудка попадает в грудную клетку;
- употребление алкогольных напитков, кофе в больших количествах;
- сильное эмоциональное потрясение;
- беременность;
- патология нервно-мышечного аппарата (у детей).
Симптомы заболевания
Выделяют пищеводные и непищеводные симптомы.
К первым относятся:
- изжога;
- неприятный привкус во рту утром;
- тошнота, рвота;
- отрыжка кислым или горьким повышенное слюноотделение;
- дискомфорт при заглатывании пищи;
- резкая боль в грудном отделе.
Все названые симптомы позволяют заподозрить воспаление и пройти нужные обследования.
Внепищеводные же не являются строго выраженными признаками заболевания ЖКТ. Охриплость голоса, продолжительный сухой кашель, ощущение кома в горле, боли в шейном отделе, воспаленные десны, боли в нижней челюсти – эти симптомы не сразу указывают на причину возникновения.
Лечение
После диагностирования заболевания в зависимости от его степени врач предложит варианты лечения:
- изменение стиля жизни;
- диетотерапия;
- лечение медикаментозными средствами;
- оперативное вмешательство.
Операция при эрозивном эзофагите
Диетотерапия
Для успешного лечения необходимо строго соблюдать диету и придерживаться некоторых правил:
- Питаться шесть-семь раз в сутки малыми порциями.
- Блюда должны быть теплыми, не слишком горячими, не слишком холодными.
- Готовить на воде, желательно без масла. Не использовать специи и приправы.
- Приготовление на пару, тушение, запекание – основные методы приготовления пищи. Не употреблять копченые, жаренные, приготовленные на гриле продукты.
- Исключить кислые соки, продукты, приводящие к образованию метеоризма: капуста, свежее молоко, яблоки, выпечка.
- Разрешено использовать мясо и рыбу диетических сортов. Индейка, кролик, куриная грудка, пангасисус, треска и речная рыба идеально подойдут для пополнения рациона.
- Молочные продукты, обезжиренные или с пониженным процентом жирности, разрешено использовать при соблюдении диеты, кроме цельного молока, ряженки и сметаны.
Цель соблюдения диеты при лечении – уменьшение выделения желудочного сока, устранение метеоризма и брожения, что позволит снизить рефлюкс в пищевод.
Изменения в образе жизни
Чтобы не усугублять симптомы болезни, откажитесь от некоторых вредных привычек. Исключите употребление алкоголя, кофе, бросьте курить. Не следует пить во время еды. Пейте воду между приемами пищи.
Не стоит ложиться сразу после еды, постарайтесь не наклоняться, не носите стесняющую движения, тугую одежду. Спать рекомендуется в положении, при котором голова должна быть выше уровня ног, для этого желательно приподнять изголовье кровати. Если присутствует избыточный вес, постарайтесь привести фигуру в норму.
Медикаментозное лечение предполагает назначение препаратов различного направления:
- прокинетики, помогающие снизить внутрижелудочное давление;
- антациды, снижающие уровень кислотности в желудке;
- Н2-гистамоноблокаторы и препараты, уменьшающие выделение желудочного сока;
- противовоспалительные препараты;
- гомеопатические средства.
Помимо традиционных также стоит воспользоваться народными методами лечения, основой которых являются настои и отвары из трав.
Ниже представлены рецепты, помогающие при эзофагите.
Возьмите по 2 части листьев мелисы, грецкого ореха, репешка. Четыре части спорыша и листьев подорожника и три части корней камнеломки (бадана) смешайте. Одну ложку сбора залейте 200 мл крутого кипятка и оставьте настаиваться 12 часов. Процеженный настой принимать за четверть часа до еды по 70 мл в теплом виде в течение трех-пяти недель.
Отвар из цветов ромашки и листьев мяты, смешанных в равных пропорциях, около 2 чайных ложек заливают кипятком. Через полчаса отвар готов. Его принимают по полстакана утром и вечером.
Для длительного лечения используют следующую смесь: 500 гр. измельченных листьев алоэ заливают отваром зверобоя (пол-литра кипятка на 100 гр. воды), добавляют по пятьсот граммов меда и белого крепленного вина. Настаивают в течение недели. Принимать такую смесь необходимо в течение месяца.Обычный картофель – эффективное средство для облегчения симптомов эзофагита.
Отвар из клубней. Глубокую посуду на треть заполнить картофелем, залить водой и доведя до кипения уваривать 2 часа. Процедить получившийся бульон и пить его по полстакана перед каждым приемом пищи.
Сироп из одуванчиков. Для приготовления сиропа используют свежесобранные головки цветов. Их следует поместить в стеклянную тару, пересыпав слои сахаром или медом в соотношении 50/50, и хорошо утрамбовать.
По истечении некоторого времени выделится сок. Одну чайную ложку сиропа разбавляют половиной стакана воды и принимают до еды.
Чтобы уменьшить воспаление и снизить болевые ощущения, используют отвар из семян укропа. Для приготовления берут 2 ложки семян и заливают кипящей водой. Полученную смесь нужно уваривать в течение 15 минут и дать настояться. Принимают настой по одной чайной ложке перед едой не более 10 дней подряд.
Лечить воспаление народными средствами целесообразно в симбиозе с классическими методами для большей эффективности.
Эрозивный эзофагит – часто встречающееся заболевание. При своевременном и правильном лечении он не доставляет много хлопот.
Источник: https://GastroTract.ru/bolezn/ezofagity/erozivnyj-ezofagit.html
Эрозивный эзофагит: что это, причины, симптомы, лечение

Воспалительные процессы слизистой оболочки пищевода затрудняют продвижение пищевых масс к желудку и влекут за собой расстройства питания. Осложненное течение заболевания приводит к необратимым изменениям стенок пищевода.
Слизистая «броня» организма
Верхний слой слизистой оболочки всех органов ЖКТ, называемый эпителием, выполняет барьерную функцию. Он непроницаем для подавляющего количества болезнетворных микробов и предотвращает их проникновение в нижележащие, так называемые подслизистые слои стенок органов.
Во рту удаление инородных тел и бактерий происходит при помощи слюны. Она выступает фактором неспецифической защиты, смывая ряд попавших в ротовую полость веществ.
Вдобавок в составе секрета слюнных желез находится особое вещество — лизоцим, способное подавлять жизнеспособность ряда микроорганизмов.Выделение и обезвреживание патогенной флоры желудка происходит благодаря бактерицидным свойствам соляной кислоты желудочного сока.
Слизистая оболочка пищевода не обладает подобными защитными механизмами. На поверхность пищеводной стенки имеют выход железы, выделяющие, в отличие от ротовой полости, лишь слизистый секрет.
Для механического удаления инородных веществ и мелких фрагментов пищи большое значение играют двигательные рефлексы пищевода в виде волнообразных сокращений мышечного слоя, не связанных с актом глотания, так называемых «очищающих» волн.
В условиях физиологической нормы полость внутри пищеводной трубки имеет нулевую кислотность.
Причины эрозивного эзофагита
Эрозия является поверхностным дефектом эпителия слизистой оболочки, не образующим рубцов после заживления при условии своевременного адекватного лечения.
Наиболее частой причиной возникновения эрозивного эзофагита является регулярное кислотное раздражение стенок пищевода содержимым желудка. Явление заброса пищевой массы из желудка обратно в пищевод называется рефлюксом.
Основными причинами возникновения эрозивного эзофагита являются:
- недостаточность пищеводных и желудочных сфинктеров, в том числе возрастная, приводящая к рефлюксам;
- острые инфекции на фоне снижения иммунитета;
- болезни желудка (нарушения кислотного баланса, моторные дисфункции, застойные явления);
- регулярное раздражение избыточно горячей пищей, крепким алкоголем (алиментарная форма), курение;
- дистрофические изменения тканей пищеводной стенки при гипоксии, авитаминозе;
- нарушения перистальтики самого пищевода, приводящие к его деформации;
- механические травмы (зондом в ходе эндоскопического обследования, острыми фрагментами пищи);
- лишний вес, особенно так называемый «пивной» живот;
- мужской пол;
- беременность, меняющая дислокацию органов брюшной полости;
- пищеводные и желудочные грыжи.
Эзофагит может стать результатом физического повреждения пищевода при проведении лучевой терапии.
Классификация эзофагитов
Выделение экссудата — жидкости, истекающей из сосудов воспаленных участков — является защитной реакцией организма. В зависимости от количества и состава экссудаты образуют на поверхности раны (или очага воспаления) пленочную структуру, называемую мембраной. Большинство экссудатов содержат фибрин, препятствующий инфицированию раны и «закупоривающий» ее.
Экссудаты вымывают токсины и бактерии, вызвавшие воспалительную реакцию на данном участке ткани, поэтому крайне важно, чтобы экссудат имел выход наружу.
В зависимости от специфики протекания воспалительных процессов различают следующие виды эзофагита:
- катаральный (или отечный) эзофагит протекает с образованием воспалительных очагов слизистой оболочки с характерной гиперемией (покраснением) без повреждения ее поверхностного слоя;
- эрозивный эзофагит характеризуется явными повреждениями поверхностного слоя слизистой;
- геморрагический эзофагит развивается на фоне ряда инфекционных заболеваний, сильных рвотных позывов и характерен наличием множественных кровоизлияний в толщу пищеводной стенки;
- псевдомембранозный эзофагит характерен наличием пленок из загустевшего экссудата, которые иногда обнаруживаются в рвотных массах;
- эксфолиативный эзофагит характеризуется прочной связью фибринозных пленок с нижележащей воспаленной тканью, их отделение может спровоцировать сильное внутреннее кровотечение;
- некротический эзофагит является тяжелой формой заболевания и характеризуется отмиранием (некрозом) участков ткани вокруг очага воспаления;
- флегмонозный эзофагит часто развивается по причине инфицирования инородным телом, распространяется внутрь средостения, вдоль пищевода, сопровождается высокой температурой, гнойными выделениями и быстро принимает формы, угрожающие жизни человека.
По степени распространения и локализации различают дистальный (при поражении нижних отделов пищевода), проксимальный (при поражении срединной части) и тотальный (поражение всей пищеводной трубки) эзофагит.
Симптомы эзофагита
Симптомы эзофагита разнообразны и напрямую зависят от локализации и выраженности очагов воспаления: от дискомфорта при употреблении горячей или холодной пищи при катаральной форме до кровавой рвоты и состояния шока.
Классическими симптомами эрозивного эзофагита являются:
- чувство жжения, боли за грудиной во время или сразу после еды, усиливающиеся при кашле и физических усилиях;
- затрудненное и (или) болезненное глотание, ощущение клубка в горле;
- повышенное слюноотделение;
- срыгивания, особенно в горизонтальном положении тела;
- тошнота и (или) рвота.
Осложнения эрозивного эзофагита:
- сужения просвета пищевода (стриктуры) из-за утолщения его стенок вплоть до развития полной непроходимости;
- кровоточивость слизистых оболочек;
- пищевод Барретта — перерождение (дисплазия) клеток слизистой оболочки преимущественно нижних отделов пищевода;
- изъязвления пищеводных стенок;
- перфорация (прорыв) стенок пищевода в результате истончения мышечного слоя;
- пневмоторакс (попадание воздуха в плевральную полость) и сжатие легкого.
Тяжелое течение заболевания иногда сменяется мнимым улучшением (ремиссией). Но в отсутствие лечения спустя некоторое время — от трех недель до трех месяцев — в процессе заживления образуется грубая рубцовая ткань, не обладающая двигательными рефлексами.
Диагностика эзофагита
Диагностика эзофагита при выраженности клинической картины, помимо детального опроса пациента, включает проведение эндоскопического обследования состояния слизистой оболочки пищевода. При осмотре врач определяет степень и характер воспалительных изменений.
При наличии участков слизистой, внушающих подозрение, врач проводит процедуру биопсии — забор кусочка ткани. Гистологическое исследование позволяет подтвердить доброкачественный характер клеточной метаплазии (перерождения).
Порой для уточнения картины заболевания назначается рентгенография. Снимок фиксирует изменения контуров пищевода, состояние пищеводных стенок, позволяет обнаружить отеки, утолщения, скопления слизи.
При необходимости проводится эзофагоманометрия. Для этого с помощью специального зонда, введенного в пищевод, врач оценивает моторные свойства пищевода, определяет характер «мышечных волн» — интенсивность и частоту рефлекторных мышечных сокращений стенок пищевода, служащих для его очищения, и при глотании.
Мониторинг во времени уровня кислотности по всей длине пищевода проводится с помощью процедуры pH-метрии.
Диета при эрозивном эзофагите
Диета при эрозивном эзофагите носит щадящий характер. Рацион не должен содержать продуктов и блюд, действующих на слизистые раздражающе и стимулирующих повышение кислотности.
Полужидкую, протертую, приготовленную на пару пищу необходимо принимать в теплом виде. Отказ от пищи с высоким содержанием клетчатки (свежей капусты, редиски) позволит избежать ее раздражающего действия на пораженные участки стенок при продвижении по пищеводу.
В период обострения не следует употреблять лук, чеснок и кофе, особенно растворимый.
Очень важна организация дробного питания. Размер порций не должен перегружать желудок и вызывать избыточного растяжения его стенок.Обратите внимание! Щелочная минеральная вода при изжоге приносит лишь временное облегчение, после всасывания в желудке минеральные соли вызывают феномен толчка в виде выброса соляной кислоты.
Пациентам с диагностированным эрозивным эзофагитом рефлюксной природы следует избегать приема ряда седативных препаратов, транквилизаторов, противоязвенных лекарственных средств на основе простагландинов, теофиллина, способных повлиять на тонус пищеводных сфинктеров.
Назначение лекарственных средств
Терапевтическая стратегия и тактика определяются этиологией эзофагита. Но в их основе всегда лежат:
- устранение причины заболевания, вызвавшей эзофагит;
- назначение препаратов местного действия для восстановления дефектов слизистой, противовоспалительных средств;
- коррекция пищеводной моторики, снижение нагрузки на пищевод в том числе путем изменения пищевого поведения;
- предупреждение возможных осложнений.
Комплексный подход к лечению эзофагита предполагает использование физиотерапевтических процедур: электрофореза с обезболивающими средствами, лечения модулированными импульсными токами, бальнеотерапию, грязелечение. Они оказывают спазмолитическое, противовоспалительное действие, но имеют множество противопоказаний.
Терапия эрозивного эзофагита предполагает применение препаратов следующего спектра действия:
| Класс препаратов | Действие препарата |
| Антацидные средства | Нейтрализуют соляную кислоту в составе желудочного сока (гастал, фосфалюгель,ренни) |
| Обволакивающие средства | Заменители слизи, защищают слизистую оболочку от раздражения пищей (вентер, сукральфат) |
| Прокинетики | Способствуют продвижению пищи, снимаю т рвотные позывы (церукал, реглан) |
| Блокаторы H2–рецепторов, ингибиторы протонного насоса | Снижают выработку желудком соляной кислоты (фамотидин, ранитидин) |
Полная непроходимость пищевода, пищеводные и желудочные грыжи, кровотечения, обширные изъязвления пищеводных стенок, перфорация язвы являются показаниями для оперативного вмешательства. В таких случаях проводится рассечение стриктур, расширение пищевода с помощью специальных технологий (бужирование), удаление пораженных участков пищевода.
Лечение эрозивного эзофагита народными средствами
Народные средства лечения оказывают на слизистую пищевода в основном противовоспалительное и защитное действие.
Травяные сборы на основе аптечной ромашки эффективно снимают воспаление и купируют приступы изжоги. Вот один из рецептов. Следует приготовить смесь на основе 2 ст.л. сухой ромашки аптечной, 2 ст.л. семян льна, 1 ст. л.
измельченных корней солодки и 1 ст.л. сушеных листьев мелиссы. Полученную смесь 2 ст.л. смеси надо залить 0,5 л кипятка и нагревать на водяной бане в течение 10 мин.
Затем настоять 2 ч при комнатной температуре, процедить и пить по трети стакана 4 раза в день.
Сок сельдерея, принятый в количестве 1 ст.л. за полчаса до еды, окажет противовоспалительное действие и обогатит рацион витаминами.
Вода, в которой варился картофель с кожурой, обладает обволакивающими свойствами. Не следует наливать ее слишком много, вода должна слегка покрывать картофель. Отвар рекомендуется принимать до 6 раз в день по половине стакана.
Обратите внимание! Все лекарственные средства, кроме свежеотжатых соков, следует принимать в теплом виде.
Выраженное ранозаживляющее действие оказывает сок сырого картофеля, принимать его следует 3 раза в день до еды по 50 г не менее двух недель. Аналогичное действие оказывает свежий сок алоэ, смешанный с медом.
Профилактика эзофагита
Лучшей профилактикой эзофагита является регулярное обследование и правильное питание, отказ от вредных привычек.
Тугое подпоясывание, переедание приводят к повышению давления в брюшине и возникновению рефлюкса и изжоги. Пока пища находится в желудке, не рекомендуется нагибаться, ложиться, заниматься тяжелым физическим трудом. Изголовье кровати лучше приподнять на 10-15 см.
Совет! Если нет других предписаний, лекарственные средства, особенно выпускаемые в виде желатиновых капсул, следует запивать большим количеством воды. В противном случае они прилипают к слизистой, а действующие вещества начинают «работать» на ее поверхности, вызывая раздражение.
Крайне важно отказаться от курения и снизить вес.
Для обеспечения нормальной моторики пищевода необходимо принимать пищу неторопливо, учитывая, что каждый кусок достигает желудка не ранее, чем через 6 сек после проглатывания.
Воспалительные очаги пищеводных стенок — плацдарм для развития неотложных состояний и онкологических заболеваний. Жизненная важность своевременной диагностики и адекватного лечения эрозивного эзофагита не подлежат никакому сомнению.Источник: http://izjoga.info/gerb/ezofagit/erozivnyj-prichiny-simptomy-lechenie.html
Что такое эрозивный эзофагит? Симптомы и лечение заболевания
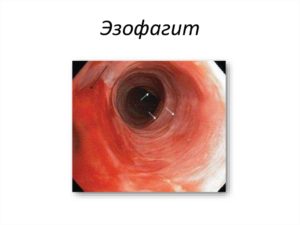
Морфологическая картина обычного воспаления (неэрозивный эзофагит): гиперемия слизистой пищевода и ее отечность. При массированном приеме агрессивных веществ (при случайном или целенаправленном употреблении марганцовки, уксусной эссенции, ацетона и других продуктов бытовой химии) эрозии в пищеводе возникают моментально вследствие прижигающего эффекта кислот или щелочей.
Язвы могут сформироваться и постепенно на фоне длительно текущего катарального или отечного эзофагита (при отсутствии полноценной терапии) или приема агрессивных веществ на протяжении длительного времени.
В истонченных участках слизистой развиваются эрозивные очаги с поврежденным внутренним слоем пищеводной стенки.
Отсутствие внимания к заболеванию приводит к более глубоким дефектам — формированию незаживающих язв, кровотечениям и рубцовым сужениям пищевода.
Причины образования эрозий в пищеводе
Формирование эрозивно-язвенных очагов в пищеводе провоцируют:
- заброс кислого содержимого желудка в пищевод — этот процесс характеризует рефлюкс-эзофагит, гиперацидный гастрит и язвенную болезнь желудка;
- прием агрессивных веществ, которые вызывают ожог слизистой пищевода;
- оперативные вмешательства на грудной клетке, исследования ЖКТ с помощью зонда (фиброгастродуоденоскопия, взятие проб желудочного сока и желчи);
- длительный прием некоторых лекарственных препаратов;
- механическое повреждение (рыбная кость, заглатывание мелких твердых предметов);
- различные инфекции (грибковые, бактериальные, вирусные);
- аллергические реакции;
- врожденный порок развития пищевода у детей (чаще стеноз кардиальной части желудка).
Спровоцировать возникновение острого или обострение хронического эзофагита может нервное потрясение, погрешность в диете (праздничное застолье или употребление жареной/острой пищи и, как следствие, повышение кислотности желудка), привычка курить натощак и употребление спиртного.
Классификация эрозивного эзофагита
По локализации эрозивных очагов различают:
- дистальный эзофагит — часто встречающийся тип повреждения, при котором эрозии расположены в нижнем отделе пищевода;
- проксимальный эзофагит — поражение слизистой верхних отделов;
- тотальный эзофагит — язвы распространены по всей длине пищевода.
В зависимости от охвата эрозивным процессом окружности пищевода эзофагит диагностируется в 4 степенях:
- 1 степени — единичная эрозия размером не более 5 мм, патологический процесс ограничивается ближайшими складками;
- 2 степени — единичные или множественные язвочки диаметром более 55 мм;
- 3 степени — повреждение менее 75% окружности просвета пищевода;
- 4 степени — крупные или множественные мелкие очаги, охватившие больше 75% окружности пищевода.
Клиническая картина эрозивного эзофагита
Эрозивно-язвенная форма эзофагита имеет хроническое волнообразное течение. Характерные симптомы:
- Постоянно беспокоящие боли в подложечной области и за грудиной — первый признак формирования язвочек. Если при катаральном воспалении боль возникала только после приема твердой, горячей или острой пищи, то при эрозивном процессе болезненность более выраженная, ощущается пациентом практически постоянно. Даже обычное чаепитие может спровоцировать болевой приступ, а перекус бутербродом гарантирует возникновение сильнейших спазмов.
- Изжога — возникает даже после употребления мягких продуктов нормальной температуры. Жжение и привкус горечи во рту являются постоянными спутниками больного эрозивно-язвенным эзофагитом и нередко вызывают осиплость голоса.
- Сухой кашель и ощущение комка в горле — неспецифические признаки эрозивного поражения пищевода, доставляющие пациенту немало хлопот.
- Тошнота и рвота обычно не характерны для язвенного повреждения, возникают достаточно редко, чаще – непосредственно после еды. Такая реакция обусловлена раздражением поврежденной слизистой и спазмом гладкой мускулатуры.
- Беспокойство, слабость, снижение аппетита вследствие болезненности каждого приема пищи более характерны для малышей с рефлюкс-эзофагитом. Однако и на состоянии взрослых болезнь оставляет отпечаток: повышается нервозность, фиксируется беспокойный сон.
Осложнения эрозивного эзофагита
- Формирование незаживающей язвы и перфорация стенки пищевода.
- Грубое рубцевание глубоких эрозий, формирование участков сужения (стеноза) и дисфагии (затрудненного проглатывания пищи).
- Болезнь Баррета — изменение структуры клеток с риском развития онкологии.
- Присоединение инфекции — усугубление патологического процесса с возможным распространением на соседние органы (у детей – отиты, гаймориты, ангины).
Лечение эрозивного эзофагита
Изначально необходимо установить причину формирования очагов эрозий и язв. Для этого регулируют кислотность желудка антацидами (Ренни, Викалин и т. д.
), антагонистами H2-рецепторов и блокаторами протонной помпы (препаратами группы Омепразола).
При тяжелых врожденных пороках развития проводят хирургическую коррекцию (продольные насечки на пищеводе или баллонное бужирование с целью расширения просвета).
Медикаментозная терапия включает прием обезболивающих и спазмолитиков (Но-Шпы, Спазмолгона), ранозаживляющих и стимулирующих регенеративные способности клеток препаратов (Актовегина, облепихового масла, экстракта алоэ в инъекциях). Хороший ранозаживляющий эффект дает курс дистанционной лазерной терапии.
Физиотерапевтические процедуры при диагностировании эрозивного эзофагита в стадии обострения противопоказаны.
Также осторожно следует относиться и к народным рецептам, а тем более – замещать назначенное врачом лечение употреблением бабушкиных средств.
Большинство из них не дает лечебного эффекта, а порой и ухудшает состояние. Наиболее безопасен прием картофельного сока, отвара льняных семечек и ромашки. Диета:
- Щадящая обработка продуктов — никакого жареного, соленого и копченого. Предпочтение отдается готовке на пару.
- Температурный режим — только теплая пища (не горячая и не холодная).
- 5-разовое питание небольшими порциями.
- Исключение кислых продуктов (цитрусовых), сырых фруктов/овощей и грубой пищи (семечек, орехов), кофе/какао, алкоголя.
При возникновении осложнений (кровотечения, прободения язвы) и длительном незаращении крупных эрозивных очагов на фоне проведения полноценной терапии целесообразно оперативное вмешательство.
Сейчас широко практикуется эндоскопическая резекция язвенной поверхности.
Такое вмешательство зачастую не требует последующей пластики, а минимальная травматичность минимизирует риск масштабной кровопотери и гарантирует быстрое восстановление.
Банальные рекомендации — правильное питание, здоровый образ жизни и внимательное отношение к сигналам своего организма — предотвратят развитие тяжелых эрозивных повреждений пищевода и сохранят здоровье в целом.
Источник: https://mojkishechnik.ru/content/chto-takoe-erozivnyy-ezofagit-simptomy-i-lechenie-zabolevaniya
Эрозивный рефлюкс эзофагит — что это такое, симптомы и лечение — БольВЖелудке
В настоящий момент времени между учёными различных стран ведутся активные дискуссии по поводу описываемого заболевания. Всё дело в том, что с одной стороны это заболевание рассматривают, как самостоятельную патологию, а с другой стороны – как осложнение или одна из форм течения гастроэзофагеальной рефлюксной болезни.
Эрозивный рефлюкс эзофагит — что это такое
Это болезнь пищевода, носящая хроническое течение и проявляющаяся дегенеративными изменениями в стенке данного органа в виде эрозивных повреждений.
Так почему же многие врачи склоняются к тому, что это не самостоятельная нозология, а форма проявления ГЭРБ. Объясняется это тем, что самой частой причиной возникновения недуга является заброс кислотного содержимого из полости желудка в пищевод.
А это уже напрямую связано с рефлюксной патологией. Кроме этого, оба этих понятия как правило сопровождают друг друга.
Причины заболевания
В самую первую группу причин входят те, которые вызывают непосредственно гастроэзофагеальный рефлюкс. К ним относят:
1. Условия, при которых повреждается замыкательная работа мышечного аппарата сфинктера между пищеводом и желудком. Как правило, это патологическая поломка на уровне нервной и гормональной систем. Этими условиями являются:
- нарушение регуляции со стороны центральной нервной системы, при различных травмах, ушибах, отравлениях ядами и химикатами;
- гормональный дисбаланс, патологические изменения в работе эндокринной системы;
- мышечные атаксии, параличи, парезы сфинктеров, в том числе и пищеводного.
В результате этих патологий нарушается последовательность прохождение пищи по желудочному тракту. Из-за неполного смыкания створок сфинктера, содержимое желудка обратным током попадает в пищевод и наносит разрушающее воздействие на его стенку.
2. Непостоянная несостоятельность сфинктера. Нарушение его работы не носит систематический регулярный характер, а возникает при определённых условиях. Этими условиями являются:
- нерациональный приём пищи, периоды голодания сменяются периодами переедания;
- употребления в рацион жёстких продуктов, которые способны травмировать внутренние оболочки органов;
- употребление обильного количества жидкости за маленький промежуток времени.
3. «Не рефлюксные» причины. Среди них чаще всего выделяют измениия со стороны иных органов пищеварения:
- механические дефекты или образования в полости желудка: стеноз, послеоперационные рубцы, опухоли, полипы, дивертикулы, грыжевые выпячивания, пороки развития.
- вредные привычки: курение, употребление алкоголя или психотропных веществ;
- употребление сырой рыбы или сырого мяса;
- термически плохо обработанная пища;
- длительное голодание;
- продолжительные стрессовые ситуации, потрясения, депресии;
- приём некоторых лекарственных веществ: антибиотики, НПВС, гормоны и другие;
- иные сопутствующие хронические заболевания: язвенное поражения желудка, онкологические процессы, гепатиты, хронический панкреатит, холецистит, пищевые отравления.
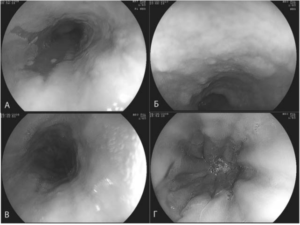
Классифицируют болезнь по стадиям в зависимости от распространения эрозивного процесса:
- I стадия — одинарные неглубокие эрозии без признаков слияния и осложнений.
- II стадия – эрозивные поражения с тенденцией к объединению и слиянию. На дне эрозий видны полнокровные сосуды, края их отёчны, набухающие.
- III стадия – обширное поражения эрозивными элементами, вплоть до язвенных дефектов, с признаками осложнений в виде кровотечения, перфорации, озлокачествления.
По степеням тяжести выделяют:
- Лёгкую степень – маловыраженные симптомы и клинические проявления. Пациент практически не предъявляет жалоб.
- Средняя степень – общее состояние страдает умеренно, нарушена работоспособность, пациента беспокоят основные жалобы.
- Тяжёлая степень – выраженное нарушение работы органа, плохое общее состояние больного, мучительная симптоматика, поражение других органов и систем, наличие осложнений в виде кровотечений, перфораций, прободения.
Как определить заболевание
Без помощи квалифицированного специалиста тут не справиться. Врач должен собрать всю необходимую информацию о жалобах, детализировать их и назначить необходимые медицинские методы обследования.
- Самый информативный способ узнать о патологии – провести эндоскопическое обследование – фиброгастроскопию. Он позволит выявить наличие эрозий, их характеристики, осложнения или их отсутствие. Кроме того, оценивается степень и протяжённость поражения. Эндоскопист описывает визуальную картинку, а врач с учётом всех жалоб и обследований выставляет диагноз.
- При необходимости прибегают к методу pH — метрии. Это необходимо делать для оценки кислотно-щелочного состава пищевода и предотвращения агрессивного воздействия на его стенку кислой средой.
- Для исключения иных заболеваний или же для подтверждения сопутствующих болезней, которые могли бы вызвать эзофагит, назначают ультразвуковое исследование органов брюшной полости.
- Рентген-диагностика пищевода с контрастным веществом. Глубокие эрозии могут визуализироваться данным методом.
- Применение высоких технологий – компьютерная томография и магнитно-резонансная томография. При помощи этих исследований можно осмотреть в объёмном варианте стенку органа и её повреждения.
Симптомы и лечение эрозивного рефлюкс эзофагита
Симптомы заболевания в некоторых степени похожи с симптомами гастроэзофагеальной рефлюксной болезни, они разнообразны и могут проявляться в разных сочетаниях. Но некоторые признаки имеют своё существенное отличие, которое и помогает выявить эту форму недуга.
- Болезненные ощущения и дискомфорт в верхней части живота. Пациенты могут сообщать о том, что им больно за грудиной. Иногда такие признаки могут маскироваться под заболевания сердца, лёгких, средостения.
- Очень характерный признак – ощущение прохождения и движения еды по пищеводу и желудку. За счёт того, что на поверхности эрозий содержится большое количество болевых и чувствительных рецепторов, возникает это явление.
- Затруднение проглатывания пищевого комка. Процесс возникает в тяжёлых формах при поражении самых верхних отделов пищевода.
- Изжога. Симптом при данном заболевании более выражен и мучителен, чем при ГЭРБ. Носит постоянный характер, вне зависимости от того что ел больной, когда это было. Приступы изжоги могут протекать даже в ночное время суток. Любой физический труд усугубляет течения признака.
- Привкус крови во рту. Очень важный отличительный признак. Появляется при кровоточащих эрозиях. Является грозным симптомом, после которого обязательно нужно обратиться к врачу.
- Отрыжка газами или непереваренной пищи. Помимо всего прочего, может быть отрыжка кислым содержимым с примесью желчи или соляной кислоты.
- Неукротимая икота. Обычно на этот симптом мало кто обращает внимание. Однако не стоит о нём забывать. При описываемой патологии это явление может быть единственным признаком болезни.
- Повышенная продукция слюнных желёз. Человек замечает увеличения количества слюны в ротовой полости.
- Ощущение кома в горле. Этот симптом может маскироваться под болезни горла.
- Сухой кашель.
- Снижение тембра голоса.
Если вы заметили у себя один из перечисленных симптомов, не нужно сразу же становиться уверенным, что у вас именно эзофагит. Только комплекс признаков и полное диагностическое обследование доктора даст вам достоверную информацию о вашем здоровье.
Лечение заболевания
При лечении данного типа эзофагита важно учитывать то, что терапии должны подвергаться и те патологии, которые его способствовали формированию. Обычно терапия проводится амбулаторно.
В стационаре лечатся тяжёлые формы, требующие хирургических вмешательств. Доктор при назначении лечения должен соблюдать следующие критерии:
- терапия должна быть комплексной;
- полноценной;
- соответствовать состоянию, степени тяжести и течению болезни;
- должно быть минимальное количество побочных эффектов;
- направлено на выздоровление, профилактику осложнений.
В первую очередь важно пациенту объяснить о том, что следует изменить свой образ жизни и питания в более правильную сторону.
Должен соблюдаться режим дня, рациональное питание, охранительный режим труда и отдыха. Важно следить за весом. Если есть избыточные килограммы, от них постепенно нужно избавляться.
Если же наоборот, веса не хватает, его нужно добирать сбалансированным питанием до нормы. Одежда должна быть комфортной, свободной, нужно избегать пережатий в брюшной полости. Нельзя носить тесную одежду.
После приёма пищи в течении 40 минут находиться в положении сидя или стоя, не заниматься в это время физическими нагрузками. В режим дня должны быть включены ежедневные прогулки на природе.
Диета должна сбалансированной, богата легкоперевариваемыми компонентами, соответствовать энергетическим и пластическим затратам организма.
Исключаем из рациона алкоголь, табак, вредные привычки, острое, жаренное, сырое мясо, консервы, шоколад, кофе, газировку, концентрированные соки.
Добавляем в рацион каши, кисло-молочные продукты, отварные, пропаренные блюда, рыбу, куриную грудку, свежие овощи, фрукты, кроме цитрусовых, компот, кисель, чай.Приёмы пищи должны быть разбиты на 6 временных промежутков небольшими порциями. Крайний приём должен быть за 2 часа до сна. При выраженном рефлюкс-эзофагите спать нужно с приподнятым головным концом.
Медикаментозная терапия
Антацидная группа. Препараты нейтрализуют кислое содержимое в пищеводе, уменьшают риск повреждения слизистой, предотвращают появление новых эрозий, способствуют заживлению прежних. Чаще всего назначают маалокс, фосфалюгель.
Антисекреторные препараты. Здесь выбирают между ингибиторами протоновой помпы и блокаторами Н-гистаминовых рецепторов. К блокаторам относятся омепразол, эманера, лансопразол и другие.
Терапия ими проводится длительное время. Курс не менее трёх месяцев. Они способствуют снижению кислотности. Способствуют профилактике осложнений и рецидивов.
Основной группой являются прокинетики. Они оказывают антизабросное воздействие. Может использоваться церукал, метоклопрамид, домперидон.
Действуют они на центральном уровне. Устраняют изжогу, тошноту, рвоту, горечь во рту. Особенно эффективна группа препаратов при сочетании с гастроэзофагеальной рефлюксной болезнью.
Кроме того, если есть иные патологии со стороны желудочно-кишечного тракта, необходимо лечить и их. Могут назначаться ферменты: мезим, панкреатин; пробиотики: линекс, нормобакт, адсорбенты: уголь активированный, гепатопротекторы: фосфаглиф и другие.
Хирургическое лечение показано при тяжёлых формах и течении болезни с наличием осложнений.
Лечение народными средствами
Не всегда больные верят в лечебный эффект лекарственных трав. Однако, в сочетании с медикаментозной терапии, травы оказываются очень важным помощником. Они усиливают эффект медикаментов и обладают своими терапевтическими свойствами.
От данной патологии эффектом обладают отвары ромашки, укропа.
Обыкновенная аптечная ромашка очень хорошо подходит. Можно покупать готовые пакетированные сборы или использовать рассыпной вариант. В любом случае, необходимо залить фитосбор горячей кипячёной водой, дать настояться в течение двух часов.
Затем:
Выпивать по 250 мл ежедневно на протяжении двух недель минимум. Этот простой рецепт будет способствовать снятию болевого синдрома и заживлению эрозий.
Раствор из укропа приготавливается аналогичным образом. Лучше заваривать в высушенном виде.Целебными свойствами обладают облепиха, листья крапивы, алоэ, прополис.
Очень многие источники описывает лечебный эффект сельдерея, а точнее его сока. Свежевыжатый сок пьют по 1 столовой ложке перед едой.
В домашних условиях можно самостоятельно приготовить сбор из ромашки, мяты, мелисы и семян льна. В равных пропорциях из этих трав варят чай. Настаивают в чайничке или термосе и употребляют пред сном.
Сок картофеля эффективен при лёгком течении патологии. Картофель тщательно моют, чистят, трут на тёрке, выжимают и процеживают через марлю. Если получится густая консистенция, можно немного разбавить кипячёной водой. Принимать по 1 столовой ложки 3 раза в сутки.
Источник: https://bolvzheludke.ru/zabolevanija/erozivnyi-refluks-ezofagit/