Дискомфорт и зуд при овуляции – нормы, отклонения, лечение. Почему во время овуляции могут возникать зуд и жжение
Содержание
Лечение и профилактика молочницы во время и после овуляции: самые первые признаки, особенности диагностики и лекарства для терапии кандидоза
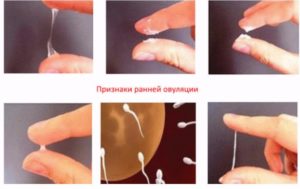
Молочница – это распространенное заболевание, которое диагностируется у женщин. Причины его развития могут быть различными, а при отсутствии лечения возможно развитие неприятных последствий.
Причины появления молочницы после овуляции
Основной причиной, которая вызывает возникновение патологии, считается понижение защитных сил женского организма. Функционирование иммунной системы может нарушаться при различных патологических процессах и аллергических высыпаниях, а также как последствие онкологии и СПИДа.
Во влагалище под воздействием клеток слизистой оболочки происходит выработка гликогена. Именно благодаря ему поддерживается равновесие микробов, обитающих в органе. Кроме этого, гликоген отвечает за чистоту во влагалище и препятствует развитию болезнетворных микроорганизмов
В первой фазе овуляционного цикла при созревании фолликула существенно повышается уровень такого гормона, как эстроген. Именно под его влиянием усиливается рост секрета во влагалище.
После выхода яйцеклетки в крови женского организма растет количество прогестерона. Именно этот гормон принимает активное участие в оплодотворении, имплантации плодного яйца в полость матки и нормальном развитии плода.Кроме этого, прогестерон подавляет действие гормона первой фазы.
Во влагалище женщины существенно изменяется его микрофлора, что может становиться причиной развития кандидоза сразу после овуляции.
Выход яйцеклетки из фолликула сопровождается изменением гормонального фона женского организма. Прогестерон нарушает производство лимфоцитов и лейкоцитов, что сопровождается снижением иммунитета.
Это делает организм более уязвимым для многих видов инфекции, и такие гормональные изменения могут привести к болезни.
Сбои в функционировании иммунной системы способствуют тому, что грибки Кандида просто приклеиваются к стенкам влагалища и начинают процесс активного размножения. Именно с учетом такого фактора молочница после овуляции считается вполне допустимым явлением и требует эффективной терапии.
Спровоцировать развитие кандидоза после овуляции могут следующие дополнительные причины:
- нарушение обмена веществ в организме;
- венерические заболевания;
- неудачное хирургическое вмешательство;
- прием антибиотиков и противозачаточных средств.
При выявлении заболевания во время беременности необходимо обязательно провести лечение, поскольку высока опасность инфицирования ребенка во время родовой деятельности.
Опасность молочницы при овуляции
Возникновение молочницы у женщины во время овуляции служит первым признаком того, что с женским организмом не все гладко.
Такой симптом ни в коем случае не стоит игнорировать и необходимо как можно скорее обратиться за консультацией к специалисту.
Дальнейшее прогрессирование молочницы может быть опасно для потенциальной беременности и развивающегося плода. Нередко грибок, который провоцирует заболевание, может стать причиной бесплодия.
В том случае, если молочница у женщины выявилась уже во время беременности, то приступать к эффективной терапии разрешается лишь во втором триместре.Будущей матери для устранения патологии разрешается применять лишь щадящие лекарственные средства, которые не представляют опасности для плода.
Категорически не разрешается проводить лечение в первые месяцы беременности, поскольку высока опасность развития различных осложнений.
Самые первые признаки
Кандида является условно патогенным грибком, поскольку болезнь начинает свое развитие при создании благоприятных условий.
Кандидоз появляется лишь в том случае, если уровень грибка существенно превышает норму в составе микрофлоры. Симптоматика заболевания может проявляться особенно ярко либо носить слабовыраженный характер.
Это обуславливается состоянием иммунной системы и способностями организма противостоять различным патологиям.
Для заболевания характерны следующие особенности и признаки заболевания:
- покраснение и отечность слизистой влагалища, и образование на ней белого налета;
- появление кислого запаха и обильных выделений;
- окрашивание слизи в желтый или белый цвет, появление в ней комочков;
При наступлении менструации проявления кандидоза существенно снижаются и обусловлено это щелочной микрофлорой влагалища. В таких условиях грибки не способны размножаться, но при этом они не погибают, а сохраняются в верхних эпителиальных тканях.
Симптомы молочницы
Обычно молочные выделения после овуляции становятся хорошо выраженными в том случае, если женщина носит слишком тесное нижнее белье и часто пользуется средствами личной гигиены. Зуд и жжение могут усиливаться при сидении в позе «нога за ногу».
Женщину могут мучить болевые ощущения в нижней части живота и особенно ярко они проявляются в процессе мочеиспускания. Возможно появление спазмов и подъем температуры тела.
При отсутствии эффективного лечения творожистый налет становится твердым и тем самым вызывает образование ран и трещин на стенках влагалища.
В редких случаях течение молочницы может дополняться появлением приступов тошноты и рвоты.
Говорить о хроническом течении болезни можно в том случае, если появляется молочница после месячных с определенной частотой. Обычно это происходит при игнорировании посещений гинеколога и не проведении эффективной терапии.
Диагностика кандидоза
При появлении подозрений на молочницу проводится мазок содержимого из влагалища женщины. С помощью бактериоскопии удается определить состав микрофлоры и присутствие в ней болезнетворных микроорганизмов. В лаборатории проводится осмотр содержимого под микроскопом и определяется наличие иммунных клеток лейкоцитов и бактерий.
В некоторых ситуациях прибегают к посеву микрофлоры на специальные питательные среды. Такая процедура позволяет определить, какой же вид грибка Кандида спровоцировал воспалительный процесс. Кроме этого, такой анализ позволяет подобрать наиболее эффективные лекарственные препараты, к которым такие микроорганизмы отличаются наивысшей чувствительностью.
Информативным методом исследования служит такая процедура, как кольпоскопия. В ходе нее проводится осмотр влагалища с помощью специального прибора-кольпоскопа. На стенки влагалища наносится раствор Люголя, под воздействием которого образуются вкрапления в виде манной крупы.При наличии показаний могут назначаться такие дополнительные исследования, как анализ на ЗППП, оценка кала на дисбактериоз, определение сахарного диабета и иммунограмма.
Молочница и беременность
Многие женщины считают, что возникновение молочницы после овуляции является признаком беременности. На самом деле, размножение дрожжеподобных грибков может быть вызвано оплодотворением женской половой клетки. В такой ситуации изменяется уровень гормонов в организме и изменяется работа иммунной системы.
Основной задачей во время беременности является сохранение плода, поэтому организм женщины становится более уязвимым. Именно по этой причине кандидоз на ранних сроках беременности может возникнуть совершенно у любой женщины.
Возникновение молочницы сразу после овуляции связано со слишком высоким содержанием прогестерона в организме, который отвечает за нормальное течение беременности. В том случае, если оплодотворения не произошло, то постепенно начинается снижение гормона второй фазы. В случае, когда его уровень достигает минимума, то наступает менструация.
На самом деле, молочница при овуляции и после нее не всегда является проявлением беременности, а может свидетельствовать о проблемах с микрофлорой. Специалистами она рассматривается как признак наступившего оплодотворения, и своевременная постановка диагноза позволяет минимизировать неприятные последствия для плода.
Лечение кандидоза
Лечение молочницы у женщин должно проводиться под наблюдением врача, поскольку высока опасность появления трудностей с зачатием. Для устранения острой формы патологии обычно назначаются:
- свечи;
- мази;
- крема;
- вагинальные таблетки.
При возникновении рецидивов молочницы до овуляции и после нее показан прием пероральных средств в таблетированной форме. Параллельно с ними могут назначаться антисептические, антибактериальные и противогрибковые препараты. Хороший эффект при борьбе с болезнью дают медикаментозные средства в виде крема и суппозиториев.
Свечи при лечении молочницы
Свечи при лечении молочницы назначают в том случае, если поражения не глубокие и у женщины отсутствуют какие-либо осложнения. Наиболее эффективным лекарственным средством в форме суппозиториев считается:
- Пимафуцин;
- Клотримазол;
- Бетадин;
- Антифунгол;
- Гинезол;
- Полижинакс;
- Гино-Травоген Овулум
Эффективность вагинальных свечей и суппозиториев заключается в том, что они оказывают воздействие непосредственно на очаг воспаления. Вводить их необходимо в горизонтальном положении и лучше всего перед сном. Уже спустя несколько суток после начала лечения пациент почувствует значительное облегчение неприятных проявлений болезни.
Источник:
Причины молочницы сразу после выхода яйцеклетки
С молочницей встречается хотя бы раз в своей жизни почти каждая третья женщина. Некоторые из них не придают ей должного внимания, что вызывает серьёзные последствия и постоянные рецидивы.
Овуляция может выступать триггером для появления симптомов.
Помимо неё возбудителями молочницы после овуляции бывают несбалансированное и употребление вредной пищи, равнодушие к ежедневной гигиене, ослабленный иммунитет и различные инфекции.
Причин для появления молочницы может бить очень много
Какие причины возникновения молочницы
Грибковое поражение может появляться по разным причинам, но основное, почему заболевает женский организм – ослабление механизма защиты. Постоянные простуды, отсутствие в рационе витаминов и стресс делают невозможным борьбу человеческого тела с заболеванием.
Иммунитет может страдать ещё и при приёме медицинских препаратов. Например, пациентки, самостоятельно принимающие Ципрофлоксацин при поражении циститом, часто подвергаются, помимо основного симптома, и дополнительным пагубным воздействиям.
Низкая иммунная защита не единственная в списке причин. К прочим относятся:
- Хронические патологии. Их полностью излечить не получиться, но при регулярной профилактике кандидоза, можно значительно упростить себе жизнь.
- После применения экстренной контрацепции иногда возникает кандидозный кольпит. Это связано с тем, что данные медикаменты непредсказуемы и сбивают гормональный фон женщины.
Молочница может возникать ан фоне приема контрацептивов
- Аллергические реакции на препараты, ткани (напрямую соприкасающиеся с кожей), продукты питания и подобное.
- Инфекции. Особенно сильно действуют заболевания, передающиеся через половой акт: сифилис, ВИЧ, хламидиоз, гонорея, гепатиты, трихомоноз. Они атакуют иммунную систему и делают тело совершенно беззащитным к микробам.
- Сама по себе овуляция не является провокатором молочницы. Но если во время пониженного иммунитета, в середине менструального цикла появляются изменённые выделения, то активация грибка объяснима.
Какие факторы появления сразу после овуляции
Кандидозный кольпит может возникнуть не только на фоне инфекции, но и при оплодотворении яйцеклетки. В этот момент происходят сильные изменения уровня гормонов, снижаются защитные механизмы. Поэтому нередко сразу после овуляции молочница даёт о себе знать и возможны регулярные рецидивы.
Иная ситуация при появлении молочницы во время овуляции. Активно выделяется прогестерон и увеличивается уровень глюкозы в крови. Они создают идеальные условия для размножения грибка Candida. Также в это же время в крови становиться меньше лимфоцитов и гликогена.
Они отвечают за защиту организма и микрофлоры слизистой влагалища. Поэтому за короткое время маленькие колонии разрастаются и поражают большие участки слизистых оболочек. Следовательно, прогестерон является одним из самых распространённых триггеров для заболевания.Врачи рекомендуют перед планированием беременности пройти курс профилактики молочницы.
Какие симптомы патологии
К главным симптомам молочницы после овуляции относят:
- выделения творожного вида и белого оттенка;
- неприятный запах;
- жжение, покраснение и налёт на половых органах;
- болезненные ощущения при мочеиспускании;
- повышение базальной температуры.
Источник: https://rdbkomi.ru/zhenskoe-zdorove/lechenie-i-profilaktika-molochnitsy-vo-vremya-i-posle-ovulyatsii.html
Зуд, жжение и дискомфорт в период овуляции: как лечить, снять симптоматику, когда обращаться к врачу

Зуд во время овуляции может быть разной интенсивности и специфики. Чаще всего он дает о себе знать во время выделений или акта мочеиспускания, но нередко проявляется независимо от внутренних раздражителей и наблюдается у пациентки непрерывно.
Все эти нюансы важны для выявления причины. Не всегда этимология проблемы содержит гинекологическую составляющую поэтому тщательная диагностика и лабораторные анализы дадут ответы на все интересующие вопросы.
Клинические
В клинической практике доказано, что во время овуляции зуд может возникать по следующим причинам:
- Наличие бактериального воспаления влагалища и мочеиспускательного канала (кольпит, вагинит, уретрит).
- Присутствие ИППП.
- Кандидоз (молочница).
- Воспалительные заболевания органов малого таза.
- Сахарный диабет.
- Аллергическая реакция на нижнее белье, мыло, гели, прокладки, пищевые продукты, лекарства.
- Рост папилломы, кондиломы.
- Эндокринные патологии.
- Гормональный дисбаланс.
- Перименопауза.
Гинекологические
На гинекологическую причину зуда указывают патологические выделения нетипичного цвета, консистенции, обильности, а иногда сильные боли в нижней части живота. Чаще всего так проявляют себя инфекции, заболевания органов малого таза.
Аллергические
При подозрении на аллергию необходимо тщательно понаблюдать, при каких ситуациях возникает зуд. Нередко из-за обильных овуляторных выделений женщина вынуждена носить ежедневные прокладки, которые благодаря своему некачественному составу вызывают зуд.
Вдобавок, такую клиническую картину могут провоцировать и некоторые лекарства, активизирующие местные дерматиты.
Эндокринные
На эндокринные нарушения (сахарный диабет, заболевания щитовидной железы) указывает зуд, который проявляется не только во влагалище, но и на других участках тела.
ВАЖНО! Если зуд возникает только в период овуляции, но при этом исключена инфекционная и органическая патология, то причина кроется в гормональных нарушениях и сниженном иммунитете.
Причины жжения
Жжение во время овуляции более серьезный симптом, который нередко указывает на воспалительные заболевания. В таком случае важно прислушаться к своему организму и понять интенсивность, продолжительность негативных ощущений.
В период разрыва фолликула происходит гормональный всплеск, который активизирует множество хронических заболеваний.
Жжение в середине менструального цикла может быть вызвано следующими патологиями:
- Воспаления, спровоцированные манифестацией условно-патогенной флоры (вагинит, кольпит, вульвовагинит, уретрит).
- ИППП (хламидиоз, гонорея, трихомониаз, генитальный герпес).
- Молочница (кандидоз).
- Дисбактериоз или атрофия влагалища.
- Хронические и острые заболевания малого таза (аднексит, цервицит).
- Цистит.
- Мочекаменная болезнь.
- Аллергическая реакция.
- Механическое повреждение стенок влагалища.
- Наличие папилломы, кондиломы, кисты на слизистой влагалища, цервикального канала.
- Перименопауза.
- Свищи влагалища.
Причин жжения достаточно много, но если такой симптом наблюдается только в период овуляции или в течение 5 дней после неё, то возможен гормональный дисбаланс.
СПРАВКА! При клинической картине жжения врач обязан взять гинекологический мазок на флору, а также анализы на ИППП, чтобы удостовериться в отсутствии инфекционного агента. Если имеются подозрения на урологическую патологию, то сдается общий анализ мочи.
Как проявляется?
Дают о себе знать в разных клинических вариациях. Бывает, что у женщины наблюдается сразу несколько симптомов, которые могут врачу косвенно указать на этимологию недуга.
Например, такое возможно в случае цистита, мочекаменной болезни, воспалительных заболеваниях малого таза, но в других ситуациях требуется тщательная диагностика и детальный опрос пациентки.
В клинической практике выявлено, что чаще всего возникает во время:
- Выделений.
- Мочеиспускания.
- Полового акта.
Иногда негативные ощущения никак не связаны с выше указанными факторами и присутствуют у женщины постоянно, сильно ухудшая качество жизни. Интенсивность тоже бывает разная: от слабовыраженной до нестерпимой. В последнем случае стоит подозревать урологическую проблему (цистит) или сильное воспаление влагалища.
Нередко тревожные симптомы появляются только в период овуляции и длятся от 2 до 5 дней. Часто сопровождается выделениями, которые не похожи на овуляторную слизь, а в своей структуре содержат патологические примеси, вкрапления. Вдобавок пациентка может ощущать боли внизу живота. Все это указывает на гинекологический характер патологии.
Появление возможно и при мочеиспускании, а в состоянии покоя пациентка обычно чувствует себя нормально. Здесь уже можно говорить о наличии молочницы, цистита или мочекаменной болезни.
Во время или после полового акта характерно для хронической половой инфекции или картины цистита. В любом случае врач должен детально расспросить о специфике симптомов пациентки, чтобы понять, в каком направлении ее нужно обследовать и какие выписать лекарства.
Что делать и как снимать симптомы?
При возникновении неприятных ощущений женщина должна в кратчайшие сроки обратиться к врачу. В свою очередь гинеколог выявит причину беспокойства и назначит нужные лекарства. Самолечение в такой ситуации недопустимо, но есть безопасные методы и препараты, которые могут облегчить симптомы.
Средства «первой помощи» можно сгруппировать по следующим признакам:
- Антисептики.
- Противовирусные лекарства.
- Отвары, сборы трав.
- Уроантисептики.
Антисептики
Антисептики – универсальные средства, которые выпускаются в форме растворов, спреев, таблеток. С помощью таких препаратов орошают влагалище, делают ванночки или просто протирают половые пути ватным тампоном.
Они снижают степень выраженности, а также убивают некоторые патогенные бактерии. Среди доступных гинекологических антисептиков хорошо себя зарекомендовали Мирамистин, Фурациллин, Хлоргексидин.
Противовирусные
Противовирусные лекарства необходимо принимать только по назначению врача, но при острой симптоматике эффективны препараты местного значения. Некоторые из них относительно безопасны и сгодятся в качестве средства «первой помощи».
Например, «Эпиген» спрей – противовирусная аэрозоль, которая очень эффективно устраняет дискомфорт во влагалище. Остальные препараты не обладают таким широким спектром действия и выписываются только по результатам обследования.
Отвары
Отвары трав, а также их сборы (ромашка, календула) относительно безопасны поэтому их можно использовать при лечении любых заболеваний.
Уроантисептики
Уроантисептики (палин, фурадонин, нитроксолин) в качестве первой необходимости применяют только при подозрении на цистит и мочекаменную болезнь. Они помогают убрать острые боли и дизурические расстройства, но важно принять их как можно раньше, чтобы не запустить воспалительный процесс.
СПРАВКА! Употребление антибиотиков в качестве экстренного лечения крайне недопустимо, так как без проведения диагностических процедур существуют высокие риски появления устойчивости бактерий к применяемым препаратам.
Если причина — это воздействие аллергена, то логичнее всего избавиться от него в кротчайшие сроки, а также облегчить симптоматику средствами «первой помощи».
Медикаментозное лечение
Медикаментозная терапия назначается только после проведения гинекологического осмотра, а также диагностических мероприятий. Самовольное употребление лекарств и лечение «вслепую» приведет к непредвиденным последствиям, которые исправлять гораздо тяжелее.
Медикаментозная терапия включает в себя:
- Антибиотики разных групп и поколений.
- Противовирусные средства.
- Противовоспалительные таблетки, мази, крема, вагинальные свечи.
- Противогрибковые препараты.
- Блокаторы гистамина.
- Иммуностимуляторы синтетического и растительного происхождения.
- Оральные контрацептивы, гормональные лекарства.
Выписывают только при выявлении инфекционного агента, который диагностируется с помощью лабораторных исследований вместе с чувствительностью к основному спектру антибиотиков. Для этого у пациентки берут следующие анализы:
- Мазок на флору.
- Посев из влагалища, цервикального канала.
- Соскоб из цервикального канала на ИППП.
Если в результатах исследования выявлен бактериальный агент, то назначаются определенные антибиотики с учетом полученных анализов. ДНК патогенной бактерии у каждой пациентки отличается поэтому антибиотики подбираются строго индивидуально.
Противовоспалительные таблетки
Чаще всего используются в качестве вспомогательного, симптоматического лечения, а также для коррекции патологий средней и слабой степени тяжести (вагинит, кольпит, кандидоз). Хорошо зарекомендовали себя вагинальные таблетки, свечи широкого спектра действия, крема и мази.
Лидеры фармацевтического рынка в этой категории – свечи и вагинальные таблетки «Тержинан», «Клотримазол», «Микожинакс», «Флуомузин» и т.д. Аналогично популярны мази, крема, растворы для орошения (Тантум Роза, Бетадин, Макмирор комплекс). Выбор лекарства полностью зависит от клинической картины пациентки и результатов анализа.
Противогрибковые препараты
Предназначены для лечения кандидоза, с которым не могут справиться антибиотики. Лучшее средство для борьбы с молочницей – это капсулы препарата «Флуконазол», которые блокируют размножение грибов Candida. В качестве альтернативных средств также используются противогрибковые свечи, мази, снимающие симптоматику.
Антигистаминные таблетки
Употребляют только при ярко выраженных симптомах, которые возникли в результате воздействия аллергена. В иных случаях достаточно просто избавиться от провоцирующих факторов.
Источник: https://GolovaNeBoli.ru/beremennost/zud-zhzhenie-i-diskomfort-v-period-ovulyatsii-kak-lechit-snyat-simptomatiku-kogda-obrashhatsya-k-vrachu.html
Дискомфорт и зуд при овуляции — нормы, отклонения, лечение
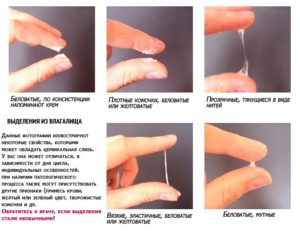
В женском организме организме периодически происходят различные процессы, одним из которых является овуляция или выброс зрелой яйцеклетки и ее движение по маточным трубам. В это время многих девушек беспокоит головная боль, апатия. Это нормально, а вот зуд при овуляции – повод посетить специалиста.
Причины возникновения зуда во влагалище
Дискомфорт в интимной зоне перед овуляцией доставляет массу неудобств, вплоть до отказа от полового акта. Сохранить активность позволит знание этимологии проблемы.
Причинами зуда во время овуляции являются:
- бактериальное воспаление влагалища и мочеиспускательного канала;
- кандидоз;
- ИППП (хламидиоз, гонорея, трихомониаз, генитальный герпес);
- снижение иммунитета;
- присутствие механического повреждения стенок влагалища;
- наличие воспалительных процессов в органах малого таза;
- гормональные изменения в организме;
- сахарный диабет;
- болезни крови;
- стресс;
- аллергическая реакция;
- предменопауза.
Это лишь основные причины зуда во время овуляции. Детальную картину можно получить после консультации у гинеколога.
Сопутствующие симптомы
Симптоматика проблемы зависит от причины ее спровоцировавшей.
Чаще всего это:
- усиление выделений из влагалища у женщин;
- изменение кислотности влагалища;
- тянущая боль внизу живота различной интенсивности;
- головная боль, головокружение, тошнота, вызванные гормональным всплеском (в результате разрыва фолликула).
В гинекологической практике у женщин может встречаться сразу несколько проявлений, указывающих специалисту на причину недуга. Чаще всего это бывает при воспалительных формах органов малого таза. В любом случае нужна консультация у гинеколога.
Диагностика причин зуда
Посещать специалиста желательно при появлении неприятных изменений. Это правило часто нарушается, как следствие, пациенты приходят в кабинет врача уже с запущенными формами заболеваний.
Избежать этого позволит знание следующих «сигналов»:
- Продолжительность проявления зуда после овуляции (более двух суток).
- Интенсивное проявление симптоматики.
- Наличие болевых ощущений в нижней части живота.
- Расстройство мочеиспускания.
- Отсутствие послабления проявлений после приема антисептиков и спринцевания.
Микрофлора влагалища представлена совокупностью полезных и условно-патогенных микроорганизмов. Среди таковых дрожжеподобные грибы, которые, в основном, находятся в латентном состоянии, а активизируют рост – при послаблении защитных функций организма (возникновении благоприятной среды). Именно поэтому помимо осмотра, гинеколог берет мазок и отправляет его на анализ.
Грамотный специалист после сбора анамнеза, осмотра пациента и получения результатов лабораторного исследования мазка, назначит лечение.
Особенности зуда во время и после овуляции
Под овуляцией подразумевается выброс сформированной яйцеклетки, сопровождающийся разрывом фолликула, как следствие, резким скачком гормонального фона, и движение зрелой яйцеклетки по маточным трубам.
Данный период многие женщины научились подмечать иначе – также как и перед критическими днями из-за повышения кислотности во влагалище наблюдается легкий зуд и слегка припухшие половые губы, держащиеся приблизительно 2-4 дня (продолжительность индивидуальная и зависит от продолжительности менструального цикла). Проявления прекращаются сразу после овуляции.
Если зуд не проходит после овуляции и наблюдается молочница, это повод срочно обратиться в медицинское учреждение за консультацией к гинекологу.
Препараты для снятия зуда
Устранение причины и, как следствие, симптомов недуга должно происходить только под контролем специалиста. Он назначает курс препаратов, в зависимости от поставленного при комплексном обследовании диагноза.
В гинекологической практике медикаментозные препараты делятся на несколько групп:
- Антисептики – средства, позволяющие уменьшить симптоматику (Мирамистин, Хлоргексидин, Фурацилин).
- Противовирусные средства рекомендуются при генитальном герпесе, наличии новообразований (киста, кондилома и т.д.).
- Уроантисептики (при фиксации проблем с мочеполовой системой).
- Антибиотики различного спектра используются при инфекционной причине недуга.
- Противовоспалительные и противогрибковые средства. Противовоспалительные средства представлены разными формами: свечи, таблетки, мази и крема. Выбор эффективного лечения зависит от индивидуальных особенностей пациента и результатов лабораторного исследования. Противогрибковые средства назначаются с целью устранения кандидоза (молочницы), являющейся причиной зуда во влагалище. Важно отметить, что блокировку грибков рода Candida необходимо производить и половому партнеру тоже, чтобы исключить повторное развитие заболевания.
- Антигистаминные медикаменты назначаются при аллергической природе возникновения недуга. Плюс ко всему, в этом случае необходимо устранить аллерген (провоцирующий фактор), которым может являться нижнее белье, гель для интимной гигиены, лубрикаты и т.д.
- Гормональные препараты предназначены для нормализации гормонального фона женщины (особенно, если пациент старше 40 лет). Данная группа медикаментов подбирается строго индивидуально, на основании данных, полученных в результате проведения дополнительного обследования (эндокринной системы и УЗИ органов малого таза).
- Иммуностимуляторы. Эти препараты предназначены для исключения рецидива, повышения эффективности антибиотических средств, укрепления иммунитета.
Источник: https://ovulyacion.ru/diskomfort-i-zud-pri-ovulyatsii-normy-otkloneniya-lechenie

