Диагностика и дифференциальная диагностика скв. Системная красная волчанка. Диагноз и дифференциальный диагноз
Содержание
Дифференциальная диагностика
СКВ следует дифференцировать от целого ряда заболеваний. Насколько велик перечень органов и систем, вовлекаемых в патологический процесс при СКВ, настолько же обширен список заболеваний, которые могут быть ошибочно диагностированы у больного. СКВ может в большей степени имитировать различные заболевания.
Эти проблемы особенно часто встречаются в дебюте заболевания, а также при доминирующем поражении 1-2 органов (систем). Например, обнаружение в начале болезни поражения плевры может быть расценено как плеврит туберкулезной этиологии; миокардит может быть расценен как ревматический или неспецифический. Особенно много ошибок допускается, если СКВ дебютирует гломерулонефритом.
В подобных случаях ставят диагноз только гломерулонефрита.
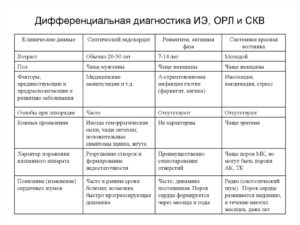
СКВ наиболее часто приходится дифференцировать от ревматизма, инфекционного эндокардита, хронического активного гепатита (ХАГ), геморрагических диатезов (тромбоцитопенической пурпуры), других болезней из группы ДЗСТ.
Необходимость дифференциации с ревматизмом возникает, как правило, у подростков и юношей в дебюте заболевания — при наличии артрита и лихорадки. Ревматический артрит отличается от волчаночного большей остротой проявлений, преимущественным поражением крупных суставов, скоротечностью.
Не следует придавать дифференциально-диагностического значения предшествующей инфекции (ангине), поскольку она может явиться неспецифическим фактором, вызывающим появление клинических признаков СКВ.
Диагноз ревматизма становится достоверным с момента появления признаков поражения сердца (ревмокардит), последующее динамическое наблюдение позволяет выявить формирующийся порок сердца, тогда как при СКВ, если и возникает недостаточность митрального клапана, то она выражена незначительно, без отчетливых гемодинамических нарушений, митральная регургитация выражена нерезко. В отличие от СКВ в острой стадии ревматизма отмечается лейкоцитоз, LE-клетки, АНФ не обнаруживаются.
Дифференциальный диагноз между СКВ и ревматоидным артритомтруден в начальной стадии болезни из-за сходства клинической симптоматики: симметричного поражения мелких суставов кисти, вовлечения новых суставов, наличия «утренней скованности».Дифференциация основывается на преобладании при ревматоидном артрите в пораженных суставах пролиферативного компонента, раннего развития гипотрофии мышц, приводящих в движение пораженные суставы, стойкости суставных поражений.
Эрозии суставных поверхностей отсутствуют при СКВ, но являются характерным признаком ревматоидного артрита. Ревматоидный фактор (РФ) в высоком титре характерен для ревматоидного артрита, при СКВ он обнаруживается редко и в невысоком титре.
Исключительно сложен дифференциальный диагноз СКВ и висцеральной формы ревматоидного артрита. Облегчающим обстоятельством является то, что уточненная диагностика в обоих случаях не влияет на характер лечения (кортикостероидная терапия).
При ХАГ могут развиваться системные проявления в виде лихорадки, артрита, плеврита, кожных высыпаний, гломерулонефрита; могут обнаруживаться лейкопения, тромбоцитопения, LE-клетки, АНФ. При дифференциации следует учесть:
- — ХАГ развивается чаще в среднем возрасте;
- — в анамнезе больных ХАГ имеется острый вирусный гепатит;
- — при ХАГ выявляются выраженные изменения структуры и функции печени — цитолитический и холестатический синдромы, признаки печеночной недостаточности, гиперспленизм, а затем и портальная гипертензия;
- — при СКВ поражение печени не слишком частое и протекает в виде гепатита легкого течения (с умеренными признаками цитолитического синдрома);
- — при ХАГ выявляются различные маркеры вирусного поражения печени (противовирусные антитела и сам вирусный антиген).
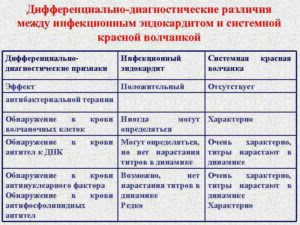
При инфекционном эндокардите (речь идет о первичном ИЭ) быстро выявляется поражение сердца (развитие недостаточности аортального или митрального клапана), отчетливый эффект антибиотической терапии; LE-клетки, антитела к ДНК, АНФ, как правило, не обнаруживаются. Своевременно проведенный посев крови выявляет рост патогенной микрофлоры.
При тромбоцитопенической пурпуре (идиопатической или симптоматической) отсутствуют многие синдромы, наблюдаемые при СКВ, нет лихорадки, отсутствуют типичные лабораторные признаки (LE-клетки, АНФ, антитела к ДНК).
Наиболее сложна дифференциация с другими нозологическими формами из группы ДЗСТ. Такие заболевания, как системная склеродермия и дерматомиозит, могут иметь много общих черт с СКВ; сложность усугубляется возможностью обнаружения при этих заболеваниях АНФ и LE-клеток (хотя и в меньшем титре).
Основой дифференциации является более частое и более выраженное поражение внутренних органов (в особенности почек) при СКВ, совершенно иной характер поражения кожи при системной склеродермии, четкий миопатический синдром при дерматомиозите. Однако в ряде случаев только длительное динамическое наблюдение за больным позволяет поставить правильный диагноз.
Иногда на это уходит много месяцев и даже лет, особенно при хроническом течении СКВ с минимальной степенью активности.Формулировка развернутого клинического диагноза СКВ учитывает все рубрики, приведенные в рабочей классификации заболевания; диагноз должен отражать:
- — характер течения болезни (острое, подострое, хроническое). При хроническом течении (обычно моно- или олигосиндромное) следует указать ведущий клинический синдром;
- — активность процесса;
- — клинико-морфологическую характеристику поражения органов и систем с указанием стадии функциональной недостаточности (например, при люпус-нефрите — стадия почечной недостаточности, при миокардите — наличие или отсутствие сердечной недостаточности, при поражении легких — наличие или отсутствие дыхательной недостаточности и пр.);
- — указание на проводимую терапию (например, кортикостероидами);
- — осложнения терапии (если они имеются).
Учитывая патогенез болезни, больным СКВ показана комплексная патогенетическая терапия, задачами которой являются:
- — подавление иммунного воспаления и иммунокомплексной патологии (неконтролируемого иммунного ответа);
- — предупреждение осложнений иммуносупрессивной терапии;
- — лечение осложнений, возникающих в процессе проведения иммуносупрессивной терапии;
- — воздействие на отдельные, резко выраженные синдромы;
- — удаление из организма циркулирующих иммунных комплексов и антител.
Для подавления иммунного воспаления и иммунокомплексной патологии при лечении СКВ используются основные иммуносупрессоры: кортикостероиды, цитостатические препараты, аминохинолиновые производные. Длительность лечения, величина, выбор препарата, а также поддерживающие дозы определяются:
- — степенью активности заболевания;
- — характером течения (острота);
- — обширностью вовлечения в патологический процесс внутренних органов,
- -переносимостью кортикостероидов или цитостатиков и наличием (или отсутствием) осложнений иммуносупрессивной терапии;
- — наличием противопоказаний.
В начальных стадиях болезни с признаками минимальной активности процесса и преобладанием в клинической картине поражения суставов нестероидные противовоспалительные препараты (НПВП) не назначают, кортикостероиды даже при минимальной активности патологического процесса остаются средством выбора. Больные должны находиться на диспансерном учете с тем, чтобы при первых же признаках обострения заболевания врач своевременно мог назначить кортикостероидную терапию.
При хроническом течении болезни с преимущественным поражением кожи можно применять 0,25 г / сут хингамина (делагила, резохина, хлорохина) или гидроксихлорохина (плаквенила) в течение многих месяцев.
При появлении признаков генерализации процесса (вовлечение в патологический процесс внутренних органов), а также признаков активности необходимо немедленно перейти на более действенную иммуносупрессивную терапию кортикостероидами.
Из сказанного вытекает, что основным методом лечения СКВ является кортикостероидная терапия. При проведении кортикостероидной терапии следует придерживаться следующих принципов:
- — начинать лечение кортикостероидами только при достоверном диагнозе СКВ (при подозрении на СКВ кортикостероиды назначать не следует);
- — доза кортикостероидов должна быть достаточной для подавления активности патологического процесса;
- — лечение «подавляющей» дозой следует проводить до наступления выраженного клинического эффекта (улучшение общего состояния, нормализация температуры тела, улучшение лабораторных показателей, положительная динамика органных изменений), обычно для этого требуется приблизительно 2 месяца;
- — после достижения эффекта следует постепенно переходить на поддерживающие дозы;
- — обязательна профилактика осложнений кортикостероидной терапии.
Кортикостероидная терапия показана при II и III степени активности патологического процесса, что всегда бывает при подостром и остром течении СКВ. Больным со II степенью активности назначают 30-50 мг, при III степени — 50-90 мг / сут.
Если через 24-48 ч состояние больного не улучшается, то первоначальную дозу увеличивают на 25-30%, и если эффект намечается, то дозу оставляют без изменений.
После достижения клинического эффекта (что обычно бывает после 2 месяцев кортикостероидной терапии, при нефротическом синдроме или признаках поражения почек — спустя 3-5 месяцев) дозу преднизолона постепенно снижают, при этом следует соблюдать определенные правила.При дозе 50-80 мг снижают по 5 мг в неделю, при дозе 20-50 мг — по 2,5 мг в 2 недели, далее — по 1/4 таблетки в 3-4 недели до поддерживающей дозы (5 мг — для женщин; 7,5 мг — для мужчин), которую принимают годами.
Для предупреждения побочных действий кортикостероидов применяют:
- — препараты калия (оротат калия, хлорид калия, панангин);
- — анаболические препараты (метандростенолон по 5-10 мг);
- — мочегонные (салуретики);
- — гипотензивные средства (ингибиторы АПФ, периферические вазодилататоры);
- — антацидные препараты.
При развитии тяжелых осложнений назначают:
- — антибиотики (при вторичной инфекции);
- — противотуберкулезные препараты (при развитии туберкулеза, чаще всего легочной локализации);
- — препараты инсулина, диету (при развитии сахарного диабета);
- — противогрибковые средства (при кандидозе);
- — курс противоязвенной терапии (при появлении «стероидной» язвы).
Во время кортикостероидной терапии возникают ситуации, когда необходимо введение экстравысоких доз преднизолона (1000 мг внутривенно ежедневно в течение 3 дней):
- — резкое увеличение («всплеск») активности процесса (III степень), несмотря на, казалось бы, адекватно проводимую терапию;
- — резистентность к дозам, с помощью которых ранее достигали положительного эффекта;
- — выраженные органные изменения (нефротический синдром, пневмонит, генерализованный васкулит, цереброваскулит).
Полагают, что подобная пульс-терапия (иногда добавляют 1000 мг какого-либо цитостатика, например циклофосфана, внутривенно) приостанавливает образование иммунных комплексов за счет торможения синтеза антител к ДНК. Вызванное кортикостероидами понижение уровня антител к ДНК ведет к образованию иммунных комплексов меньших размеров за счет диссоциации более крупных.
Значительное подавление активности процесса после проведения пульс-терапии позволяет в дальнейшем назначать небольшие поддерживающие дозы кортикостероидов. Пульс-терапия наиболее успешна у больных молодого возраста с небольшой длительностью заболевания.
Лечение кортикостероидами не всегда оказывается успешным, что обусловливается:
- — необходимостью снижения дозы при развитии осложнений (хотя такая терапия эффективна у данного больного);
- — непереносимостью кортикостероидов;
- — резистентностью к терапии кортикостероидами (выявляется обычно достаточно рано).
В подобных случаях назначают цитостатики — циклофосфан или азатиоприн (имуран) в дозе 1-3 мг на 1 кг массы тела в сочетании с 10-30 мг преднизолона на 4-6 месяцев до стойкого улучшения. Далее дозы уменьшают до поддерживающих и лечение продолжают в течение 1/2-3 лет. В дальнейшем можно возвратиться к терапии кортикостероидами, так как резистентность к ним обычно исчезает.
Критериями оценки эффективности применения цитостатиков служат:
- — уменьшение или исчезновение клинических признаков;
- — исчезновение стероидорезистентности;
- — стойкое снижение активности процесса;
- — предотвращение прогрессирования люпус-нефрита.
Осложнениями цитостатической терапии являются:
- — лейкопения;
- — анемия и тромбоцитопения;
- — диспепсические явления;
- — инфекционные осложнения.
При появлении лейкопении менее 3,0 * 109 / л дозу препарата следует снизить до 1 мг на 1 кг массы тела, а при дальнейшем нарастании лейкопении препарат отменяют и увеличивают дозу преднизолона на 50%.
В последние годы широкое распространение получили экстракорпоральные методы лечения — плазмаферез, гемосорбция.
Эти методы позволяют удалять из организма циркулирующие иммунные комплексы, повышать чувствительность клеточных рецепторов к кортикостероидам, уменьшать интоксикацию.
Их применяют при генерализованном васкулите, тяжелом органном поражении (люпус-нефрит, пневмонит, цереброваскулит), а также при выраженных иммунных нарушениях, плохо поддающихся кортикостероидной терапии.
Обычно экстракорпоральные методы применяют в сочетании с пульс-терапией или же самостоятельно, если пульс-терапия неэффективна. Следует отметить, что при наличии цитопенического синдрома экстракорпоральные методы не используются.
Page 3
| Перейти к загрузке файла |
| В последние годы в связи с эффективными методами лечения прогноз улучшился (примерно у 90% больных удается добиться ремиссии). Однако у 10% больных, особенно при поражении почек (смерть наступает вследствие прогрессирования ХПН) или при цереброваскулите прогноз остается неблагоприятным. |
Если Вы заметили ошибку в тексте выделите слово и нажмите Shift + Enter
Источник: https://vuzlit.ru/2219425/differentsialnaya_diagnostika
Дифференциальная диагностика:

Перейти к загрузке файла | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Наиболее часто СКВ приходится дифференцировать с такими заболеваниями, как красный плоский лишай, лейкоплакия, системная склеродермия, дерматомиозит, узелковый периартериит.
|
| Признак болезни | КПЛ | Лейкоплакия | СКВ |
| Пол | Ж | М (в 3 раза чаще) | М и Ж |
| Локализация кожных проявлений | Внутренняя поверхность предплечий, крестец, половые органы, лучезапястные суставы | Кожа не поражается | Открытые участки кожи преимущественно лица наподобие крыльев бабочки, шеи, волосистой части головы |
| Локализация на СОПР | Щеки в обл. моляров, переходные складки, ретромолярная область, боковые поверхности языка | Щеки по линии смыкания зубов, красная кайма нижней губы, язык, небо | ККГ, поражения СОПР сочетается с кожными проявлениями |
| Элементы поражения | Папулы, образующие типичный сетчатый, кружевной рисунок | Бляшка | Эритема, атрофия в центре, по периферии гиперкератоз в виде языков пламени |
| Границы очага поражения | Четкие, зазубренные | Ровные | Размытые в виде языков пламени |
| Люминесцентная диагностика | Беловато-желтое свечение | Белое, мутно-белое свечение | Белоснежно-голубое свечение |
волчанка аутоиммунный заболевание
Санация полости рта, устранение раздражителей, защита от солнечных лучей, сильного тепла, холода, ветра, травм с помощью фотозащитных кремов «Щит», «Луч». Также показана комплексная терапия антималярийными и кортикостероидными препаратами.
Хингамин (делагил, резохин) внутрь по 0,25 г 2 раза в день или в виде внутриочаговых инъекций 5-10% раствора по 1-3 мл через 1-2 дня после стихания воспалительных явлений. Одновременно дают внутрь преднизолон по 10-15 мг/сут, комплекс витаминов группы В, никотиновую кислоту.
Кортикостероидные препараты применяют до стихания выраженных воспалительных явлений, после чего постепенно снижают дозировку и прекращают введение. Местно в полости рта: антисептические и обезболивающие средства.
Острая форма СКВ: лечение проводят специалисты по коллагеновым болезням. В острый период терапию проводят в стационаре, где обеспечивается питание с достаточным количеством витаминов группы В и С.
Хроническая форма СКВ: больных хронической красной волчанкой ставят на диспансерный учет.
Профилактика СКВ:
- 1) Диспансерное наблюдение у ревматолога
- 2) Строгое соблюдение приема КС
- 3) Избегать прививок
- 4) При обострении очагов инфекции — лечить только на больничном листе
- 5) Избегать УФ облучения чрезмерной интенсивности и продолжительности.
- 6) Избегать применение физиопроцедур
- 7) До и после планируемых оперативных вмешательств увеличивать дозу КС.
Красная волчанка
Сайт-энциклопедия о лечении псориаза, экземы, атопического дерматита, розацеа и других заболеваний кожи.
Канд. мед. наук, врач дерматовенеролог
Из монографии-атласа Терлецкого О.В.: «Дифференциальная диагностика «псориазоподобных» редких дерматозов. Терапия»
Красная волчанка (lupus erythematodes) (рис. 141–143).
Под этим обобщающим термином объединяется ряд воспалительных заболеваний соединительной ткани и сосудов с аутоиммунным патогенезом: дискоидная, диссеминированная и системная красная волчанка.
Первые две клинические формы характеризуются в большинстве случаев лишь кожными изменениями. Для системной красной волчанки характерны не столько изменения кожи, сколько нарушение общего состояния и поражение внутренних органов.
Дискоидная и диссеминированная красная волчанка. Это хроническое кожное заболевание, характеризующееся тремя основными признаками: эритемой, гиперкератозом и атрофией. Поражается преимущественно кожа лица, реже — кожа волосистой части головы, верхней части груди, спины и пальцев рук. Процесс начинается с появления одного или нескольких розовых или ярко-красных пятен.
При дискоидной форме пятна постепенно увеличиваются в размерах и превращаются в более или менее инфильтрированные бляшки. На их поверхности, начиная с центра, развивается гипер-кератоз, вначале фолликулярный, в форме небольших шипиков, в дальнейшем разлитой.
Постепенно почти вся поверхность бляшки покрывается плотными, с трудом удаляемыми чешуйками, лишь по периферии остается свободная от роговых наслоений красная, нередко слегка возвышающаяся в виде валика, кайма.При снятии чешуек на их нижней поверхности нередко обнаруживаются шипики. Соскабливание чешуек вызывает болезненность. Типична локализация этой формы красной волчанки на коже носа и щек, где она часто приобретает очертания бабочки (рис. 141, 141.1).
Постепенно увеличиваясь и сливаясь, очаги красной волчанки могут распространиться на всю кожу лица.
| Рис. 141. Дискоидная форма красной волчанки. |
| Рис. 141.1. Дискоидная форма красной волчанки. |
При диссеминированной форме первоначально возникшие пятна не имеют тенденции ни к значительному периферическому росту, ни к инфильтрации. Достигнув величины 2,0 см, максимум 2,5 см, они останавливаются в своем росте.
На их поверхности также возникает гиперкератоз в виде белых с трудом удаляемых чешуек, соскабливание которых болезненно.
Количество очагов различно; они беспорядочно рассеяны на коже лица, изредка появляются в ушных, раковинах, на коже верхней части груди и спины (рис. 142, 142.1).
| Рис. 142. Диссеменированная форма красной волчанки. |
| Рис. 142.1. Диссеменированная форма красной волчанки. |
По прошествии более или менее длительного времени начинается разрешение очагов. Оно начинается в их центре, постепенно распространяется к периферии и заканчивается образованием рубцовой атрофии.
При диссеминированной форме атрофия обычно поверхностна, порой едва заметна, при дискоидной представляется или в форме значительного истончения кожи, которая собирается в складки наподобие папиросной бумаги и имеет белый цвет, или в форме более грубых несколько вдавленных в кожу, слегка пигментированных рубцов, обезображивающих больного. В случае поражения волосистой части головы очаги обычно значительной величины и вначале имеют вид слегка инфильтрированных пятен красного цвета. Постепенно на их поверхности развивается гиперкератоз или сплошной, покрывающий поверхность пятна наслоением сероватого цвета чешуек, или фолликулярный, в виде роговых пробок, залегающих в устьях волосяных фолликулов. После разрешения остаются рубцовая атрофия и стойкое облысение (рис. 143).
| Рис. 143. Декальвирующая форма дискоидной красной волчанки. |
При локализации красной волчанки на красной кайме губ образуются слегка инфильтрированные, резко ограниченные участки, окрашенные в фиолетово-красный цвет и покрытые небольшим количеством с трудом удаляемых чешуек; в местах перехода очагов поражения на слизистую оболочку отмечается серовато-белая каемка.
В дальнейшем, начиная с центральной части, развивается атрофия. На слизистой оболочке щек и губ заболевание характеризуется появлением ограниченных розово-красных пятен, центральная часть которых постепенно становится серовато-белой. Иногда в их центральной части образуется эрозия или поверхностное изъязвление.
После исчезновения их остается белый атрофический рубец.
Течение красной волчанки отличается большой длительностью и склонностью к обострениям и рецидивам, которые часто возникают на местах ранее бывших поражений, на фоне рубцовой атрофии, или в их окружности. Общее состояние больных не нарушено; в отдельных случаях возможен переход диссеминированной красной волчанки в системную.
Патогистология. В эпидермисе обнаруживаются разлитой гиперкератоз и массивные роговые «пробки» в устьях волосяных фолликулов, истончение шиповатого слоя (иногда акантоз) и вакуольная дистрофия клеток базального слоя.
В дерме — резкое расширение кровеносных и лимфатических сосудов и очаговый инфильтрат, располагающийся преимущественно вокруг фолликулов, сальных желез и сосудов. Инфильтрат состоит из лимфоцитов, небольшого числа плазматических клеток, макрофагов и гистиоцитов.Отек и дистрофия коллагеновых волокон.
ВАЖНО! Лечением кожных болезней занимаюсь более 25 лет. Применяю в лечении негормональные схемы старой Петербургской школы и современные технологии, в наружной терапии кожных болезней использую авторские бальзамы, не содержащие глюкокортикостероиды (гормональных веществ), гипоаллергенных, эффективных и удобных в использовании (ПАТЕНТ на изобретение № 2456976), заявка № 2010153748/15 (077695), дата подачи заявки 27.12.2010 г
Глубокая красная волчанка (люпус-панникулит) клинически проявляется расположенными глубоко в подкожной клетчатке плотными узлами, подвижными, четко контурированными и не спаянными с окружающими тканями.
Кожа над узлами имеет вишневую окраску, нередко обнаруживаются участки гиперкератоза и атрофии, а также высыпания, соответствующие дискоидной красной волчанке. В отдельных случаях узлы могут изъязвляться, при заживлении образуя втянутые рубцы. Процесс локализуется в области лица, плеч, бедер и ягодиц.
Заболевание может сопровождаться общими симптомами. Описаны случаи перехода глубокой красной волчанки в системную.
Системная красная волчанка (СКВ)
Системная красная волчанка в одних случаях начинается остро, с быстрым развитием тяжелых поражений различных внутренних органов, при этом кожа в процесс может и не вовлекаться.
В других случаях заболевание протекает подостро или хронически с постепенным развитием клинических проявлений. Тем не менее, и при благоприятном течении заболевание в любой момент может принять злокачественный характер.
Системная красная волчанка чаще наблюдается у молодых женщин в возрасте 20–40 лет.
Диагностика красной волчанки основывается на клинических проявлениях болезни (триада симптомов – эритема, гиперкератоз, атрофия), гематологических и иммунологических показателях и преследует цель не только подтвердить предварительный клинический диагноз, но и выяснить вид, характер и тяжесть иммунопатологических реакций для определения формы красной волчанки, прогноза и выбора тактики лечения. С этой целью используется ряд лабораторных тестов.
К признакам системного характера процесса относится обнаружение в мазке крови, окрашенном по Романовскому-Гимзе клеток красной волчанки (LE-клеток).
Они представляют собой лейкоциты, в цитоплазме которых обнаруживаются гомогенные округлые включения фиолетово-красного цвета, представляющие собой фагоцитированные измененные ядра других лейкоцитов.
Внешне такие же гомогенные образования встречаются лежащими свободно вне клеток. Они окружены нейтрофилами вследствие агглютинации (так называемые «розетки»).
Другим лабораторным тестом, подтверждающим системную красную волчанку, является обнаружение непрямым иммунофлюоресцентным методом в сыворотке крови антинуклеарного фактора (АНФ), представляющего собой цитотоксические антиядерные антитела.
По типу свечения этих антител, сцепленных с ядром клетки, можно отдифференцировать системную красную волчанку от других диффузных болезней соединительной ткани, а также определить и тяжесть аутоиммунного процесса, так как различные виды свечений свидетельствуют о наличии различных аутоантител (к двухнитчаной нативной ДНК, к одной из спиралей ДНК, к РНК).
Дополнительными иммунологическими данными, косвенно подтверждающими системную красную волчану, являются: увеличеное количество сывороточных IgG, IgM; повышенное содержание в крови В-лимфоцитов и циркулирующих иммунных комплексов; сниженное количество общего комплемента и его С3, С4 фракций, а также Т-супрессоров с одновременным дефицитом их функциональной активности.О кожном же характере процесса косвенно указывают: увеличенное количество Т-лимфоцитов и Т-эффекторов, естественных киллеров; повышение индекса Тх/Тс; повышенная лимфокинвыделительная активность Т-клеток в функциональных пробах с растительными митогенами, а также с антигенами ДНК.В очагах поражения кожи, при различных формах красной волчанки, в прямой иммунофлюоресцентной реакции обнаруживается линейно расположенное отложение иммуноглобулинов в области дермо-эпидермального сочленения, преимущественно класса G и реже — M (положительный lupus bend test).
Патогистология кожи. В эпидермисе обнаруживаются разлитой гиперкератоз и массивные роговые «пробки» в устьях волосяных фолликулов, истончение шиповатого слоя (иногда акантоз) и вакуольная дистрофия клеток базального слоя.
В дерме — резкое расширение кровеносных и лимфатических сосудов и очаговый инфильтрат, располагающийся преимущественно вокруг фолликулов, сальных желез и сосудов. Инфильтрат состоит из лимфоцитов, небольшого числа плазматических клеток, макрофагов и гистиоцитов.Отек и дистрофия коллагеновых волокон.
Дифференциальный диагноз кожных форм (дискоидной и диссеминированной) красной волчанки проводится с фотодерматозами, себорейным дерматитом, розовыми угрями, псориазом. Глубокую красную волчанку дифференцируют с узловатой и индуративной эритемами, а также с панникулитами другой этиологии.
Дифференциальный диагноз системной красной волчанки проводят с дерматомиозитом и многоформной экссудативной эритемой.
Самолечение или не правильное лечение красной волчанки и системной волчанки может привести к фатальным последствиям. Консультация с врачом до осуществления любого лечебного воздействия абсолютно необходима
Лечение. Общая терапия красной волчанки проводится в зависимости от ее формы.
При кожных формах основу лечения составляют аминохинолиновые производные, обладающие как мягким иммуносупрессивным эффектом (преимущественно в отношении Т-клеток), так и мембранстабилизирующим действием.
Назначается делагил или плаквенил 10-дневными курсами по 1 таблетке (0,25 г) 2–3 раза в день с 5-дневными интервалами (всего 2–3 курса).
Применяется также непрерывное лечение, при котором сначала проводится обычный 10-дневный курс лечения, по окончании которого на 1–1,5 месяца назначается прием 1 таблетки препарата в сутки.
В упорно протекающих случаях используется комбинированный прием аминохинолиновых препаратов с глюкокортикостероидами (3–4 таблетки преднизолона в сутки).
В начальном периоде заболевания и во время обострений рекомендуются инъекции препаратов кальция, а также прием никотиновой кислоты или ее производных (ксантинола никотинат).
Хороший эффект оказывают иммунокорригирующие препараты (тималин, тактивин, декарис, нуклеинат натрия). В весенне-летнем периоде, для профилактики обострений рекомендуются курсы аминохинолиновых средств.
При системной красной волчанке основу лечения составляют ударные дозы глюкокортикостероидов (60–80 мг преднизолона в сутки), которые по достижении терапевтического эффекта постепенно снижают до поддерживающей дозы (5–10 мг).
Назначают также производные хлорхинолина, а при поражении суставов – противовоспалительные средства (салицилат натрия, реопирин, бутадион, индометацин).
Наружная терапия заключается в назначении глюкокортикостероидных кремов и мазей. Для защиты от действия солнечных лучей рекомендуется использовать фотозащитные кремы.
Желаю Вам, дорогие друзья, душевного и телесного здоровья!
Литература
1. Терлецкий О. В. Псориаз. Дифференциальная диагностика «псориазоподобных» редких дерматозов. Терапия. – СПб. : ДЕАН, 2007. – 512 с.
2. Терлецкий О. В. Псориаз и другие кожные заболевания. Терапия, диета, рецепты блюд. –СПб.: ДЕАН, 2010. – 384 с.
3. Самцов А.В., Барбинов В.В., Терлецкий О.В. Сифилис. Медицинский атлас. –СПб., ДЕАН, 2007. –192 с.
Все права защищены.
Исключительное право на любые материалы, опубликованные на представленном Internet – сайте, в том числе статьи, изображения (фотографии, рисунки), аудио- и аудиовизуальные произведения принадлежат Олегу Васильевичу Терлецкому. Любое копирование, воспроизведение и иное использование материалов, на сайте terletsky.ru, без письменного согласия Олега Васильевича Терлецкого запрещено.© Олег Васильевич Терлецкий, 2012-2019 (фото, рисунки) © Олег Васильевич Терлецкий, 2012-2019 (статьи и иные публикации)
2012 © cайт создан easyDRaw
Источник: http://terletsky.ru/krasnaya_volchanca.html