Ведение III периода родов акушеркой. Способы выделения отделившегося последа
Содержание
Ведение III периода родов акушеркой. Ведение III периода родов Признаки отделения плаценты Способы выделения отделившегося последа
Что такое послед или детское место? Это плацента, мембрана и пуповина, то есть плацента со всеми своими оболочками и пуповиной. Послед играет очень важную роль в развитии эмбриона. Он выполняет следующие функции:
- Защитную. Защищает плод от кровяных антител матери и одновременно не дает антителам плода проникнуть в кровь матери. По сути, он не допускает иммунологический конфликт между организмом матери и ребенка. К тому же, он не пропускает некоторые лекарственные средства, которые может принимать мать, или же бактерии во время простудных заболеваний женщины.
- Эндокринную. Продуцирует биологически активные вещества, а также гормоны, которые необходимы для развития эмбриона.
- Газообменную. Транспортирует кислород из крови матери, в то время как углекислый газ выводит наружу.
- Питательную. Обеспечивает питание эмбриона необходимыми для развития веществами.
Послед – это эмбриональный орган, который образовывается и существует только во время беременности. После родов он должен отделиться с помощью сокращений матки и брюшного пресса, а затем выйти естественным путем. Но иногда этого не происходит. Это зависит от многих причин, например от слабых мышц пресса или различных патологий.
После рождения малыша происходит отделение плаценты, которая во время всей беременности была прикреплена к стенке матки. Этот естественный физиологический процесс должен протекать самостоятельно и начинаться сразу же после родов.
Сами роды делятся на три основные части. Это схватки, рождение младенца и рождение детского места.
Этот процесс должен протекать не более, чем 30 минут, в это время происходит несколько безболезненных схваток и осуществляется полное опорожнение матки за счет выхода последа.
Отсюда и происходит название этого эмбрионального органа, ведь он покидает матку последним. После выхода послед исследуют на наличие патологий и оборванных сосудов. Иногда его могут отдать на гистологический анализ.
Признаки
Существует несколько основных признаков отделения детского места:
- Признак Шредера. Он заключается в том, что меняется состояние, высота и форма матки. Она становится более плоской, ее дно приподнимается, а сам орган отклоняется в правую сторону.
- Признак Альфреда. Он заключается в том, что свободный конец пупочного каната заметно удлиняется. После родов перерезанный пупочный канат захватывают зажимом, а после того как происходит отделение, а соответственно и опущение плаценты, удлиняется и сам канат.
- Признак Микулича. Он заключается в том, что роженица чувствует схватки, то есть позыв к потугам. Но этот признак проявляется не у всех женщин.
- Признак Клейна. Он заключается в том, что во время потуг длина пупочного каната не изменяется, соответственно детское место не прикреплено к стенке матки, а уже отделилось и лежит свободно без какого-либо крепления.
- Признак Ключтера-Чукалова. Он заключается в том, что при нажатии на надлобковый участок, видимая часть пупочного каната удлиняется, а после нажатия пуповина остается неподвижной.
Методы отделения
Существует несколько методов наружной стимуляции отделения детского места:
- Метод Абуладзе. Манипуляции должны начинаться с опустошения мочевого пузыря. Затем нужно сделать мягкий массаж матки. Затем захватить брюшную стенку за продольную складку. При этом расхождение между мышцами должно устранится, а размер живота уменьшиться. Далее роженица должна сильно потужиться. Этот способ достаточно эффективный и безболезненный.
- Метод Гентера. В этом случае послед, как бы, выдавливают. Вначале нужно опустошить мочевой пузырь. Затем врач-гинеколог нажимает руками, сложенными в кулаки на живот роженицы, тем самым выживая плаценту. Этот способ довольно травмоопасный, поэтому очень важен опыт доктора и большая осторожность при проведении этой манипуляции.
- Метод Креде-Лазаревича. Как правило, он применяется, если другие методы были неэффективны. Вначале производится опустошение мочевого пузыря, а затем массаж матки. Далее врач кладет руку на дно этого органа так, чтобы один палец упирался в переднюю стенку, а четыре пальца в заднюю стенку. В процессе этих манипуляций доктор сжимает матку, надавливает на нее и таким образом выталкивает плаценту.
Если предыдущие методы не помогли, производится ручное отделение последа.
Оно практикуется только тогда, когда невозможно выполнить его другим способом и при сильном кровотечении, когда на счету каждая минута. Эта процедура должна проходить с соблюдением всех мер безопасности и антисептики.
Врач-гинеколог должен обработать руки до локтя и надеть стерильные перчатки. Затем обработать антисептическим раствором половые губы, лоно и внутреннюю поверхность бедер пациентки.
Накрыть живот женщины стерильной пеленкой и только после этого приступить к процедуре.
Она производится либо под наркозом, либо с помощью обезболивающих препаратов. Врач вводит одну руку в полость матки, другой рукой он сверху надавливает на брюшную стенку.
При обнаружении места крепления эмбрионального органа к матке, доктор отделяет ее пилообразными движениями.
Отделившийся эмбриональный орган нужно достать левой рукой, правая же рука должна остаться в матке, чтобы врач смог осмотреть ее на наличие патологий и повреждений. А также для того, чтобы убедиться, что в ней не осталось частей последа.
Не нужно путать ручное отделение плаценты и ручное выделение последа. Это разные манипуляции. К тому же отделение, это довольно сложный процесс, в то время, как выведение уже отделившегося последа не представляет большой угрозы для здоровья матери.
Патологии
Сейчас мы попробуем разобраться, почему вовремя не происходит процесс отделения такого органа как детское место и какие патологии способствуют этой задержке.
- Гипотоническое состояние маточной мускулатуры может стать причиной задержки последа.
- Иногда причиной может стать ненормальное расположение, то есть низкое прикрепление плаценты.
- Предлежание – это процесс, при котором плацента снижается в нижний сегмент матки.
- Приращение – это процесс слишком сильного прикрепления плаценты.
- Плотное прикрепление такого органа, как детское место отличается от приращения только тем, что интенсивность прикрепления немного слабее.
- Отслойка – это патология, при которой происходит преждевременное отхождение плаценты. В этом случае может произойти кровотечение, которое опасно не только для матери, но и для ребенка.
- Преждевременное созревание или старение плаценты может свидетельствовать о серьезных проблемах и возможном прерывании беременности.
- Позднее созревание чаще всего проявляется у женщин с сахарным диабетом и у курящих беременных. Это указывает на необходимость вести здоровый образ жизни.
: как происходит отделение плаценты
- Для первородящих женщин очень важно знать, как или же, что делать, если начались .
- К тому же, многих будущих мамочек мучает вопрос о том, .
- Очень важным остается вопрос об обезболивании схваток, в общем, и в частности.
Источник: https://www.obuzz.ru/burn/vedenie-iii-perioda-rodov-akusherkoi-vedenie-iii-perioda-rodov-priznaki-otdeleniya/
Отделение и выделение последа в родах
Появление на свет маленького человечка – небыстрый процесс, в рамках которого один этап последовательно сменяет другой. Когда два наиболее болезненных и тяжелых этапа позади, наступает черед последней фазы родов, более легкой для молодой мамочки, но не менее ответственной: фазы, благополучное завершение которой в большей степени зависит уже не от женщины, а от врачей.
Появление на свет маленького человечка – небыстрый процесс, в рамках которого один этап последовательно сменяет другой. Когда два наиболее болезненных и тяжелых этапа позади, наступает черед последней фазы родов, более легкой для молодой мамочки, но не менее ответственной: фазы, благополучное завершение которой в большей степени зависит уже не от женщины, а от врачей.
Что такое послед?
Послед – это очень важный временный орган, состоящий из детского места, амниона и пупочного каната. Основные функции детского места или плаценты – это питание зародыша и газообмен между матерью и плодом. Также детское место является барьером, защищающим ребенка от вредных веществ, лекарств и токсинов.
Амнион (плодные оболочки) выполняет функцию как механической, так и химической защиты плода от внешних воздействий, регулируют обмен околоплодных вод. Пуповина исполняет роль магистрали, соединяющей плод и плаценту.
Такие важные во время беременности органы сразу после родов утрачивают свою надобность и должны покинуть полость матки, чтобы дать ей полноценно сократиться.
Признаки отделения последа
Процесс, когда детское место с пуповиной и плодными оболочками начинает потихоньку отслаиваться от стенок матки, называется отделением последа. Выделение или рождение последа – это момент выхода его из матки через родовые пути. Оба эти процесса последовательно происходят в последнем, третьем этапе родов. Этот период так и называется – последовый.
В норме третий период длится от нескольких минут до получаса. В некоторых случаях при отсутствии кровотечения акушеры рекомендуют ожидать до часа, прежде чем приступать к активным действиям.
Есть несколько очень древних, как и сама наука акушерства, признаков отделения последа от стенок матки. Все они названы именами знаменитых акушеров:
- Признак Шредера. Признак основан на том, что полностью отделившаяся плацента дает матке возможность сокращаться и уменьшаться в размерах. После отделения последа тело матки становится меньше по размерам, плотнее, приобретает узкую длинную форму и отклоняется в сторону от средней линии.
- Признак Альфреда основан на удлинении свободного конца пуповины. После родов пуповину пересекают у пупочного кольца младенца, второй конец ее уходит в полость матки. Акушер накладывает на нее зажим у входа во влагалище. По мере отделения под силой гравитации послед опускается в нижний сегмент матки и далее в родовые пути. По мере опускания последа зажим на пуповине уходит все ниже и ниже от первоначального положения.
- Признак Клейна. Если попросить роженицу потужиться при неотделившейся плаценте, то при потуге свободный конец пуповины уходит в родовые пути.
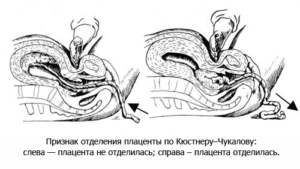
- Признак Кюстнера-Чукалова – наиболее часто используемый в акушерстве. При надавливании ребром ладони на нижний сегмент матки при неотделившемся последе конец пуповины втягивается в родовые пути. Как только послед отделился, пуповина остается неподвижной.
Методы отделения и выделения последа
Третий, последовый, период родов самый быстрый по времени, но далеко не самый простой. Именно в этом периоде возникают опасные для жизни женщины послеродовые кровотечения.
Если послед не отделяется вовремя, матка не имеет возможности сокращаться дальше, а многочисленные сосуды не закрываются. Возникает обильное кровотечение, угрожающее жизни женщины.
Именно в таких случаях акушеры экстренно применяют методы отделения и выделения последа.Существует ряд способов для выделения, то есть рождения, уже отделившегося последа:
- Метод Абуладзе. Обеими руками акушер захватывает переднюю брюшную стенку вместе с маткой в продольную складку и приподнимает. Женщина в это время должна потужится. Это безболезненный и простой, но эффективный прием.
- Метод Креде-Лазаревича. Техника похожа на предыдущий прием, но складка брюшной стенки не продольная, а поперечная.
- Метод Гентера основан на массаже углов матки двумя кулаками, при котором акушер как бы выжимает послед к выходу.
Все эти способы эффективны в случае, когда плацента отошла от стенок матки самостоятельно. Врач только помогает ей выйти наружу. В противном случае, доктора переходят к следующему этапу – ручному отделению и выделению последа.
Ручное отделение и выделение последа: показания и техника
Основной принцип ведения нормальных родов, в том числе и последнего периода, выжидательный. Поэтому показания к таким серьезным манипуляциям вполне конкретны:
- маточное кровотечение в третьем периоде родов при отсутствии признаков отделения плаценты.
- отсутствие признаков отделения плаценты в течение часа после появления крохи на свет.
Поверьте, самим врачам абсолютно не хочется давать женщине наркоз и идти на серьезную манипуляцию, но акушерские кровотечения – одно из самых опасных в медицине состояний. Итак:
- Процедура происходит под внутривенным или, реже, масочным наркозом.
- После полного засыпания роженицы и обработки половых путей врач рукой входит в полость матки. Пальцами акушер находит край плаценты и так называемыми «пилящими» движениями начинает отслаивать ее от стенок матки, одновременно потягивая второй рукой за свободный конец пуповины.
- После полного отделения плаценты, осторожно потягивая за пуповину, плаценту с плодными оболочками извлекают и отдают акушерке для осмотра. В это время врач повторно входит рукой в матку для осмотра ее стенок на предмет дополнительных долек детского места, остатков плодных оболочек и крупных сгустков крови. Если подобные образования найдены – доктор удаляет их.
- После полость матки обрабатывают антисептиком, вводят специальные препараты для сокращения матки и антибиотики для предупреждения развития инфекции.
- Через 5-10 минут анестезиолог будит женщину, ей показывают ребенка, а после родильницу оставляют под присмотром на два часа в родильном зале. На живот кладут пузырь со льдом, и каждые 20-30 минут акушерка проверяет, как сократилась матка, нет ли обильных кровянистых выделений.
- Женщине периодически измеряют давление, следят за дыхание и пульсом. Все это время в уретре будет находиться мочевой катетер за контролем количества мочи.
Подобный прием эффективен в случае так называемого «ложного» приращения плаценты. Однако в редких случаях случается истинное приращение плаценты, когда ворсины плаценты по каким-то причинам врастают в матку на всю глубину ее стенки. До окончания родов предугадать это абсолютно невозможно.
К счастью, подобные неприятные сюрпризы встречаются достаточно редко. Но при подтверждении диагноза: «Истинное приращение плаценты» выход, к сожалению, один: в этом случае срочно разворачивается операционная и для спасения женщины необходимо удалить матку вместе с вросшей плацентой.
Важно понимать, что операция призвана сохранить жизнь молодой маме.
Обычно операция происходит в объеме надвлагалищной ампутации матки, то есть удаляют тело матки с последом. Шейка матки, маточные трубы и яичники остаются.
После подобной операции детей женщина иметь больше не сможет, менструации прекратятся, но гормональный фон останется неизменным за счет яичников. Вопреки расхожему мнению, климакс не наступает.
Анатомия влагалища и тазового дна сохраняется, половое влечение и либидо остаются прежними и женщина может жить половой жизнью. Никто, кроме гинеколога при осмотре, не сможет узнать, что матки у женщины нет.
Конечно, огромный стресс и несчастье для любой женщины услышать приговор: «Детей у вас больше не будет!». Но самое дорогое – это жизнь, которую нужно сохранить любой ценой, ведь у только что увидевшего свет ребенка должна быть мама.
Александра Печковская, акушер-гинеколог, специально для Mirmam.pro
Источник: https://mirmam.pro/rody/nachalo-rodov/kak-prohodit-tretij-period-rodov
Ведение III периода родов акушеркой. Способы выделения отделившегося последа
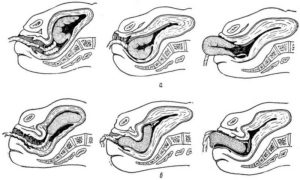
III период родов определяется с момента рождения ребенка до отделения плаценты и выделения последа. Длительность 5-20 минут.
В этот период необходимо следить за характером и количеством кровяных выделений из матки, признаками отделения плаценты.
При появлении признаков отделения последа рекомендуют женщине потужиться, для рождения отделившегося последа, или приступают к его выделению наружными приемами.
Признаки отделения последа:
— Чукалова-Кюстнера – при надавливании ребром ладони на матку над лонным сочленением пуповина не втягивается во влагалище;
— Альфельда – лигатура, наложенная на пуповину у половой щели роженицы, при отделившейся плаценте опускается на 8 – 10 см от вульварного кольца;
— Шредера – изменение формы и высоты стояния дна матки. Дно матки поднимается вверх, и располагается выше и вправо от пупка.
— Довженко – роженице предлагают глубоко вдохнуть и если при вдохе пуповина не втягивается во влагалище, то плацента отделилась.
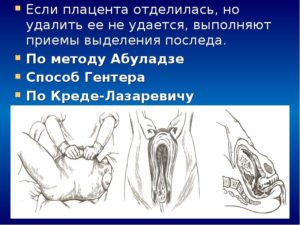
Применение наружных приемов выделения отделившегося последа:
— Способ Абуладзе – обеими руками захватывают брюшную стенку в продольную складку и предлагают потужиться. Отделившийся послед при этом легко рождается.
— Способ Гентера – дно матки приводят к средней линии. Врач становится сбоку от роженицы лицом к ее ногам. Кисти рук, сжатые в кулак, кладут тыльными поверхностями основных фаланг на дно матки, в область ее углов и постепенно надавливают на нее в направлении книзу и кнутри. При этом способе выделения последа роженица не должна тужиться.
— Способ Креде-Лазаревича – матку приводят в срединное положение, легким массажем стараются вызвать ее сокращение и затем дно матки обхватывают рукой так, чтобы большой палец находился на передней стенке матки, ладонь – на дне, а четыре пальца -на задней стенке матки. После этого производят выжимание последа – сжимают матку в передне-заднем направлении и одновременно надавливают на ее дно по направлению вниз и вперед вдоль оси таза.
При нормальном течении последового периода кровопотеря составляет в среднем не более 0,5 % от массы тела. Эта кровопотеря относится к физиологической, так как не оказывает отрицательного влияния на организм родильницы. Максимально допустимая кровопотеря в физиологических родах – не более 500мл.
После рождения последа следует произвести наружный массаж матки и убедиться в отсутствии кровотечения. После чего приступают к осмотру последа, чтобы убедиться в его целостностии.
Убедившись в целостности последа, определяют его массу и размер площади материнской поверхности плаценты. Вес плаценты при доношенной беременности составляет 1/6-1/7 массы плода; в среднем 400-600 г. Зрелая плацента имеет вид диска диаметром 15*20 см и толщиной 2-3 см. Поверхность долек материнской части плаценты гладкая, блестящая.
Ведение послеродового периода.
Непостредственно после родов возможно возникновение ранних послеродовых кровотечений, чаще связанных с гипотонией матки. Поэтому первые 2 ч. родильница находится в родильном отделении, где осуществляется контроль за состоянием матки, количеством выделений из половых путей, контроль гемодинамики.
Для профилактики кровотечений раннего послеродового периода всем родильницам необходимы своевременное опорожнение мочевого пузыря катетером, наружный рефлекторный массаж матки, холод на низ живота.
Активное ведение III периода родов показано при повышенном риске послеродового кровотечения и у женщин с наличинем осложнений (тяжелая анемия).
В настоящее время с профилактической целью рекомендуется внутривенное введение окситотических средств (окситоцин, эргометрин, метилэргометрин, синтометрин, синтоцинон) у первородящих при прорезывании головки, у повторнородящих — при врезывании.
При отсутствии признаков отделения плаценты через 10-15 минут после рождения ребенка, даже если с профилактической целью вводился метилэргометрин внутривенно, показано внутривенное капельное введение окситоцина. Если несмотря на введение окситоцина признаки отделения плаценты и наружное кровотечение отсутствует, то через 30-40 минут после рождения плода показано ручное отделение и выделение последа.Что такое послед или детское место? Это плацента, мембрана и пуповина, то есть плацента со всеми своими оболочками и пуповиной. Послед играет очень важную роль в развитии эмбриона. Он выполняет следующие функции:
- Защитную. Защищает плод от кровяных антител матери и одновременно не дает антителам плода проникнуть в кровь матери. По сути, он не допускает иммунологический конфликт между организмом матери и ребенка. К тому же, он не пропускает некоторые лекарственные средства, которые может принимать мать, или же бактерии во время простудных заболеваний женщины.
- Эндокринную. Продуцирует биологически активные вещества, а также гормоны, которые необходимы для развития эмбриона.
- Газообменную. Транспортирует кислород из крови матери, в то время как углекислый газ выводит наружу.
- Питательную. Обеспечивает питание эмбриона необходимыми для развития веществами.
Послед – это эмбриональный орган, который образовывается и существует только во время беременности. После родов он должен отделиться с помощью сокращений матки и брюшного пресса, а затем выйти естественным путем. Но иногда этого не происходит. Это зависит от многих причин, например от слабых мышц пресса или различных патологий.
После рождения малыша происходит отделение плаценты, которая во время всей беременности была прикреплена к стенке матки. Этот естественный физиологический процесс должен протекать самостоятельно и начинаться сразу же после родов.
Сами роды делятся на три основные части. Это схватки, рождение младенца и рождение детского места.
Этот процесс должен протекать не более, чем 30 минут, в это время происходит несколько безболезненных схваток и осуществляется полное опорожнение матки за счет выхода последа.
Отсюда и происходит название этого эмбрионального органа, ведь он покидает матку последним. После выхода послед исследуют на наличие патологий и оборванных сосудов. Иногда его могут отдать на гистологический анализ.
Третий период родов – завершающий, но расслабляться рано
Обычно наиболее важным принято считать второй этап родов, когда происходит изгнание плода. Но последующий, третий период родов, хоть и является самым непродолжительным, также играет большую роль в успешном завершении процесса. Его еще называют последовым. Третий период начинает свой отсчет с момента появления ребенка на свет и завершается выходом последа.
Хоть заключительный этап родов непродолжительный, он может представлять определенную опасность для роженицы, поскольку существует риск развития кровотечения. Большое внимание уделяют осмотру последа, шейки матки и общему состоянию матери.
Что такое послед?
Последом называют отделившуюся плаценту, околоплодные оболочки и пуповину. Через плаценту во время беременности плод снабжался кислородом и питательными веществами.
Третий период родов характеризуется появлением схваток, которые по своей интенсивности значительно уступают схваткам при раскрытии шейки матки. Они необходимы для постепенного отделения плаценты от маточных стенок. После нескольких потуг происходит выход последа и процесс рождения можно считать завершенными.
Продолжительность рождения последа составляет 2-3 минуты, а сам этап должен длиться не более 15-20 минут.
Тактика ведения третьего периода родов
Как только ребенок родился, дожидаются окончания пульсирования пуповины, а затем отделяют новорожденного от матери.
Одна из крылатых фраз, известных в акушерстве: «Руки прочь от матки в последовый период!». Ее не нужно понимать абсолютно буквально. Имеется в виду, что в третьем периоде главный метод ведения родов – это выжидание. Бесконтрольное давление на орган может спровоцировать кровотечение.
У здоровой женщины и при нормальном течении двух первых этапов родов нужно ждать самостоятельного рождения плаценты.
Активное ведение необходимо в тех случаях, когда естественный выход последа не происходит спустя 30 и больше минут после окончания этапа изгнания.По рекомендациям ВОЗ активное ведение третьего периода предполагает внутривенное введение окситоцина, контролируемое потягивание за пуповину, стимуляцию сосков роженицы для того, чтобы не допустить кровотечения.
Ряд факторов может вызвать осложнения в течении этого этапа. К патологиям относятся:
- обильные кровотечения, вызванные травмами или разрывами;
- задержка отделения последа или его неполный выход;
- преждевременное отслоение плаценты;
- плотное приращение или врастание плаценты.
Преждевременное отслоение плаценты, которое угрожает состоянию ребенка, может произойти еще во втором периоде родов. При этом наблюдаются кровянистые выделения со сгустками, а в околоплодных водах появляется меконий.
Все патологии последового, также как и первых дней после родоразрешения, связаны с нарушениями нормального течения беременности, когда у женщины были отмечены сильный токсикоз, анемия, сердечная или почечная недостаточность, туберкулез.
Отделение последа
Существует несколько признаков, по которым определяют отделение плаценты, приведем пример некоторых из них:
- изменение высоты дна матки, которая поднимается вверх;
- при глубоком дыхании роженицы отсутствует втягивание пуповины;
- при надавливании боком ладони на надлобковую область не происходит втягивания пуповины в родовые пути;
- плацента находится во влагалище, провоцируя потуги (не всегда);
Об отделении плаценты судят по сочетанию нескольких признаков. Если при симптомах отделения послед задерживается в матке, женщину просят потужиться, чтобы ускорить процесс. Если рождение не происходит, его выделяют вручную.
Послед
Существует несколько способов ручного выделения последа. Все они предполагают создание достаточного внутрибрюшного давления. После опорожнения мочевого пузыря и бережного массажа матки производят манипуляции, способствующие ручному выделению плаценты.
Родившийся послед необходимо тщательно осмотреть. Задержка даже небольших его частей в матке может неблагоприятно отразиться на здоровье матери. Если есть подозрение на задержку остатков плацентарной ткани, необходимо выскабливание под общей анестезией.
Следует отметить такую редкую патологию как врастание плаценты. Как правило, ее диагностируют еще на дородовом этапе. Чаще всего врастание происходит, когда на маточной стенке есть рубец от предыдущих выскабливаний или других манипуляций, при наличии миомы или аномалий в строении органа. В этих случаях показано кесарево сечение и хирургическое удаление последа.
Насколько высок риск кровотечения?
Третий период родов заканчивается выходом последа, и женщина, которую теперь называют родильницей, может отдыхать. У новоиспеченной матери постепенно восстанавливается частота дыхания, пульс и эмоциональное состояние. Важна оценка общего ее состояния: окраса кожных покровов, показателей давления и пульса, наличия или отсутствия разрывов и других повреждений родовых путей.
Кровопотеря в 3 периоде родов не должна превышать 200-400 мл. Для контроля объема крови под таз женщины подкладывают лоток или судно. При наличии трещин или разрывов проводят их ушивание. Это необходимо для быстрого заживления и профилактики инфицирования. На низ живота показано прикладывание холода.
В родильном отделении женщина должна находиться на протяжении двух часов для тщательного наблюдения за ее состоянием.
Патологическое кровотечение в 3 периоде родов – это выделение крови объемом, превышающем 400 мл. Симптомы патологии следующие:
- прерывистое вытекание крови, наличие сгустков;
- резкое падение артериального давления;
- дряблость матки, определяемая при пальпации;
- головокружение, бледность кожных покровов;
- общая сильная слабость, угроза обморока.
Причиной возникающего кровотечения могут быть травмы родовых путей, плохая сокращаемость матки, патологии, связанные с плохой свертываемостью крови.
Но чаще всего причиной кровотечения становится нарушения при отделении плаценты.
Провоцирующими факторами могут быть тяжелый токсикоз во второй половине беременности, нарушения маточно-плацентарного кровотока, рождение ребенка с крупным весом или многоплодие.
Незамедлительное лечение должно быть направлено на остановку кровотечения, которое угрожает жизни матери.
Женщине вводят кровоостанавливающие препараты, растворы для повышения артериального давления, средства для усиления сократительной способности матки, производят переливание крови, концентрированного раствора плазмы, кровезаменителей. Остановке кровотечения способствует ручное выделение плацентарной ткани.Запрещено перевозить женщину в палату до тех пор, пока у нее не стабилизируется артериальное давление. При необходимости проводят искусственное дыхание и непрямой массаж сердца.
Для того, чтобы существенно снизить риск осложнений в последовом периоде, необходимо рациональное ведение родов в целом, исключающее необоснованное давление на матку, осторожное применение средств, стимулирующих ее сокращение, проведение кесарева сечения при наличии соответствующих показаний.
Первый и второй периоды родов.
Источник: https://ginekolog-i-ya.ru/tretij-period-rodov.html

