Уход за больными после операций с дренажами. Дренаж после операции на кишечнике
Содержание
Дренаж после операции на кишечнике
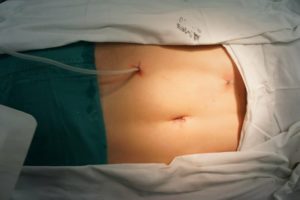
Любое оперативное вмешательство на ферментообразующих органах — тяжелое испытание для больного. Дополнительное неудобство — продолжительное дренирование раны. В зависимости от темпов выздоровления и особенностей проведенного вмешательства дренаж после операции на поджелудочной составляет 1-5 месяцев.
Фото дренажной трубки, установленной в тело больного
Дренаж — система силиконовых трубок, которую ставят пациенту для выведения раневого отделяемого и гноя из зоны оперативного вмешательства. Один его конец вводят в рану, второй сообщается с емкостью для сбора биологических отходов.
Различают следующие виды дренажных систем:
- Пассивные — жидкость выходит самотеком, без использования дополнительных устройств.
- Активные — экссудат и гной удаляется с помощью отсоса, подключенного к дренажу.
- Открытые — внешний конец трубки находится в открытой емкости (бутылка) и свободно контактирует со средой.
- Полуоткрытые — оканчивается полиэтиленовым мешком для сбора отделяемого.
- Закрытые — не контактируют с окружающей средой.
Тип дренажа, который будет использоваться, определяет хирург. Дренаж поджелудочной после хирургической операции обычно закрытый, имеющий активную аспирацию.
Перед выпиской из стационара систему заменяют на полуоткрытую.
Такой подход позволяет обеспечить отсутствие контакта железы с внешней средой на начальных этапах восстановления и повысить качество жизни больного вне стен медицинской организации.
На заметку: перевод с активной закрытой на пассивную полуоткрытую систему не требует повторной операции и замены трубок. Для этого системы просто отключают от отсоса, а их свободные края герметично соединяют с портом приемной емкости.
Для чего нужен?
Процедура постановки
Во время вмешательства хирург повреждает ткани, которые впоследствии воспаляются (стерильное воспаление).
Явление сопровождается экссудацией — пропотеванием жидких фракций крови и лимфы в зону патологических изменений.
Помимо этого, при панкреонекрозе рана может длительно нагнаиваться, что приводит к скоплению жидкости и распространению инфекции. С помощью систем из раны удаляется экссудат и гнойные элементы.Вторым предназначением системы отвода раневого содержимого является контроль происходящего в области проведенной операции. При усиленном отделении гноя врач меняет схему антибактериальной терапии; по концентрации амилазы в жидкости определяется стадия заживления. При кровотечении требуется повторная ревизия раны.
Места постановки
Места дренажей при отмирании тканей железы могут различаются по цели, которые преследует хирург. Обычной практикой является слепое дренирование сальниковой сумки. Трубки проводятся через разрезы в левом и правом подреберье.
Схема позволяет не только реализовывать функции, но и производить промывание некротических участков антибиотиками или анестетиками. Разновидностью способа является проведение трубок через поясничную область, с задней поверхности тела.
Возможные осложнения
Резкое ухудшение состояния пациента свидетельствует о развитии осложнений
Распространенным осложнением дренажей является попадание инфекции в поджелудочную. Несмотря на использование закрытых систем, подобное происходит достаточно часто.
Признаком инфицирования является усиленное выделение гноя, его зловонный запах. У пациента усиливаются проявления общетоксического (гипертермия, ломота в теле, потливость) и болевого синдрома. Лечение производят путем этиотропного воздействия на возбудителя (антибиотики) и промывания щелевидного пространства антисептическими растворами через дренажные магистрали.
Если применение а/б не приводит к улучшению через 2-3 дня, отделяемое отправляют в микробиологическую лабораторию для определения чувствительности микрофлоры к лекарствам.
Еще одним осложнением, часто встречающимся на практике, является самопроизвольное удаление или смещение трубки самим пациентом.
При этом повреждаются анатомические структуры, расположенные около дренажного канала. Возникают кровотечения, истечение биологических жидкостей в окружающие ткани.
Помощь осуществляется в соответствии со степенью повреждений. Разрывы ушивают, трубки возвращают на место, проводят гемокоагуляцию.
В качестве осложнения выступает и обтурация дренажа кровяным сгустком. Так происходит редко, так как шланги имеют несколько крупных отверстий. Если закупорка все же произошла, дренаж под давлением промывают физиологическим раствором. Если сделать этого не удается, трубка требует замены.
Удаление
Извлечение дренажа производится только тогда, когда будут соблюдены следующие условия:
- объем суточного отделяемого не превышает 5 мл;
- отделяемое имеет невысокое содержание амилазы;
- у больного отсутствуют заметные клинические признаки воспаления;
- лабораторные анализы свидетельствуют о стихании воспалительного процесса;
- отсутствуют данные рентгенографии, подтверждающие скопление жидкости в зоне расположения дренажей.
Дренаж на поджелудочной железе — обязательное условие реконвалесценции. С его помощью удается избежать скопления патологических жидкостей в зоне оперативного лечения.
Однако длительное сохранение контакта внутренней среды с окружающим воздухом может приводить к развитию инфекционных процессов.
Основа благополучного функционирования трубок — инфекционная защита и регулярное промывание антисептическими средствами.
Хирургия — самая консервативная из медицинских специальностей. Методики, подходы к оперативному лечению, сами правила проведения операций, выверены годами, и для того, чтобы какие-либо изменения стали новыми правилами, проходит много времени. Так обстоит дело и с послеоперационным дренированием.Во многих случаях установка дренажа неоправданна, и служит чаще в качестве страховки от нежелательных последствий самой операции.
А во многих случаях она не только бесполезна, но и вредна, и становится причиной таких осложнений, как повторное инфицирование, образование свищей после операции и пролежней.
Следует также учесть, что касается абдоминальной хирургии, в России пока отсутствуют стандарты дренирования.
Сейчас запад исповедует принцип «хирургия с быстрым выздоровлением», основанный на уменьшении излишнего вмешательства со снижением риска инфицирования и скорейшей выпиской больного. Следуя этому принципу, дренажи устанавливаются лишь в крайних случаях. У нас же в стране очень часты так называемые рутинные дренажи, устанавливая их придерживаются лишь консервативных правил.
Для чего вообще устанавливают дренажи?
В лечебных целях дренажи устанавливают для эвакуации гнойного содержимого, внутрибрюшной жидкости, крови, желчи, либо при невозможности удаления, для контроля за источником инфекции. В профилактических целях для предупреждения повторного инфицирования и других осложнений.
В каких же случаях дренаж необходим?
Во многих случаях при любой форме аппендицита и последующей аппендектомии установка дренажа не нужна. Даже при перфорированном аппендиците нет смысла. Ведь, как правило, дренаж устанавливают, если имеется невскрывшийся абсцесс.
Но при данной патологии он не может быть невскрывшимся. Ведь хирург устранил источник инфекции, убрал гной, разрушив стенку абсцесса, очистил брюшную полость.
А дальше все дело за перитонеальной защитой организма, которую некоторое время следует поддерживать антибиотиками.
При остром холецистите и холецистэктомии, казалось бы установка дренажа в области ложа желчного пузыря или под печенью оправдана. Необходимо удалить остатки желчи, которые иногда вытекает из неблагоприятно закрытой пузырной культи, либо желчные кислоты могут пропотевать.
Однако в большинстве случает, даже если это и происходит, то процесс этот протекает бессимптомно, и небольшое количество желчи хорошо всасывается брюшиной. Это во многом касается лапароскопической холецистэктомии. При открытой холецистэкомии, мнения хирургов расходятся.Некоторые также считают, что дренирование не оправданно. Другие считают, что хотя бы в течение трех дней дренаж должен стоять. В это время еще продолжается истечение желчи, и ее количество может быть не таким уж скудным.
К тому же его установка оправдана и с профилактической целью.
В любом случае имеет место не столько общая неоправданность установки дренажей, а неправильный выбор типа дренажа. Например, при исключении пролежней кишечника, следует использовать мягкие дренажи. Дренирование брюшной полости при заболеваниях различной природы имеет общие черты.
В чем с уверенностью можно сказать, то что необходимо стремиться к персонализированной медицине, которая подразумевает индивидуальный подход к каждому пациенту и случаю.
В следующем материале о послеоперационном дренаже будут более детально разобраны виды современных дренажных систем.
Добрый день. Мне делали операцию по резекции желудка, части тонкого кишечника (опухоль желудка). После операции 19. 12. 16 дренаж сняли 30. 12. 16. Самочувствие было хорошее. Затем с 08. 01. 17 поднялась температура до 39.5гр, ухудшилось самочествие и 13. 01. 17 сделали повторную операцию по удалению абсцесса вблизи поджелудочной железы. Дренаж стоит до сих пор 14. 02.
17 — один сняли отделяемое прекратилось, второй еще стоит. Появились боли в области дренажа и снова поднимается температура 37.5 -38.3. Сделали санирование полости, и после этого отделяемой жидкости стало больше. Сегодня например больше чем вчера — 25мл (перед ухудшением было 3 — 8 мл.
Вопрос — сколько может стоять дренаж по сроку и что делать если отток не прекращается (жидкость светлая)? Спасибо.
Николай, Ростов-на-Дону
ОТВЕТИЛ: 14.02.2017
Здравствуйте, Из представленной Вами информации понять где находиться источник невозможно. Предполагать можно несостоятельность анастомоза или панкреатический свищ. А не зная источника, невозможно говорить о сроках дренирования и дальнейшей тактике ведения. Для выявления источника проводится УЗИ и фистулография. Дальнейшая тактика после получения результатов.
Уточняющий вопрос
Похожие вопросы:
Источник: https://bazovo.ru/bolevye-sindromy/drenazh-posle-operacii-na-kishechnike/
Уход за больными после операции в Москве
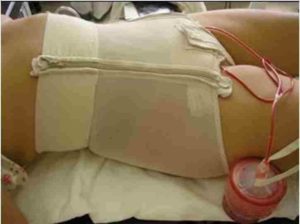
На длительность периода после операции влияет много факторов: характер операции, ее сложность, наличие осложнений, состояние пациента. Одним из таких факторов является грамотный, качественный уход за прооперированным человеком.
После серьезных операций пациента на период от двух до четырех суток помещают в реанимацию или послеоперационную палату. В этот период надо особенно внимательно следить за пациентом, так как именно от первых послеоперационных дней нередко зависит его дальнейшее состояние.
Основные задачи при уходе за больными после операции
В послеоперационный период основной задачей медицинского персонала является возобновление физиологических функций больного и обеспечение скорейшего заживления раны. Также огромное значение имеет предупреждение потенциально возможных осложнений.
Одной из актуальных задач является борьба с болью. Ведь в первое время после операции хирургический пациент испытывает боль, как в прооперированном органе, так и в послеоперационном шве. Поэтому сразу на область раны кладется пузырь со льдом.
Это приводит к тому, что мелкие кровеносные сосуды сдавливаются и сужаются. Таким образом, предупреждается скопление крови в тканях раневой поверхности. Через пять — шесть часов пузырь со льдом убирают.
Благодаря холоду происходит замедление обменных процессов, и мягкие ткани легче переносят недостаток кровообращения.В течение всего бессознательного периода уход за больными после операции осуществляется постоянно. Медсестра наблюдает за его общим состоянием, контролируя пульс, артериальное давление и дыхание.
После того, как больной очнулся от наркоза, медицинский персонал заставляет пациента слегка двигать руками и ногами, совершать глубокие вдохи. Его учат откашливаться, слегка согнув ноги, и положив руку на прооперированную область.
Больным разъясняют необходимость и важность глубокого дыхания.
Актуально будет узнать как осуществляется уход за больными в хирургической клинике
Несколько раз в сутки проверяется состояние послеоперационных швов, своевременно заменяются дренажи и тампоны.
Уход за больными после операции на почках и мочевыводящих путях
В первые сутки после хирургической операции больные требуют непрерывного наблюдения. Особенно тщательно сиделка следит за состоянием электролитного баланса и кислотно-щелочного равновесия, при нарушении которых немедленно применяются внепочечные методы очищения крови. Постоянный контроль осуществляется медсестрой и над дренажами в операционной ране.
После хирургической операции на мочевом пузыре особое внимание уделяется проходимости интубирующих мочеточники трубок, которые выводятся через анальное отверстие. По мере надобности трубки промывают. Для этого используется стерильный изотонический раствор натрия.
При проведении органосохраняющих операций на почке часто применяют дренирование лоханки или мочеточника на двух- четырехнедельный срок. В течение всего времени надо следить за тем, чтобы дренажная трубка функционировала бесперебойно. В случае появления сгустков трубку промывают. Иногда осуществляют капельное орошение дренажа. Для этого используется раствор фурацилина.
Если моча протекает мимо дренажной трубки, это чревато рядом осложнений, таких как флегмона, нагноение раны, мацерация кожи вокруг раны и других неприятных последствий.
Если уход за больными после операции осуществляется на дому, особо надо обрабатывать кожу вокруг дренажного отверстия.
Уролог, под наблюдением которого наблюдаются больные, должен в индивидуальном порядке определять, как часто необходимо промывать и менять дренажную трубку.
Уход за больным после операции на органах брюшной полости
При уходе за такими больными, необходимы знания особенностей послеоперационного периода и потенциально возможных осложнений. В первые послеоперационные часы больного укладывают горизонтально, без подушки. Это делается для предотвращения асфиксии в случае возможной посленаркозной рвоты, а также во избежание западения языка.
Когда больной просыпается, медсестра помогает придать телу функционально выгодное положение. Для этого голова поднимается, колени остаются слегка согнутыми, а мышцы брюшной стенки расслабляются. Такая поза обеспечивает покой операционной ране и создает наиболее благоприятные условия для кровообращения и дыхания. Через несколько часов больному можно согнуть ноги и лечь на бок.
После операции могут временно нарушиться двигательные функции желудочно-кишечного тракта, что влечет за собой тошноту, рвоту, икоту, вздутие кишечника, задержку газов, стула и мочеиспускания.
У больных необходимо несколько раз в сутки проверять состояние раны, внимательно осматривая повязку. Особое внимание требуют больные со свищами. Необходимо особенно тщательно ухаживать за кожей вокруг трубки и следить за ее фиксацией.Источник: https://alfameds.ru/uhod-za-bolnymi-posle-operacii.html
Дренаж после операции, техника дренирования и уход за трубкой

Дренаж после операции – мероприятие, которым заканчивается большинство хирургических операций. Хотя некоторые врачи считают, что дренирование замедляет выздоровление пациента и даже повышает риск осложнений. Кто прав, и в каких случаях без дренажа невозможно обойтись?
Что такое дренирование в медицине
Термин «дренаж» переводится как «осушение» и используется в самых разных сферах, подразумевая примерно одно и то же.
В медицине под дренированием понимается мероприятие по установке в послеоперационную рану полой трубки, другой конец которой выводится наружу.
Цель такой конструкции – обеспечить эвакуацию (выведение) патологического содержимого наружу для ускорения заживления внутренних ран и препятствия развития повторного абсцесса.
Также через трубку можно промывать полость раны антисептиками, что тоже немаловажно после сложных операций, связанных со вскрытием гнойников. Экссудат невозможно удалить полностью: какое-то его количество продолжает образовываться в течение нескольких часов после хирургического вмешательства. Послеоперационный дренаж позволяет вводить в полость обеззараживающие растворы.
Любопытно! Первые упоминания о хирургическом дренировании ран найдены в трактатах Гиппократа. А это 4 век до н.э.
Врачи, призывающие отказаться от дренажа, руководствуются тем, что открытое сообщение послеоперационной раны с внешней средой может легко привести к инфицированию.
Также длительно находящиеся в теле человека инородные тела в виде трубок способствуют образованию свищей – каналов, образованных тканями и соединяющих внутренние органы с поверхностной средой.
Но эти две проблемы можно предупредить, если соблюдать основные требования:
- выбор правильного вида дренажа;
- соблюдение техники его установки (хирургический дренаж должен выполнять свою функцию независимо от положения тела пациента);
- тщательная фиксация;
- грамотный уход за дренажами (поддержание чистоты, обработка антисептиком);
- своевременное удаление дренажа (сразу после того, как его функция выполнена).
Виды современных дренажей
Определяться с видом дренажа, который будет установлен конкретному пациенту, будет хирург. Его выбор зависит от нескольких факторов: операционное поле, характер вмешательства, количество и интенсивность патологических жидкостей после операции.
Пассивный
Такой вид дренирования предполагает закладку в полость раны тонких трубочек, заполненных стерильной марлей. Устанавливается пассивный дренаж так, чтобы отток содержимого шел изнутри наружу за счет силы тяжести. Произвести обработку полости раны антисептиком уже не получится. Пассивное дренирование используется для неглубоких простых ран.
Благодаря малой толщине трубок (а в некоторых случаях это всего лишь плоские гофрированные полоски), удаление пассивного дренажа не создает дополнительных рубцов. Ранка от него заживает быстро и без следов.
[flat_ab id=»9″]Активный
Подходит для глубоких и сложных ран. Подразумевает установку целой системы сообщающихся гибких трубок, подсоединенных к вакуумной системе. Это может быть пластмассовая «гармошка» или электроотсос. С их помощью и производится эвакуация не только гнойных масс, но и омертвевших клеток и частичек отделяющейся плоти.
Кстати! Снаружи трубка также присоединяется к емкости или мешку. Это позволяет оценивать количество и качество выделяемого патологического содержимого и определять, когда пора удалять дренаж (менее 30-40 мл в сутки).
К активному типу дренирования ран относят также промывочно-проточный хирургический дренаж. Это уже система из двух параллельных трубок, одна из которых выводит содержимое, а вторая служит для введения в полость раны антисептиков и физрастворов для промывания.
Закрытый и открытый
Это еще одна классификация послеоперационных дренажей. Закрытым называют такой тип дренирования, при котором наружный конец трубки перевязывается или пережимается. Это как раз и позволяет избежать инфицирования полости раны извне. Для эвакуации содержимого или введения лекарственных растворов используется шприц.
Открытый дренаж не пережимается снаружи. Конец трубки помещается в стерильный сосуд для сбора патологического содержимого. Если следить за состоянием воздуха в палате (регулярно проводить кварцевание и влажную уборку), а также вовремя менять емкость и следить за ее стерильностью, то проблем с инфицированием не будет.
После каких операций ставят дренаж
Дренирование необходимо на ферментообразующих органах (желудок, поджелудочная железа, кишечник и др.), потому что первые несколько часов или суток после хирургического вмешательства помимо естественного секрета в них будет образовываться еще и патологическое содержимое.
Также дренаж в хирургии обязательно устанавливается при вскрытии гнойников на любой части тела, даже если это поверхностная операция под местной анестезией. В этом случае подойдет пассивное дренирование под повязку, которое удаляется спустя сутки.
Иногда дренируют раны, образующиеся в результате проведения пластических операций. Дренажная система в таких случаях позволяет следить за отсутствием развития внутреннего кровотечения. Многие врачи дренируют молочные железы после операции по увеличению груди, потому что установленные импланты быстрее и лучше приживаются в сухой полости.
Уход за дренажными трубками, алгоритм
Так как дренаж устанавливается пациенту, который только что перенес операцию, вся ответственность по уходу за системой ложится на плечи медицинского персонала. От больного требуется лишь следить за положением тела, чтобы трубки не перегибались и не пережимались.
Важно! Ни дренажную трубку, ни рану нельзя трогать руками! Это может спровоцировать занесение инфекции, вызвать кровотечение или нарушить правильность установки. Если нужно поправить дренаж, следует позвать медсестру.
Смена сосуда или мешочка, в который собирается содержимое, осуществляется по мере ее наполнения. Перед тем как опорожнить и осушить емкость, медсестра показывает его врачу для оценки качества работы дренажной системы и необходимости ее продления. Пока происходит смена емкости, нижний конец трубки пережимается, чтобы в полость раны не попала инфекция.
Убирать зажим можно только после того, как установлен пустой стерильный сосуд.
Удаление дренажной системы осуществляется в условиях операционной или перевязочной. Если это пассивный дренаж, ограничиваются обработкой ранки брюшной полости антисептиком и наложением повязки.
Активные дренажи требуют ушивания отверстий, в которые были продеты трубки, и наложения швов.
Если пренебречь дренированием раны из-за опасения риска развития осложнений в виде свищей и инфицирования, можно получить еще более тяжелые последствия.
Нагноение и постоянное увеличение количества экссудата может привести к тому, что гной изольется в свободные полости и приведет к воспалению близлежащих органов.
А это острая интоксикация с лихорадкой, которая может привести к гибели ослабленного недавней операцией человека.
Источник: http://MedOperacii.ru/raznoe/drenazh-posle-operacii/.html
Дренирование брюшной полости – особенности проведения
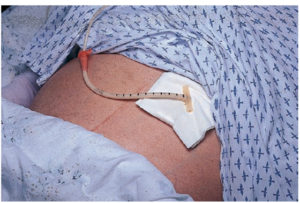
Клиническая практика свидетельствует о том, что в некоторых случаях после хирургического вмешательства приходится выполнять дренирование брюшной полости.
Этот метод используется для вывода наружу жидкого содержимого, которое накапливается в полых органах, ранах и гнойниках.
Процедура обеспечивает создание благоприятных условий для восстановления организма после операции.
Назначение процедуры
Хирургические методы лечения органов брюшной полости всегда сопровождаются риском серьезных осложнений.
Чтобы избежать негативных последствий, необходимо тщательно готовиться к проведению операции. Не менее важным является и послеоперационный уход за больным.
По завершении операции выполняется санация полости и дренирование для оттока внутрибрюшной жидкости или гноя.
Дренаж является эффективным средством реабилитации больного после оперативного лечения гнойного или калового перитонита, а также других заболеваний.В некоторых случаях этот метод используют в профилактических целях, чтобы избежать рецидива патологии.
Накопление в брюшной полости биологических жидкостей, которые носят названия выпот или экссудат, считается признаком того, что в организме протекает воспалительный процесс.
Собственно, в результате воспаления брюшины и выделяется выпот. В составе этих жидкостей присутствуют отмершие клетки, минеральные вещества и болезнетворные микробы.
Если не принять мер по их удалению, то воспаление будет развиваться.
На сегодняшний день дренирование считается наиболее эффективным методом, с помощью которого создаются благоприятные условия для заживления и восстановления организма после операции.
Методы дренирования
Санация брюшной полости проводится после любого оперативного вмешательства. Наиболее эффективным способом для этого считается дренирование.
На сегодняшний день в распоряжении лечащего врача имеются следующие виды дренажа:
- физиологический;
- хирургический.
READ Причины возникновения грыжи брюшной полости и способы ее лечения
При физиологическом дренировании брюшной полости используются слабительные препараты.
Назначенные лекарства усиливают перистальтику кишечника, тем самым способствуют выведению жидкости из организма.
Чтобы процедура принесла ожидаемый результат, больной должен находиться в лежачем положении.
Нижнюю часть туловища надо приподнять, чтобы равномерно перераспределить жидкость по площади брюшины.
Специалистам давно известно, что скопление жидкости происходит в определенных пространствах брюшной полости.
Если своевременно не удалить эту субстанцию, то она послужит основой для развития воспаления. В таких случаях используется хирургическое дренирование.
Метод предполагает применение специальных трубок, которые внедряются в полость и обеспечивают отток жидкости наружу.
При этом необходимо обеспечить такое расположение больного, чтобы жидкость не застаивалась в пазухах и карманах, а вытекала из брюшной полости.Чаще всего это полусидячее положение, при котором создается избыточное внутреннее давление.
Клиническая практика доказывает, что дренирование необходимо проводить не только после полостных операций, но и после проведения лапароскопии.
В каждом конкретном случае успешное проведение процедуры определяется следующими условиями:
- метода дренирования;
- ориентации дренажной трубки;
- качеством антибактериальных препаратов.
Каждый из перечисленных факторов оказывает определенное влияние на обеспечение своевременного и полного оттока экссудата.
В экстренных ситуациях допускается временное применение подручных средств, но это не должно восприниматься как правило.
Требования к дренажу
В настоящее время технические средства для дренирования брюшной полости представлены широкой линейкой изделий.
Перечень включает в себя следующие элементы:
- трубки из резины, пластика и стекла;
- выпускники перчаточные из резины;
- катетеры и мягкие зонды;
- тампоны из марли и ваты.
READ Как и для чего проводится УЗИ органов брюшной полости?
Важным условием проведения процедуры является обеспечение стерильности инструмента. Санация брюшной полости обеспечивает устранение инфекционных очагов.
Если при установке трубок стерильность будет нарушена, то вероятность рецидива патологии резко увеличивается. Наиболее уязвимым в этом отношении местом считается точка контакта трубки и кожи.
Согласно действующим методикам, при лапароскопии брюшной полости рекомендуется проводить дренирование.
После операции по устранению определенной патологии очень важно обеспечить отток гнойных остатков.
Практика показывает, что резиновые трубки очень быстро забиваются гноем и не выполняют своих функций.
В таких ситуациях рекомендуется использовать трубки из силикона. Период пребывания в ране у них гораздо больше, чем у резиновых.
Диаметр трубки выбирается в пределах от 5 до 8 мм в зависимости от места установки.Сегодня появились новые приспособления для дренирования, которые постепенно замещают привычные трубки.
Установка дренажа
Чтобы дренирование брюшной полости принесло ожидаемые результаты, очень важно определить участок для установки дренажа.
Место накопления жидкости зависит от вида патологии и анатомических особенностей больного. С учетом этих обстоятельств подходящую зону для дренажа определяет лечащий врач.
За многие годы сложилась практика устанавливать трубки перед нижней стенкой диафрагмы или у передней стенки желудка.
После того как место установки определено, выполняется простая, но ответственная процедура. Место введения трубки тщательно дезинфицируется антисептическим раствором.
После антисептической обработки делается небольшой разрез стенки брюшной полости, в этот разрез вставляется зажим, а уже через зажим в полость вводится дренажная трубка.
Очень важно надежно зафиксировать зажим, чтобы он не выпал при движении больного.
READ Симптомы и стадии рака брюшной полости
Подобным образом устанавливается дренаж при лапароскопии. После этого необходимо обеспечить эффективное дренирование.
Больному рекомендуется занять определенное положение, которое обеспечивает максимальный отток гноя или жидкости.
Когда трубка выполнила свои функции, ее аккуратно удаляют. Предварительно ее нужно пережать, чтобы не допустить попадания инфекции внутрь брюшной полости.
Показания к дренированию
Процедура дренирования брюшной полости не является лечебной процедурой. Она выполняется, чтобы обеспечить выздоровление и реабилитацию больного после хирургического лечения.
Инфекционные заболевания внутренних органов не всегда поддаются терапевтическим методам лечения.
Чтобы избежать тяжелых осложнений или летального исхода, проводятся хирургические операции.
Особенность хирургического метода лечения заключается в том, что устраняется основная патология.В то время как восстановление и реабилитация организма требуют длительного отрезка времени, причем не только времени, но и определенных действий.
В первую очередь необходимо удалить из брюшной полости биологическую жидкость, остатки которой находятся в разных местах.
Удаление выполняется с помощью дренирования после операций по разному поводу. Это могут быть острый аппендицит, хронический панкреатит или холецистит.
Язва желудка эффективнее всего лечится хирургическим методом, кишечная непроходимость тоже. В каждом случае оперативного вмешательства необходимо проводить дренирование на завершающем этапе.
Установленный дренаж существенно ограничивает свободу передвижения больного. С этим ограничением приходится мириться и терпеть, чтобы выздоровление наступило в соответствие с прогнозом.
Брюшная полость считается наиболее уязвимым органом в человеческом организме для микробов и вирусов.
Выполняя дренирование, об этом необходимо помнить и выполнять все требования по стерильности.
Источник: https://protrakt.ru/bryushnaya-polost/drenirovanie.html

