Пузырный занос хорионэпителиома. Дифференциальная диагностика пузырного заноса и хорионэпителиомы. Злокачественная гестационная трофобластическая болезнь
Содержание
Хорионэпителиома
Хорионэпителиома встречается относительно редко, составляя 2% всех злокачественных новообразований женских половых органов. Наблюдается у женщин в молодом детородном возрасте. Средний возраст больных хорионэпителиомой составляет 32.6 года. Хорионэпителиома развивается из элементов ворсистой оболочки плода — хориона.
Отмечают непосредственную связь возникновения хорионэпителиомы с беременностью. Опухоль развивается либо после патологической беременности, осложненной пузырным заносом, либо после самопроизвольного или искусственного аборта (почти одинаково часто, в среднем 40%). После родов частота возникновения хорионэпителиомы составляет 20%.
Наблюдаются случаи развития хоринэпителиомы по истечении длительного срока после беременности и у женщин в менопаузе.
Патологическая анатомия хорионэпителиомы
Первичный очаг опухоли чаще всего располагается в стенке матки, но может находиться и в трубе, яичнике, влагалище Опухоль имеет темно-багровую окраску, мягкую консистенцию и легко кровоточит.
При гистологическом исследовании хорионэпителиома состоит из округлых или полигональных клеток со светлой цитоплазмой (клетки Лангганса) и синцитиальных элементов с крупными гиперхромными ядрами.
Опухоль не имеет стромы и сосудов, метастазы возникают рано гематогенным путем.
Симптомы хорионэпителиомы
Основным симптомом при хорионэпителиоме матки является маточное кровотечение различной длительности и интенсивности. Чаще всего наблюдаются темные кровянистые выделения, периодически приобретающие характер обильных кровотечений. Повторные кровотечения приводят к анемии и похуданию больной.
Если опухоль располагается в толще мышечной стенки и не прорастает в полость матки, то маточного кровотечения может не быть. Заболевание в этих случаях проявляется в ухудшении общего состояния: нарастании общей слабости, появлении озноба и повышении температуры.
Другим симптомом, который наблюдается у больных с хорионэпителиомой матки, являются боли внизу живота, иногда схваткообразного характера. Боли могут быть первым сигналом угрожающего разрыва опухоли.
При гинекологическом исследовании больной, как правило, отмечается цианоз слизистой оболочки шейки матки. Пораженная хорионэпителиомой матка неравномерно увеличена, с выступающими мягковатыми узлами. Часто развитию хорионэпителиомы матки сопутствуют тонкостенные лютеиновые кисты яичников.Наиболее часто метастазы хорионэпителиомы матки локализуются в легких, влагалищной стенке, параметрии. Метастазы хорионэпителиомы в легкие обычно множественные, двусторонние и часто обнаруживаются при рентгенологическом исследовании еще до клинического их проявления. По мере роста метастатических образований в легких появляются кашель с кровохарканьем и одышка.
Метастазы хорионэпителиомы во влагалище имеют вид багрово-синюшных мягковатых узлов различной величины и располагаются преимущественно у входа во влагалище, вдоль передней влагалищной стенки и боковых стенок.
Метастазы хорионэпителиомы в головной мозг вначале проявляются головными болями и синдромом повышения внутричерепного давления с развитием очаговых органических симптомов.
Диагностика хорионэпителиомы
Появление у женщины вскоре после аборта, родов и особенно после беременности, осложненной пузырным заносом, повторных кровотечений при одновременном увеличении размеров матки, подозрительно на развитие хорионэпителиомы.
Один из ценных методов диагностики хорионэпителиомы — реакции, основанные на избыточном количестве хорионического гонадотропина в моче больных. При хорионэпителиоме реакция на хорионический гонадотропин бывает положительной как с цельной мочой, гак и в разведении.
Существуют биологические методы определения хорионического гонадотропина (реакция Ашгейма — Цондека, Галли — Майнини, Фридмана) и метод иммунологического определения, позволяющий в короткий срок определить количество хорионического гонадотропина.
Диагноз чаще всего устанавливается после гистологического исследования соскоба полости матки.
Особенно трудна для распознавания хорионэпителиома, расположенная в толще мышечной стенки матки без поражения ее слизистой оболочки: в этих случаях наличие хорионэпителиомы можно заподозрить на основании анамнеза и положительной гормональной реакции Большую ценность в таких, случаях имеет метод тазовой ангиографии, позволяющий судить о величине опухоли матки и ее расположении.
Дифференциальная диагностика хорионэпителиомы
Хорионэпителиому следует дифференцировать от пузырного заноса, который часто предшествует ее развитию Основное значение при этом имеют данные гистологического исследования соскоба с учетом клинических проявлений хорион эпителиомы. Пузырный занос развивается из ворсин плаценты, имеет вид полипоидной кистозной массы.
Микроскопически видны множественные раздутые ворсинки с отечной стромой, покрытые хориальным эпителием и синцитием.
Чаще всего повторные кровотечения при хорионэпителиоме, развившейся вскоре после аборта, ошибочно расцениваются как проявление плацентарного полипа, что влечет за собой неправильные лечебные мероприятия (повторные выскабливания полости матки без гистологического исследования соскоба).Помимо обязательного гистологического исследования соскоба полости матки при каждом диагностическом выскабливании, в особо, подозрительных случаях следует производить определение хорионического гонадотропина, содержание которого при плацентарном полипе в отличие от хорионэпителиомы не бывает повышенным.
Лечение хорионэпителиомы
Основным методом лечения хорионэпителиомы матки является химиотерапия. С применения лекарственных противоопухолевых препаратов следует начинать лечение всех больных хорионэпителиомой матки с метастазами, а также больных с поражением матки без клинически определяемых метастазов при планируемом сохранении матки.
https://www.youtube.com/watch?v=muMtmameKOE
Показания к экстирпации матки (иногда с сохранением яичников) следующие.
1. Большие размеры матки, соответствующие 12-недельной беременности или превышающие их.
2. Угрожающие жизни маточные кровотечения.
3. Угроза разрыва субсерозного узла опухоли матки и внутрибрюшинное кровотечение.
4. Осложнения со стороны сопутствующих кист яичников (перекрут ножки кисты, разрыв кисты, кровоизлияние в полость кисты).
5. Зрелый возраст больной (старше 45 лет) и наличие в семье детей.
Экстирпация матки с придатками сопровождается перевязкой внутренних подвздошных артерий, в особенности при одновременном наличии метастазов в стенке влагалища или при расположении узлов опухоли в шейке матки. При ограниченной опухоли у молодой женщины допустимо сохранение во время операции одного или обоих яичников. Оперативному удалению подлежат изолированные метастатические узлы опухоли в стенке влагалища.
Химиотерапия при хорионэпителиоме матки с метастазами (в легкие, стенку влагалища) или при ограниченном поражении матки может осуществляться следующими противоопухолевыми препаратами.
Лечение метатрексатом проводят интенсивным методом по 20 мг внутривенно, внутримышечно или внутрь в течение 4—5 дней, курсовая доза 80—100 мг, повторные курсы через 7—10 дней, а также прерывистым методом по 30—40 мг внутримышечно один раз в 5 дней. Общая доза определяется полученным эффектом и появлением токсических реакций.
6-меркаптопурин применяют внутрь ежедневно в дозе 6 мг на 1 кг веса больной, т е 300—400 мг. в 2—3 приема, в течение 10 дней, на курс 3—4 г. После перерыва на 10 дней курс лечения может быть повторен: всего проводится 3—4 курса.
Отечественный противоопухолевый антибиотик хризомаллин применяют внутривенно по 500—1000 мкг через день до дозы 10 000 мкг. Противоопухолевый антибиотик рубомицин назначают также внутривенно из расчета 1 мг/кг, от 50 до 70 мг ежедневно в течение 5 дней. Повторный цикл через 7—10 дней.
Оливомицин вводят внутривенно по 10 мг через день до дозы 80—100 мг. Токсические реакции при каждом из перечисленных противоопухолевых препаратов и антибиотиков и методы борьбы с ними.
Контроль за проводимой химиотерапией у больных с сохраненной маткой осуществляется клиническими наблюдениями, повторным определением содержания хорионического гонадотропина и данными тазовой ангиографии.С развитием химиотерапии лучевое лечение потеряло в основном свое значение В некоторых случаях метастазы хорионэпителиомы во влагалище или параметрий подвергаются лучевой терапии в виде дистанционного облучения, контактного облучения радиоактивными препаратами, внутритканевого введения радиоактивного золота или облучения на близкофокусном рентгенотерапевтическом аппарате. Примерная очаговая доза составляет 6000—7000 рад. Выбор источника излучения определяется размером и формой метастатической опухоли
Прогноз при хорионэпителиоме
зависит от распространенности опухолевого процесса до начала лечения. Положительный результат лечения, начатого при отсутствии клинически определяемых метастазов, приближается к 100%. Пятилетнее выживание больных с метастазами составляет 50%.
В течение первого года после лечения больные, в особенности при сохраненной матке, нуждаются в ежемесячном наблюдении с определением содержания хорионического гонадотропина в моче. В дальнейшем медицинский осмотр следует проводить один раз в квартал.
Общий срок наблюдения такой же, как и у других больных со злокачественными опухолями.
Сохранять беременность разрешается женщинам с признаками клинического выздоровления, желательно по истечении года после химиотерапии.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Источник: http://surgeryzone.net/onkologia/xorionepitelioma.html
Хорионэпителиома матки: пузырный занос, симптомы, причины и лечение
Одним из заболеваний женской репродуктивной системы является хорионэпителиома матки.
В некоторых источниках его называют пузырный занос, согласно другим – пузырный занос является недугом, который предшествует формированию хориенэпителиомы.
Микропрепарат одного и микропрепарат другого также схожи между собой. В целом эти болезни имеют много общих черт, поэтому их можно рассматривать как одно заболевание.
Специфика патологии
Данная патология является достаточно редкой и диагностируется лишь в 2% случаев из всех сходных с ней недугов.
Особенность ее заключается в том, что формируется занос у женщин детородного возраста. Это создает угрозу репродуктивной функции женщины.
Но утрата способности к зачатию и вынашиванию – не самое опасное при наличии хорионэпителиомы. Эта болезнь является онкологической и несет прямую опасность жизни пациентки. Иными словами, это рак.
к оглавлению ↑
Особенности микропрепарата
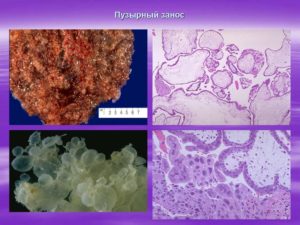
Микропрепарат представляет собой образец жидкости или ткани образования для изучения его внешнего вида и клеточной структуры под микроскопом. Нужен он для проведения исследований. Изучая микропрепарат хорионэпителиомы, можно выявить его реакции на разнообразные способы лечения, а также условия внешней среды.
Микропрепарат пузырного заноса представляет собой скопление пузырьков. Эти пузырьки наполнены бесцветной жидкостью. Размеры их могут существенно различаться.
Существует несколько форм пузырного заноса, микропрепарат каждой из которых имеет свои определенные особенности. Выделяют такие типы пузырного заноса:
- простой;
- профилирующий;
- деструирующий.
Хорионэпителиома является дальнейшей ступенью развития заноса, и ее микропрепарат тоже отличается. Выглядит он как узел бурого или красноватого цвета. При увеличении микропрепарат позволяет увидеть на нем светлые клетки с округлыми ядрами.
к оглавлению ↑
Причины хорионэпителиомы
Формируется пузырный занос при перерождении клеток эпителия хориона в раковые. Нередко это происходит при беременности или после родов.
Возникает такая опухоль в:
- матке;
- шейке;
- маточных трубах;
- яичниках.
В области плацентарной площадки формируется узел, который со временем прорастает в мышечные ткани матки. Почему так происходит, точно не установлено.
Врачи предполагают, что основными факторами, вызывающими данную патологию, является наследственность и особенности гормонального фона, а также перенесенные инфекционные заболевания. Однако даже при наличии этих факторов болезнь возникает не всегда.
Анализ случаев выявления хориенэпителиомы позволяет назвать следующие ее причины:
- неблагополучное течение беременности;
- аборт;
- недолеченные инфекционные заболевания половых путей;
- деструирующий пузырный занос;
- генетическая предрасположенность.
Наличие подобных особенностей не означает, что болезнь обязательно сформируется, равно как их отсутствие не гарантирует безопасность. Поэтому женщинам нужно внимательно относиться к своему здоровью и соблюдать меры профилактики.
к оглавлению ↑
Симптоматика
Микропрепарат ткани новообразования позволяет со стопроцентной вероятностью поставить диагноз «хориенэпителиома». Однако женщина также может обнаружить данную болезнь самостоятельно, и в этом поможет знание ее симптомов. Поэтому следует быть внимательными к любым изменениям, происходящим в организме, особенно в период после родов. Именно в это время может сформироваться пузырный занос.
Основные симптомы заболевания:
- Маточные кровотечения. Зачастую возникают в период после родов. Их длительность и интенсивность может быть различной, иногда кровопотеря бывает настолько значительной, что создается угроза жизни больной. Цвет выделений при таких кровотечениях темный.
- Слабость и ухудшение самочувствия в целом. Такое происходит при развитии опухоли в стенке матки. В полость органа новообразование не прорастает. В этом случае кровотечения возникают редко, зато ощущение слабости и пониженная работоспособность присутствуют почти всегда.
- Повышение температуры без особенных причин.
- Ухудшение аппетита.
- Анемия.
- Увеличение матки в размерах, чаще всего неравномерное.
- Боли в низу живота. Они отличаются высокой интенсивностью, и с ними невозможно справиться с помощью обычных болеутоляющих средств.
- Тошнота, частые приступы рвоты, повышенное слюноотделение. Эти симптомы сопровождают сильное истощение пациентки, которое наблюдается при хорионэпителиоме.
- Цианоз маточной шейки.
- Развитие кист в яичниках.
После того, как развитие опухоли достигает определенного развития, и от нее начинают отходить метастазы, к этим признакам, которыми характеризуется пузырный занос, присоединяются симптомы, характерные при онкологических заболеваниях других органов.
к оглавлению ↑
Диагностические процедуры и варианты лечения
В ходе диагностики удается установить, какое именно заболевание свойственно пациентке: пузырный занос или хорионэпителиома. Занос обычно предшествует хорионэпителиоме, но не является настолько опасным. Для установления точного диагноза необходимы следующие исследования:
- гинекологический осмотр;
- компьютерная томография;
- МРТ;
- УЗИ органов брюшной полости;
- рентгенография;
- люмбальная пункция;
- развернутый анализ крови;
- биохимия;
- тест на онкомаркеры.
С помощью этих процедур можно не только установить точный диагноз, но и выявить основные свойства болезни, которые позволят предугадать дальнейшее развитие патологии.
Данные исследования предоставляют информацию об очагах поражения, клеточной структуре опухоли, особенностях и направлениях распространения опухолевых клеток.
Все это позволяет выбрать эффективные способы лечения, опираясь на прогноз развития патологии. Лечение хорионэпителиомы очень важно, поскольку из-за нее существует серьезная угроза жизни женщины. Так как эта болезнь является достаточно редкой, у пациенток обычно нет никакой информации об их диагнозе.
Однако редкость патологии не означает того, что с ней невозможно бороться. Методы лечения, которые используются в современной медицине, отличаются высоким уровнем эффективности. Основные из них:- Консервативный метод. Суть метода заключается в использовании полихимиотерапии. Пациентке назначают препараты с содержанием веществ, которые оказывают губительное воздействие на патологические клетки (Метатрексат). Под их влиянием нарушается клеточная структура, и наступает гибель.
Хирургическое вмешательство. Данный вариант подразумевает удаление пораженного органа. Выбирают подобную меру воздействия при больших размерах опухоли и активном ее разрастании. Частые и сильные маточные кровотечения и риск разрыва матки из-за новообразования тоже требуют хирургического вмешательства.
В зависимости от размеров опухоли выбирают определенный тип операции. Есть возможность иссечения очага опухоли либо ее удаление вместе с маткой. В некоторых случаях производится удаление не только матки, но и придатков, а в некоторых случаях – лимфоузлов.
- Комбинированное лечение. Этот способ означает использование двух предыдущих методов в сочетании. Такой вариант отличается наибольшей эффективностью, причем не только для борьбы с недугом, но и для профилактики его рецидивов.
Кроме основного лечения необходим еще курс реабилитации, который позволит организму восстановиться.
Профилактика в отношении данной болезни, по мнению некоторых, является неэффективной. Достаточно сложно предугадать, у кого может сформироваться хорионэпителиома.
Поэтому мер, которые направлены на предупреждение именно этой проблемы, не существует.
Но в профилактических целях можно использовать общие рекомендации, которые касаются обязательных плановых осмотров, лечения инфекций и здорового образа жизни.
Дайте нам об этом знать — поставьте оценку
Загрузка…
Источник: https://ginekologii.ru/ginekologiya/onkologiya/simptomy-xorionepiteliomy-matki.html
Трофобластическая болезнь
Трофобластическая болезнь — это группа доброкачественных и злокачественных новообразований происходящих из элементов плаценты. Трофобластическая болезнь встречается относительно редко. Так, на 1000 родов отмечается 1 наблюдение пузырного заноса, на 100.000 родов или абортов приходится 2 случая хориокарциномы.
Согласно Международной классификацией онкологических болезней (1995) к трофобластической болезни относятся: пузырный занос (полный или частичный), инвазивный пузырный занос, хориокарцинома или хорионэпителиома, хориокарцинома в сочетании с тератомой или эмбриональным раком, злокачественная тератома трофобластическая и трофобластическая опухоль плацентарной площадки.
Среди причин возникновения трофобластической болезни рассматривают вирусную теорию, иммунологическую теорию, ферментативную теорию, дефицит белка.
Факторами риска возникновения трофобластической болезни являются: возраст пациенток старше 40 лет (риск заболевания в 5 раз выше, чем для женщин в возрасте от 21 до 35 лет); наличие в анамнезе ранних самопроизвольных абортов; вероятность заболевания выше у повторнобеременных; заболевание чаще встречается в странах Востока по сравнению с западными странами.
Пузырный занос
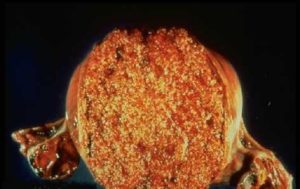
Пузырный занос представляет собой, патологически измененный ворсинчатый хорион в виде множества пузырьков различной величины, наполненных прозрачной жидкостью, которые полностью (полный занос) или частично (частичный занос) замещают ткань плаценты.
Эти пузырьки представляют собой увеличенные в объеме вследствие резко выраженного отека ворсины хориона с образованием в центральных отделах некоторых таких ворсин полостей, содержащих слизеподобную жидкость.
Элементы пузырного заноса могут свободно находиться в полости матки и быть связанными с ее стенкой.
Полный пузырный занос наблюдается в I триместре беременности , причем зародыши в таких случаях погибают. При частичном пузырном заносе беременность может прогрессировать вплоть до родов жизнеспособным плодом, однако, чаще гибель плода наступает на 14-16 неделе или же происходят преждевременные роды с гибелью плода в анте- или интранатальном периоде.Фрагменты пузырчатых ворсин самостоятельно или при удалении заноса из полости матки могут попадать в венозное русло и достигать легочных сосудов, вызывая острую легочную гипертензию, отек легких и даже смерть беременной женщины. Наиболее тяжелым исходом является развитие в 3,8-5% случаев из остатков пузырного заноса хориокарциномы.
Редким вариантом пузырного заноса (частота 5-6%) является инвазивный пузырный занос.
Выделяют несколько факторов риска, служащих фоном для перехода пузырного заноса в хориокарциному: возраст старше 40 лет; несоответствие размеров матки (увеличение) сроку беременности; наличие лютеиновых кист яичников; стойкое повышение уровня хорионического гонадотропина, не снижающееся после удаления пузырного заноса.
Риск злокачественного перерождения пузырного заноса возрастает у тех больных, у которых отмечены три и более из указанных признаков. У таких больных, а также при рецидивирующем пузырном заносе прогрессирование заболевания наблюдается в половине случаев, а при наличии менее трех признаков — у трети.
Хорионкарцинома или хорионэпителиома
Хорионкарцинома (синоним — хорионэпителиома) — злокачественная форма трофобластической болезни, возникающая из хориального эпителия после пузырного заноса (до 40% случаев), после нормального аборта (25%) или после родов (22,5%). Описаны единичные случаи одновременного развития хорионкарциномы и пузырного заноса.
Встречается редко и не всегда связана с предшествующей беременностью, прерванной в различные сроки, или пузырным заносом. Хорионкарцинома, возникшая вне связи с беременностью, относится к тератогенным опухолям. Часто имеется не один опухолевый узел, а два и больше. Размеры опухолевых узлов различны — от несколько миллиметров до головы взрослого человека.
Чаще всего хорионкарцинома располагается в теле матки (в области имплантации плодного яйца). Может также располагаться около маточных отверстий труб. Хорионкарцинома яичников и маточных труб встречается редко — 1-4%. Возможно развитие хорионкарциономы из эктопической беременности (2,5%).
Прорастая тело матки, опухолевые массы могут проникать в малый таз не вызывая клинических проявлений сдавления окружающих тканей, сосудов и нервных стволов, но обуславливая слабо выраженный боли.Редко встречается хорионкарцинома во время беременности. Чаще она проявляется при 4 -6 месячной беременности, реже — при доношенной. Хорионкарцинома при беременности обычно приводит к метастатическому поражению различных органов.
При возникновении хорионэпителиомы во время беременности распознать новообразование даже в тех ситуациях, когда процесс принял распространенную форму, трудно. Заболевание может долго вообще не давать никаких симптомов и имеет плохой прогноз. Интервал между окончанием беременности и первым проявлением данной формы трофобластической болезни колеблется в довольно широких пределах.
Длительность латентного периода как правило, составляет 6-12 месяцев, чаще — 3 месяца. Имеются случаи очень длительного латентного периода -10 — 20 лет.
Следует отметить, что нет ни одного симптома, который был бы специфичен только для хорионкарциномы. Более или менее четкая клиническая симптоматика наблюдается только в том случае, если первичный узел хорионкарциномы располагается в матке и сообщается с ее полостью.
Преобладающим симптомом у больных с трофобластической болезнью являются кровотечения из половых путей различного характера. Во многих случаях данный симптом оказывается одновременно и первым проявлением заболевания. Кровотечения могут и не прекращаться после первого выскабливания и требуют повторной манипуляции.
Повторность кровотечений, также как и необходимость выполнения неоднократных выскабливаний, является характерным для больных с трофобластической болезнью. Время появления кровотечения по отношению к исходу предшествующей беременности или к менструации отличается также разнообразием.
Разный характер кровотечений и время их наступления объясняется различным расположением опухолевых узлов (хорионкарциномы) в полости матки.Наряду с кровянистыми выделениями или в промежутках между ними, у многих больных можно также наблюдать и другие различные по характеру выделения: серозные, гнойные, иногда с неприятным запахом, что бывает связано с некротизированием, распадом и инфицированием опухолевых узлов. Длительные, повторные кровотечения, нередко сопровождающиеся значительной кровопотерей, а также интоксикацией организма продуктами распада опухолевых масс, часто приводят к анемизации больной, иногда со значительным снижением гемоглобина.
Признаки трофобластической болезни
Одним из признаков трофобластической болезни является несоответствие размеров матки предполагаемому сроку беременности. Чаще размеры матки больше предполагаемого срока беременности, в 20% — соответствуют сроку беременности, в 16% — меньше срока.
Важный признак трофобластической болезни — образование лютеиновых кист яичников (50% наблюдений). У большинства больных лютеиновых кисты двусторонние, достигают больших размеров, заполняют весь малый таз. При пузырном заносе лютеиновые кисты могут появляться в течение первых двух недель.
Их наличие является неблагоприятным прогностическим признаком. Регресс лютеиновых кист возможен в течение 3 месяцев после удаления пузырного заноса.
Боли ощущающиеся пациенткой внизу живота и пояснице, объясняются наличием опухолевых масс в полости матки, особенно при прорастании последними стенок матки до серозного покрова.
В отдельных случаях боли возникают из-за расположения метастатических опухолевых масс в параметрии и сдавлении ими нервных стволов.
Наличие острых приступообразных болей в животе может объясняться перфорацией матки или, у отдельных больных, перекрутом или перфорацией лютеиновых кист.
Боли могут быть также обусловлены локализацией метастазов хорионкарциномы в различных органах брюшной полости: боли в области грудной клетки являются следствием пульмональных метастазов, головные боли — метастазов в головной мозг и т.д.
Возможно наличие клинических симптомов, связанных с процессом метастазирования: симптомокомплекс кишечной непроходимости, кишечное кровотечение, кашель с кровянистой мокротой, парезы, кахексия и т.д.Течение трофобластической болезни характеризуется ранним и интенсивным метастазированием, особенно при хорионкарциноме. В ряде случаев заболевание впервые диагностируется на основании выявления метастазов.
Местами, наиболее часто поражаемыми метастазами трофобластических опухолей, в основном хорионкарциномы, являются легкие, влагалище и головной мозг. Реже поражаются печень, почки, селезенка, тонкая кишка.
Диагностика трофобластической болезни
В диагностике заболевания важное значение придается правильному сбору анамнеза, учету жалоб пациентки и гинекологическому осмотру. Однако на основании этих данных можно только заподозрить трофобластическую болезнь.
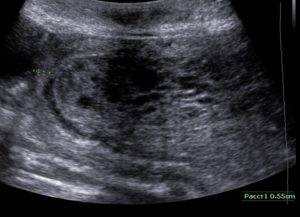
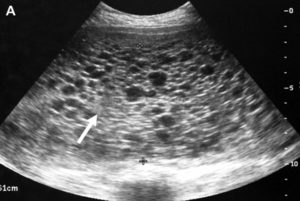
Нельзя с точностью определить характер трофобластической опухоли даже при обнаружении метастазов во влагалище или на шейке матки. Для уточнения диагноза используют ультразвуковое исследование. У некоторых женщин при наличии частичного пузырного заноса удается выявить изображение плода.
Ультразвуковая диагностика частичного пузырного заноса трудна, особенно при небольшом объеме дегенеративных изменений хориона. При тщательном исследовании возможна визуализация лютеиновых кист, обычно двусторонних, много- или однокамерных, расположенных сбоку от матки.
Характерные ультразвуковые критерии пузырного заноса чаще обнаруживаются после 12 недель беременности. В более ранние сроки эхографические признаки заболевания недостаточно информативны.
Для более достоверной диагностики целесообразно использовать цветовое доплеровское картирование, которое позволяет выявлять опухолевые узлы даже тогда, когда при обычном УЗИ не удается четко визуализировать контуры патологического очага в структуре миометрия.
Цветовое доплеровское картирование дает возможность оценить состояние сосудистого русла при трофобластических опухолях матки, а также эффективность проводимой терапии. Четкая визуализация опухолевого очага в толще миометрия позволяет значительно уменьшить количество неоправданных повторных диагностических выскабливаний матки.
Для диагностики заболевания из инструментальных методов исследования также используются: рентгенологическое исследование , гистероскопия , тазовая ангиография (показана больным с подозрением на хорионкарциному и инвазивную форму пузырного заноса, а также при уточненном диагнозе в случае необходимости назначения химиотерапии для контроля за ее эффективностью), рентгенография грудной клетки (устанавливает факт наличия и характер метастазов в легких, что позволяет судить о степени распространенности заболевания, хотя и не уточняет характера трофобластической опухоли).
При лабораторных исследованиях определяют уровень хорионического гонадотропина человека (ХГЧ) в моче и в сыворотке крови, плацентарного лактогена, эстриола, хорионического тиреотропина, альфа- фетопротеина.Гистологическая верификация является одним из основных методов диагностики, позволяющим установить не только факт наличия трофобластической болезни, но и уточнить характер опухоли.
Лечение трофобластической болезни
С момента внедрения в клиническую практику антиметаболитов химиотерапия стала основным методом лечения злокачественной трофобластической болезни.
Показаниями для химиотерапии являются: гистологический диагноз хорионкарциномы; наличие метастазов; стабильный или повышающийся уровень сывороточного β-ХГЧ после удаления пузырного заноса; повышение уровня β-ХГ после предварительного возвращения его к норме. Режим и разновидность химиотерапии избираются индивидуально в зависимости от характера заболевания.
Химиотерапия продолжается до тех пор, пока уровень β-ХГ в сыворотке крови падает до нормального уровня. После этого проводят еще 1-3 цикла. В последнее время используется чувствительная реакция на β-ХГ, и эти дополнительные курсы могут не потребоваться у больных с низкой степени риска.
Для больных из группы высокого риска рекомендуется проведение 2-6 дополнительных циклов химиотерапии.
Для лечения используются и хирургические методы: выскабливание стенок полости матки, и в редких случаях — надвлагалищная ампутация или экстирпация матки.
Показаниями к операции служат: устойчивость к химиотерапии или токсичность при заболевании, ограниченном пределами матки, влагалищные кровотечения, перфорация матки, инфекция. В лечении может быть использована и лучевая терапия, когда у больных с метастазами в печень или головной мозг могут развиться кровоизлияния вследствие некроза опухоли при химиотерапии.
Все больные должны наблюдаться ежемесячно с исследованием уровня ХГЧ по меньшей мере, в течение первого года. Через год больные с высокой степенью риска должны обследоваться дважды в год в течение 5 лет, а затем ежегодно. Уровень β-ХГЧ проверяют при каждом визите.
Оптимальный срок наступления беременности — не менее 1 года после последнего профилактического курса химиотерапии для пациенток с I — II стадией заболевания и 1,5 года — для пациенток с III — IV стадией.
Вариантом предохранения от нежелательной и несвоевременной беременности для женщин, перенесших трофобластическую болезнь, является гормональная контрацепция . При этом регулируется и нормализуется функция яичников, нарушенная вследствие перенесенного заболевания и/или проводимой химиотерапии.
Препараты, применяемые для лечения трофобластической болезни, не влияют на хромосомный набор матери и ребенка.С помощью химиотерапии могут быть излечены 100% больных с неметастазирующим заболеванием и 70% и более больных с высокой степенью риска. Хорионкарцинома яичников плохо поддается химиотерапии, прогноз почти всегда плохой. Наличие метастазов ухудшает прогноз заболевания.
Трофобластическая опухоль плацентарной площадки
Как отдельную гистогенетическую форму в последнее время стали выделять трофобластическая опухоль плацентарной площадки. Опухоль встречается редко.
Клиническое течение опухоли в целом оценивается как доброкачественное, однако, является потенциально метастазирующей и требует срочного удаления матки. Частота метастазирования составляет 15%.
Наиболее частой локализацией метастазов являются влагалище, легкие, печень, брюшная полость, головной мозг. Благоприятный исход отмечается у 85% женщин после удаления матки.
Запись к специалистам по телефону единого колл-центра: +7(495)636-29-46 (м. «Щукинская» и «Улица 1905 года»). Вы можете также записаться к врачу на нашем сайте, мы Вам перезвоним!
Источник: https://www.art-med.ru/articles/list/art203
Пузырный занос и хорионэпителиома — разновидности трофобластической болезни
На стадии бластоцисты, когда зародыш представляет собой микроскопический шар, состоящий из десятков или сотен клеток, и еще не закреплен в матке, его оболочка — хорион — и ворсинки, с помощью которых плодное яйцо должно врасти в слизистую матки, образуя плаценту, подвержены патологическому перерождению. Это заболевание в гинекологии называется трофобластическая болезнь. Разновидностями патологии являются пузырный занос и хорионкарцинома, представляющие собой доброкачественное и злокачественное образование.
Причины новообразований в трофобластах плаценты
Трофобластическая болезнь встречается нечасто. Поражает она женщин в возрасте от 20 до 50 лет. Веских причин считать, что эти патологии имеют общее происхождение, нет.
Но так как появление пузырного заноса увеличивает вероятность дальнейшего перерождения в злокачественную хорионкарциному, все трофобластические опухоли объединены в одну группу и рассматриваются как единый патогенетический процесс.
Существует несколько теорий, объясняющих механизм и причины этого заболевания:
- Теория вирусного преобразования трофобласта утверждает, что под влиянием вирусных агентов (например, вируса гриппа во время эпидемий) в яйцеклетке происходит мутация. Из-за этого эмбрион погибает, а плазмациты и гигантские многоядерные клетки Лангханса начинают разрастаться.
- Иммунологическая теория объясняет реакцию бласттрансформации снижением иммунитета на клеточном уровне из-за иммунодепрессивного действия гормонов беременности — эстрогенов, прогестерона и хорионгонадотропина. Плодное яйцо при этом рассматривают по отношению к организму матери, как трансплантат. К нему может выработаться иммунный ответ, тогда происходит выкидыш. Если ответная реакция слабая, то развивается пузырный занос.
- По ферментативной теории виновницей заболевания является гиалуронидаза, разрушающая сосудистую стенку. При пузырном заносе ее концентрация увеличивается в 7 раз, а при хорионкарциноме — в 15.
- Сторонники теории дефицита белка считают, что именно нехватка протеинового компонента приводит к дефициту генов. Неполноценные хромосомы оплодотворенной яйцеклетки повинны в дальнейших преобразованиях.
На основании имеющихся данных выделить хоть одну из этих теорий трудно. К тому же все они могут являться как причиной, так и следствием заболевания.
Виды трофобластических новообразований
20 лет назад была принята международная классификация онкологических заболеваний, в соответствии с которой выделяют:
- полный или частичный пузырный занос;
- инвазивный (прорастающий в мышечную стенку матки) пузырный занос;
- хорионэпителиома (синоним — хорионкарцинома);
- хорионкарцинома и рак эмбриона (тератома);
- трофобластическая тератома;
- трофобластическая опухоль участка матки, к которому прикреплена плацента.
Гистологически выделяют:
- пузырный занос без инвазии;
- инвазивный занос;
- хорионэпителиому.
Если подтверждена злокачественная природа опухоли, то определяют ее стадию:
- поражение матки без метастазирования;
- метастазы в полость влагалища и в область малого таза;
- метастазы в легкие;
- имеются регионарные и отдаленные метастазы.
Факторы, увеличивающие риск заболевания
При изучении причин и факторов риска данного заболевания было выявлено, что трофобластическая опухоль возникает чаще у женщин определенного возраста, с характерным анамнезом и акушерской историей, определенную роль в этом играет также географический фактор. Таким образом, к обстоятельствам риска можно отнести:
- возраст от 20 до 50 лет, самый опасный период начинается после 40;
- повторные беременности;
- самопроизвольные выкидыши в анамнезе.
Среди женщин, проживающих в странах Востока, частота встречаемости данной патологии гораздо выше, чем у западных. Те пациентки, у которых уже диагностировали ранее пузырный занос, риск развития инвазивного заноса и хоронкарциномы повышается. Вероятность метастазирования увеличивается у тех женщин, у которых симптомы заболевания и латентный период длятся дольше.
Что собой представляет пузырный занос
Трофобластическая болезнь в виде пузырного заноса не является истинной опухолью. В гинекологии эту патологию дифференцируют от инвазивной формы и хорионэпителиомы. Но при этом все формы заболевания считают взаимосвязанными стадиями одного процесса.
Сам по себе пузырный занос — это патологические изменения ворсинок хориона и плаценты, их преобразование в пузырьковую ткань. Многочисленные пузырьки разного размера заполнены жидкостью и замещают плаценту. Каждый пузырек — это увеличенная из-за отека ворсинка хориона.
Такие образования могут располагаться в полости матки или проникают в ткани, образующие ее стенку. В некоторых случаях исчезают кровеносные сосуды, эпителий, зародышевая ткань, а последовательность слоев трофобласта полностью нарушается.
Обнаруживают патологию в I триместре беременности. При полном пузырном заносе зародыш погибает. Если занос частичный, то беременность может продолжаться до родоразрешения с рождением жизнеспособного плода. Но в большинстве случаев он гибнет уже на 14–16 неделе. Тогда происходят преждевременные роды, а ребенок гибнет в до- или послеродовом периоде.
Опасность данной патологии состоит в том, что фрагменты увеличенных ворсин могут попадать в венозный ток, легочные капилляры, что, в свою очередь, может привести к отеку легких и окончиться летальным исходом для беременной женщины. После удаления пузырного заноса возможно уменьшение и постепенное исчезновение этих частиц.
Самый тяжелый исход наступает, когда трофобластическая опухоль перерождается в злокачественную хорионкарциному. При неинвазивном пузырном заносе не наблюдается прорастания ворсин в стенки сосудов, отсутствуют очаги некроза тканей и кровоизлияния. Поражается только матка, без метастазов.
Сделать прогноз на основании результатов гистологического обследования невозможно. Существуют определенные факторы риска перерождения пузырного заноса в хорионкарциному. К ним относятся:
- наличие лютеиновых кист на яичниках;
- увеличение количества ХГЧ даже после удаления заноса;
- несоответствие сроков беременности и размеров матки;
- возраст женщины старше 40 лет.
Поэтому важен каждый этап диагностики, включающей изучение анамнеза, проведение лабораторных анализов и физиологические обследования.
Хорионкарцинома — злокачественная форма трофобластической болезни
Злокачественные трофобластические опухоли называют хорионкарциномами или хорионэпителиомами. Чаще всего они развиваются из хориального эпителия после пузырного заноса, реже после родов или аборта. Хорионкарцинома представляет собой геморрагическую массу мягкой консистенции с изъязвлениями и участками распада.
Форма опухоли может быть разной. Опухолевых узлов может быть несколько, а размеры варьируются от 1–5 мм до 15 см в диаметре. Она не имеет капсулы, ее границы размыты. Она располагается в теле матки, в маточных трубах, яичниках. Возможно также ее развитие из внематочной беременности.
Когда трофобластическая опухоль увеличивается, она заполняет тело матки, сдавливает органы малого таза, ткани, сосуды, нервы. Об этом могут сигнализировать болевые симптомы и прекращение боли. Если хорионкарцинома возникает во время беременности, то это приводит к метастатическому поражению многих органов.
При этом распознать болезнь трудно, симптомов практически нет, а прогноз довольно неблагоприятный.Диагностика соскобов затруднена присутствием некротизированных тканей, трофобластических элементов и сгустков крови. Поэтому необходим анализ уровня ХГЧ.
Дифференцировать, какая именно развилась трофобластическая болезнь (пузырный, инвазивный занос или хорионкарцинома) тоже сложно.
Трофобластические опухоли могут развиваться не только из трофобласта, но и из других гонад, продуцирующих половые гормоны. Тогда они располагаются в легких, эпифизе, средостении, желудке, забрюшинном пространстве, мочевом пузыре. Установить связь с беременностью в данном случае невозможно.
Симптомы трофобластической болезни
После окончания беременности до первого проявления заболевания может пройти от нескольких месяцев до 15 и более лет. Чаще всего этот период составляет 3 месяца. Характерные симптомы у заболевания отсутствуют. Более четкая клиническая картина наблюдается при локализации опухоли в матке.
Трофобластические опухоли проявляют себя в основном кровотечениями из половых путей. Их характер может быть различным:
- обильные;
- умеренные;
- длительные;
- усиливающиеся;
- внезапные;
- со светлыми промежутками.
Если после первого выскабливания кровотечение не прекращается, необходима повторная манипуляция, и часто не одна. Разнообразный характер кровотечений может объясняться тем, что трофобластические опухоли расположены в разных участках матки.
Выделения могут быть не только кровянистыми, но и гнойными, слизистыми, серозными, с отталкивающим запахом из-за процессов распада и инфицирования опухоли. Обильные и длительные кровянистые выделения приводят к развитию анемии.
В течение 2 недель после образования пузырного заноса в половине случаев на яичниках образуются лютеиновые кисты. Они могут достигать больших размеров и заполнять собой область малого таза. После удаления заноса в течение 3 месяцев происходит регресс этих образований на яичниках.
Возникновение боли можно объяснить различными причинами:
- заполнение и растяжение матки опухолевыми массами;
- прорастание опухоли в стенки матки;
- сдавливание нервных стволов;
- перфорация матки;
- перекрут лютеиновых кист;
- метастазы хорионкарциномы во влагалище, почки, печень, тонкую кишку, селезенку, легкие или головной мозг.
При метастазировании проявляются следующие клинические симптомы:
- кашель с кровью и мокротой;
- слабость и истощение;
- паралич;
- кишечные кровотечения;
- непроходимость кишечника.
Основной путь метастазирования — гематогенный (через кровь).
Диагностика трофобластических заболеваний
Для определения болезни и постановки диагноза проводят:
- изучение и сбор анамнеза;
- гинекологический осмотр пациентки;
- ультразвуковое сканирование;
- цветовое допплерокартирование;
- рентгенографическое исследование области таза и грудной клетки;
- гормональные исследования на определение в крови уровня ХГЧ, эстрогенов, плацентарного лактогена, хорионического тиреотропина, альфафетопротеина.
После удаления матки ее детальное исследование позволяет поставить точный диагноз. В остальных случаях важно дифференцировать трофобластические опухоли от плацентарного полипа.
Лечение трофобластической болезни
Если пузырный занос не удалить, то на 6-й месяц обычно он рождается самостоятельно. Но пускать на самотек подобные заболевания нельзя. При деструктивных заносах открываются кровотечения, опасные для жизни пациентки.
Когда трофобластическая болезнь диагностирована и подтвержден пузырный занос, назначают его удаление из матки путем выскабливания кюреткой или вакуум-аспирации. Если открывается опасное кровотечение, то вся матка подлежит удалению.
Лечение пузырного заноса и хорионкарциномы может быть:
- хирургическим (частичное или полное удаление матки) с последующим проведением химиотерапии;
- только методом химиотерапии и выскабливания (тогда у пациентки сохраняется детородная функция);
- методом лучевой терапии (при наличии метастаз в печень или головной мозг).
Показаниями к проведению хирургической операции являются сильные кровотечения, приводящие к анемии, разрастание опухоли до размеров 12-недельной беременности и ее прорастание в стенку матки.
Химиотерапию проводят циспластином, метотрексатом или рубомицином. Если не было метастазов, то выздоровление наступает в 100% случаев. Когда есть метастазы в другие органы, эта цифра снижается до 65%.
Если опухоль резистентна (устойчива) к химиопрепаратам, то она подлежит удалению хирургическим путем.
После удаления выскабливанием пузырного заноса сохраняется опасность развития хорионэпителиомы. Поэтому пациентке обязательно проводят рентгенографическое исследование грудной клетки.
А после получения данных гистологического обследования женщину направляют на консультацию к онкологу. Он решает, необходимо ли проведение химиотерапии. Около 2 лет больная находится под надзором врачей, регулярно сдает анализ на определение концентрации ХГЧ.
Беременность на протяжении этого периода абсолютно противопоказана.
Прогноз наиболее благоприятен при раннем обнаружении заболевания. Чем дольше длится латентный период, тем хуже последствия.
Поэтому женщинам важно регулярно посещать гинеколога и обращаться за помощью при возникновении каких-либо нарушений.
При наступлении беременности нужно обязательно становиться на учет на ранних сроках, проходить все рекомендуемые обследования и сдавать необходимые анализы.Источник: https://intimatehealth.ru/ginekologiya/puzyirnyij-zanos-i-xorionepitelioma-raznovidnosti-trofoblasticheskoj-bolezni.html

