Причины и лечение сепсиса новорожденных. Причины появления сепсиса у новорожденных детей. Разновидности, способы профилактики и лечения
Содержание
Причины появления сепсиса у новорожденных детей. Разновидности, способы профилактики и лечения

Радость от рождения ребёнка обычно смешивается с переживаниями по поводу болезней, недомоганий маленького человечка. Одним из опасных патологий является сепсис новорождённых. Важно знать признаки болезни, чтобы своевременно обратиться к врачу.
Суть болезни
Инфекционная патология бактериального происхождения с гнойными очагами воспаления называется сепсисом. Это заражение крови, которое приводит к состоянию, когда внутренние органы, систем не способны хорошо работать, поддерживать жизненные процессы.
Термин «сепсис» придумал Аристотель в 4 веке до нашей эры. Он же описал процесс интоксикации организма, при котором происходит гниение тканей. Это была частая причина смерти среди новорождённых детей того времени.
Протекает заболевание тяжело и мучительно для ребёнка, потому что возбудитель проникает в кровеносную систему, разносится по всему организму. Начинается воспалительная реакция усиленной борьбы с инфекцией. Но при этом происходит повреждение собственных тканей из – за больших масштабов распространения инфекции.
Возбудителем заболевания чаще всего бывают стафилококки, стрептококки. Также происходит заражение синегнойной, кишечной палочкой, клебсиеллой. В некоторых случаях происходит инфицирование смешанного типа.Входными воротами для патологических микроорганизмов становятся пупочная ранка, кожный покров, лёгкие ребёнка. Проникнуть инфекция может через ушную раковину слизистую оболочку глаз, мочеполовые пути. Возможно проникновение через носовые ходы или ротовую полость.
Младенцы с высоким риском заболеть сепсисом:
- получающие питание через вену долгое время;
- имеющие любую родовую травму;
- которые долго находились на искусственной вентиляции лёгких;
- родившиеся с маленьким весом;
- у которых после рождения безводный период продолжался больше 6 часов;
- которым часто ставили катетер в пупочную или центральную вену;
- которым провели операции в период новорождённости;
- рождённые раньше срока;
- рождённые вне условий больницы;
- новорождённые, мамы, которых не прошли лечение по поводу бактериального вагиноза, кольпита, эндометрита.
Несоблюдение санитарно – гигиенических норм в родовом отделении также становиться основанием для появления многих заболеваний инфекционной природы.
Причины возникновения болезни помогают понять, в каком направлении начинать борьбу с патологией. Развитию сепсиса может предшествовать местное воспаление – недостаточно обработанная пупочная ранка. Правильный уход, тщательная её обработка в первые дни жизни спасёт малыша от серьёзного заболевания.
Проявление заболевания
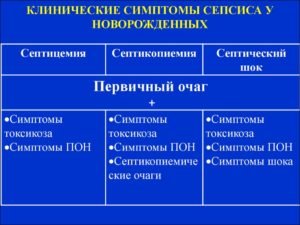
Различают две формы сепсиса новорождённых: септикопиемия, септицемия.
Септикопиемиею характеризует образование местных гнойничков во внутренних тканях, органах, так как инфекция разнеслась с током крови по всему организму. Гнойники образуются в местах проникновения – во рту, ушных раковинах, у глаз, половых органах, наиболее часто у пупочной ранки, носу.
Септицемическую форму сепсиса новорождённых отличают по отсутствию таких гнойников.
Симптомы сепсиса:
- плохой набор массы тела;
- частые срыгивания;
- понижение артериального давления;
- плохой аппетит;
- вялость;
- нагноение пупочной ранки;
- флегмоны;
- конъюнктивит;
- температура тела повышена или понижена;
- земляной цвет кожи;
- сухость, желтушность, мраморный оттенок кожных покровов;
- высыпания на коже;
- приступы рвоты;
- диарея.
Ухудшение состояния происходит постепенно при сепсисе у новорождённых, поздние симптомы проявляются примерно на второй неделе после рождения. Появляются судороги, одышка, гнойное воспаление кожного покрова. Усиливается желтуха, продолжает снижаться вес. Дыхание может стать поверхностным отрывистым. Каловые массы приобретают зеленоватый цвет со слизью. Сон становится беспокойным.
В механизме появления и развития патологии (патогенезе сепсиса у новорождённых) большую роль играет незрелость, несовершенство иммунной системы. Она даёт возможность проникать болезнетворным микробам даже через кожные покровы. Начинается спазм сосудов, поражаются почти все внутренние органы и системы.
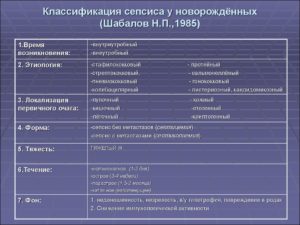
Виды
Классификация сепсиса у новорождённых помогает понять, как проводить лечение, какие причины послужили началом заболевания.
В зависимости от места развития сепсис бывает:
- внутриутробный;
- постнатальный;
Возбудитель внутриутробного сепсиса располагался вне организма ребёнка. Причиной могли стать, например, не долеченные инфекционные заболевания матери.
В зависимости от времени развития постнатальный (бактериальный сепсис новорождённого) бывает:
- Ранний неонататальный сепсис;
- Поздний.
Ранний сепсис начинает развиваться в течение первых 6 дней от рождения. Характеризуется стремительным развитием. Начинается сразу после рождения, у большинства детей в первые шесть часов жизни.
Поздний неонатальный сепсис развивается после шестого дня. Характеризуется хорошей выживаемостью, в 2 раза больше, чем при ранней форме.
В таблице представлено различие по характеру течения.
| Молниеносный сепсис | До одной недели | Увеличение температуры тела , озноб, понижение артериального давления. |
| Острый | От 1 до 2 – х месяцев | Повышение температуры, множественные гнойные высыпания, анемия, понижение массы тела. |
| Подострый | До 3 – х месяцев | Выраженная интоксикация организма, скачки температуры тела, развитие пневмонии, отита. |
| Затяжной | Более 3 – х месяцев | Одышка, мышечная гипотония, вялость, обильное срыгивание, переходящее во рвоту, вздутие живота, неустойчивый стул. |
Сроки протекания патологии могут занимать до полугода. Рецидивирующий сепсис имеет волнообразное течение. Возможна хроническая форма, которая длится до года.
Диагностика
Постановкой диагноза занимаются неонатолог или педиатр. Опасение вызывает стойкое изменение температуры тела, которое продолжается более трёх дней.
Доктор при осмотре иногда выявляет очаг инфекции, например, им может быть пупочная ранка. Сдаётся на анализ кровь. При сепсисе наблюдается резкое понижение содержания лейкоцитов или повышение.
Это говорит о том, что иммунитет не справляется с возбудителем, из – за слабого иммунитета.
Проведённый посев крови определит возбудителя, это помогает определить антибиотик для лечения ребёнка. Также высеивают на питательную среду другой материал (гной, спинномозговую жидкость, мочу). Это помогает подтвердить тип возбудителя болезни.
Клиника сепсиса имеет одинаковые признаки с некоторыми патологиями. Важно дифференцировать его от перитонита, менингита, гнойной пневмонии, остеомелита, некоторых других вирусных инфекций.
Направления лечения
Больного младенца помещают в стационар, дома такие заболевания не лечат. Главными направлениями в лечении сепсиса для новорождённых будет:
- Укрепление иммунной защиты;
- Подавление деятельности болезнетворных микробов;
- Устранение очага инфекции.
Большой поддержкой для маленького ребёнка будет кормление грудным молоком. Обычно новорождённые прибывают в кувезе, специальном инкубаторе, где созданы специальные условия – стерильность, влажность, температура.
Лекарственные средства усиливают иммунные клетки, улучшают обмен веществ, большую пользу приносит антибактериальная терапия. Продолжительность лечения составляет до двух недель. После лечения антибиотиками проходит курс восстанавливающей терапии.
Чаще наблюдается пупочный сепсис (проникновение инфекции через пупочную ранку). Большое значение уделяется лечению этого участка. Снижения отёчности, выделений, нагноений из ранки. Мамочек учат правильной обработке повреждённой поверхности.
У ребёнка часто возникает ответная аллергическая реакция. Для её подавления применяются специальные препараты, гормоны используют редко, только в крайних случаях.
Для оздоровления организма назначают витамины группы В. Для терапии сердца, сосудов, лёгких вводят специальные смеси, применяют систему искусственной вентиляции лёгких.
В восстановительный период грудничка ждёт специальный массаж, лечебные ванны, гомеопатические препараты, гимнастические упражнения. Прививки детям, которые переболели заражением крови, не делают до исполнения одного года.
Предупреждение болезни
Читатели Ogrudnichke.ru рекомендуют:- Обзор самых популярных витаминных добавок для детей от компании Garden of Life Читать статью >>>
— Как продукция компании Earth Mama может помочь молодым родителям в уходе за грудничком? Читать статью
-Донг квай (Dong Quai) – удивительное растение, помогающее сохранять молодость женскому организму Читать подробнее…
— Витаминные комплексы, пробиотики, омега-3 от компании Garden of Life, разработанные специально для беременных женщин Узнать подробности >>>
Профилактика сепсиса новорождённых начинается ещё с периода беременности. Женщина должна регулярно посещать гинеколога, стараться не болеть инфекционными патологиями.
Если заболела – сразу лечить, до выздоровления, не допускать осложнений, перехода болезни в хроническую форму.
Будущая мама должна уделять внимание своему иммунитету, укреплять его. Самым распространённым способом является отказ от вредных привычек.
Особенно тщательно следят за чистотой родильных залов. Например, пупочный сепсис развивается именно в родзалах, где есть очаг инфекции. Если женщина накануне родов болела инфекционным заболеванием (ангиной), то её поместят в отдельный родзал.
Медицинский персонал родильных домов регулярно проходит проверки на носительство инфекций. Также проводится исследование инструментов, всего материала на содержание патологически опасной инфекции. Применяются стерильные одноразовые материалы при родах, операциях.При родах пуповину стараются обрезать стерильными инструментами, обрабатывают быстро, одноразовыми материалами. При необходимости применяется обработка ультрафиолетовыми лучами, окуривание. Это помогает предупредить пупочный сепсис.
Большое значение уделяют дезинфекции помещений для рожениц, матерей с новорождёнными. Проводится регулярное кварцевание, проветривание. Уход за женщинами, детьми проводится стерильным инвентарём.
Прогноз
Сепсис новорождённых тяжёлое заболевание. При лечении требуется много сил, терпения. В связи с быстрым развитием патологии и тяжестью протекания смертность от болезни высокая – половина от заболевших умирают в младенчестве.
Тяжёлым осложнением инфицированных новорождённых может быть септический шок. Это состояние, при котором системы организма перестают нормально, слаженно работать, артериальное давление снижается до нулевой отметки. При своевременно оказанной медицинской помощи негативные последствия не угрожают малышу. Правильное лечение, тщательный уход, помогают справиться с болезнью.
Заключение
Любое заболевание малыша трудно переносится маленьким организмом. Особенно опасен сепсис у новорождённого, так как заражается кровь. Часто инфекция поражает самых незащищённых, ослабленных недоношенных малышей. Родителям надо заранее заботиться о здоровье малыша, ещё со времени беременности. Внимательно относиться к рекомендациям врачей. Тогда болезни не будут страшны рождённым деткам.
Источник: https://ogrudnichke.ru/zdorove/sepsis-u-novorozhdennyh-prichiny-profilaktika-lechenie.html
Сепсис новорожденного: причины, симптомы, лечение осложнения
Что такое бактериальный сепсис новорожденного? Это заражение крови, крайне тяжёлое инфекционное заболевание с гнойным воспалением органов и нарушением их функционирования. При сепсисе происходит циркуляция в крови вредоносных бактерий. Заболевание возникает у детей первого месяца жизни и является одной из причин смерти новорожденного ребёнка.
Врожденный сепсис может проявиться до рождения ребёнка (внутриутробное заражение), на четвёртый день после рождения (поздний неонатальный), в первый месяц жизни (неонатальный), в первые трое суток после рождения (ранний неонатальный).
Причины
Сепсис у детей возникает вследствие влияния патогенных бактерий на организм. Заражение ребенка происходит после рождения, во время родов или внутриутробно.
Внутриутробный сепсис может произойти из-за наличия у беременной женщины острых или хронических заболеваний.
Инфекционные болезни, наличие гнойно-воспалительных процессов может спровоцировать заражение ребёнка.
Причины внутриутробного сепсиса новорожденного берут начало от разного рода акушерских вмешательств, токсикоза при беременности и продолжительного безводного периода.
Неонатальный сепсис проявляется в первые 28 дней жизни ребёнка. Входными воротами для инфекции наиболее часто становятся:
- Аппарат искусственной вентиляции лёгких;
- хирургическое вмешательство;
- мочевые пути новорожденного;
- уши и глаза ребёнка;
- повреждение кожного покрова;
- внутричерепная травма во время родов;
- незрелость иммунитета недоношенных детей;
- асфиксия, гипоксия (недостаток кислорода);
- острые вирусные инфекции.
Пупочный и грибковый сепсис у новорожденного происходят из-за заражения крови болезнетворными микробами, попавшими через пупочную ранку. Инфицирование может произойти:
- При многочисленных катетеризациях пупочной и центральных вен;
- При введении растворов лекарств в пупочную вену (при переливании крови);
- Из-за высокой проницаемости кожного покрова (в особенности у недоношенных детей);
- При недостаточной зрелости сосудов пуповины.
Пупочный сепсис новорожденного часто происходит при неблагоприятной санитарной и эпидемиологической обстановкой в родильном доме.
Причины болезни кроются в факторах, влияющих на защитные функции естественных путей, значительно снижая сопротивление организма к инфекции. От зоны заражения бактерии с потоком крови распространяются по организму ребёнка. Попадая в органы (почки, печень, мозг и др.), они вызывают острое гнойное воспаление.
Сепсис крайне опасен для детей, родившихся раньше срока. Иммунитет недоношенных детей более чем уязвим к инфекциям.
Симптомы
Ранние симптомы сепсиса у новорожденных можно определить по крайне тяжёлому состоянию:
- Повышение температуры тела;
- Кожный покров со значительными дерматитами и бледно-серой окраской;
- Обезвоживание организма;
- Отёчность;
- Геморрагическая сыпь;
- Желтуха (заболевание типично для большинства недоношенных детей, но при сепсисе кожа обладает зеленоватым или восковидным оттенком);
- Срыгивание;
- Пониженное артериальное давление;
- Рвота;
- Большая первичная потеря массы тела;
- Околоплодные воды с зеленоватой окраской;
- Увеличение печени и селезёнки.
Поздние симптомы сепсиса новорожденных развиваются поэтапно, ухудшение состояния происходит на первой либо второй неделе после рождения малыша:
- Повышение температуры тела на протяжении продолжительного времени;
- Бледность кожных покровов с градационным приобретением серого или зеленоватого оттенков;
- Беспокойство, плохой сон;
- Вялость,слабая подвижность;
- Заостренные черты лица;
- Зеленоватый кал со слизью;
- Отказ от питания, угасание сосательного рефлекса;
- Покраснение в области пупка (кровоточивость), плохое заживление пупочной ранки;
- Рвотой (обильным срыгиванием);
- Судороги;
- Снижение массы тела;
- Одышка;
- Усиленная выраженность и длительная продолжительность желтухи;
- Гнойничковые высыпания на слизистых оболочках;
- Поверхностное отрывистое дыхание;
- Отёчность конечностей и стенки живота;
- Гнойное воспаление кожи.
Симптомы сепсиса новорожденных могут быть нечётко выражены, а проявляться только в срыгивании, низким сосательном рефлексе и небольшой прибавкой в массе тела.
Осложнения
Самое опасное для ребёнка – септический шок, при котором состояние относится к крайне критическому. Под воздействием инфекции происходит нарушение циркуляции крови в организме ребёнка.
Синдромы характерные для септического шока:
- Синдром нарушений в ЦНС. У ребёнка появляются: беспокойство, вялость, снижение врождённых рефлексов, судороги, низкий тонус мышц, ребёнок может впасть в кому;
- Почечный синдром. Скудное мочеиспускание ребёнка или полное отсутствие;
- Синдром дыхательной недостаточности. Обусловлен шумным дыханием, влажными хрипами, синюшностью кожи (из-за недостатка кислорода);
- Синдром неспецифического нарушения системы гемостаза (увеличение свёртываемости крови в сосудах);
- Нарушение циркуляции крови. Вследствие усиленного снабжения кровью головного мозга и сердца из кровообращения исключаются важные органы: почки, мышцы, кожный покров.
Симптомы нарушения циркуляции крови:
- Снижение артериального давления;
- Снижение температуры тела;
- Бледность кожи;
- Сохранение пульса только на сонной артерии;
- Тахикардия;
- Похолодание конечностей.
Анализ крови показывает увеличение или понижение количества лейкоцитов. Выявляется анемия и наличие в крови воспалительного процесса. Анализ гноя из очага воспаления, позволяет установить присутствие патогенных микроорганизмов, вид и реакцию на антибиотики.
Последствия сепсиса у новорожденного ребёнка часто носят необратимый характер. Септический шок затрагивает все жизненно важные органы и повышает вероятность летального исхода, особенно, у недоношенных детей.
Патология способна к скоротечному течению, поражая все важные органы и системы жизнедеятельности малыша. Летальный исход наступает в течение одного-двух дней. Кроме тяжёлого течения болезни, различают: острый, подострый и рецидивирующий сепсис.
Сроки протекания болезни разнятся от 1 мес. до 6 месяцев, а рецидивирующий сепсис способен к волнообразному течению. Нормальное самочувствие ребёнка может заменяться обострением болезни. Хронический сепсис может протекать больше года.
Лечение
Заболевших детей, в срочном порядке, госпитализируют в отделение патологии или в хирургическое для новорожденных. Основными направлениями в лечении сепсиса являются: укрепление иммунитета больного, подавление жизнедеятельности патогенных микробов, лечение очага инфекции. Больного малыша нужно кормить грудным молоком.
Препараты
Лечение происходит с помощью мероприятий, стимулирующих иммунные механизмы. Благодаря использованию антител создаётся искусственный иммунитет. Синтетические препараты усиливают влияние на иммунные клетки, и улучшается обмен веществ.
Для борьбы с инфекцией используют антибиотики. Для лечения применяют более сильные средства борьбы с характеристиками инфекционного процесса. Антибиотики применяют внутривенно или внутримышечно. Длительность терапии длится до наступления стойкого лечебного эффекта и обычно составляет от 7 до 14 дней.
После лечения антибиотиками требуется восстановление микрофлоры кишечника.
При инфекционных заболеваниях часто возникают аллергические реакции. Для борьбы с ними, применяются средства подавляющие аллергию и гормональные препараты. К лечению гормонами обязывают только крайние случаи:
- Бурные реакции на инфекционные заболевания;
- Недостаточная естественная выработка гормонов;
- Применение гормональной терапии до заболевания;
- Лечение антибиотиками или антибактериальными препаратами в больших дозах;
- Сильная аллергическая реакция на вредоносные микроорганизмы;
- Крайне тяжёлое течение заболевание.
Для нормализации обмена веществ и поражённых органов, ребёнку назначаются дополнительные витамины группы B. Для нормализации циркуляции крови в головном мозге применяются успокоительные препараты.
Физиотерапия
Происходит лечение дыхательной и сердечно-сосудистой систем. Больному вводят энергетические смеси, подключают к искусственной вентиляции лёгких, очищают кровь и применяют мочегонные средства. В период реабилитации рекомендовано проходить физиопроцедуры, массаж, применять лечебно-физические упражнения и пропить курс гомеопатических препаратов.
Прививать детей, перенёсших заражение крови, запрещено до одного года после выздоровления.
Профилактика
Женщине в период вынашивания ребёнка, необходимо посещать консультацию гинеколога, соблюдать режим дня, правильно питаться, следить за протеканием болезни. Если анализ крови указывает на воспалительные процессы в организме, необходимо пройти лечение.
Необходимо внимательно следить за состоянием новорожденных и недоношенных детей.
Пройти тщательное обследование, в случае небольшого изменения в состоянии: возникновение очагов воспаления на коже или пупочной ранке, отита, сбоях в функциональности кишечника.
По истечении первого месяца жизни необходимо сдать общие анализы мочи и крови. Пройти исследование на иммунограмму в случае частых воспалительных болезней у малыша.
▼СОВЕТУЕМ ОБЯЗАТЕЛЬНО ИЗУЧИТЬ▼
Источник: https://LechenieDetej.ru/infekcii/sepsis.html
Сепсис новорожденных: причины появления инфекции и эффективная борьба с ней

Чаще всего сепсис в раннем детском возрасте развивается в результате активизации микробной флоры – это стафилококки, стрептококки, кишечная палочка, протеи и другие возбудители. Могут быть грибковые виды сепсиса.
Сепсис может возникать при проникновении микробов в организм при наличии иммунодефицитов или резкого истощения иммунитета, особой агрессивности возбудителя.
Чаще всего сепсис развивается в результате гнойного омфалита (пупочный сепсис), поражения кожи детей гнойными процессами (пузырчатка, пиодермия), при отитах, ангинах, пневмониях, бронхитах, пиелонефритах и тд.
Особенно предрасположены к сепсису дети с недоношенностью, незрелые к моменту рождения и перенесшие гипоксию в родах, имеющие хронические патологии, поражения почек и печени, ослабленные частыми простудами.
При резком ослаблении иммунитета происходит снижение барьеров защиты, и инфекция проникает из тканей, где она изначально начиналась, в кровь. Это состояние называют бактериемией (микробы в крови).
Это приводит к сильной интоксикации, нарушению обменных процессов, оседанию микробов во внутренних органах с развитием вторичных гнойных очагов.
В результате страдает вес организм, резко нарушается его жизнедеятельность, что может приводить к отказу жизненно важных органов.
Диагностика сепсиса у ребенка
Диагноз сепсис ставят на основании клинических проявлений с обязательным лабораторным подтверждением, только при обнаружении возбудителя в крови.
Обязательно проведение общего анализа крови в котором будет лейкоцитоз со сдвигом, ускорение СОЭ и признаки анемии. Проводят посевы крови на стерильность с выявлением возбудителя, делают посевы всех сред организма – мочи, кала, гноя.
Проводят рентген легких, УЗИ почек, брюшной полости, биохимию крови и другие показатели.
Что можете сделать вы
Никаких лечебных мер самостоятельно проводить нельзя, это смертельно опасно. Дети лечатся в условиях реанимации.
Что делает врач
Ребенка госпитализируют в стационар, в изолированный бокс реанимации. Все предметы ухода должны быть индивидуальными, стерильными и одноразовыми. Важен тщательный туалет всех слизистых ребенка, чтобы не увеличивать микробную нагрузку на организм.
Кормят детей специальными смесями, после года адаптированным питанием по возрасту. Пища должна быть легкой и калорийной, с повышением количества белка и витаминных компонентов.
Необходимо много жидкости для выведения токсинов и борьбы с инфекцией, обезвоживание при сепсисе крайне опасно.
Медикаментозное лечение это применение сразу двух антибиотиков, один из которых вводится в мышцу, другой внутривенно. До результатов посева это антибиотики широкого спектра действия, а затем с поправкой на посевы. Курс лечения не менее 2 недель. Также после курса антибиотиков применяют противогрибковые препараты.
Совместно с антибиотиками применимы препараты для восстановления микробной флоры кишечника, а также антигистаминные препараты для предупреждения негативных реакций на лекарства.
Обязательно проводят детоксикацию внутривенными вливаниями растворов, могут применяться антистафилококковая плазма, гипериммунная плазма или обычная, показаны общеукрепляющие препараты, витамины, кальций, препараты для нормализации метаболизма.
При тяжелом течение применим плазмаферез, очистка крови от токсинов и микробов, а также симптоматические препараты – обезболивающие, жаропонижающие, противовоспалительные. Показана обработка очагов инфекции на коже.
За ребенком длительно наблюдают после перенесенного сепсиса.
Пупочный сепсис у новорожденных: симптомы, диагностика, лечение
Пупочный сепсис – это заболевание исключительно новорожденных, при котором болезнетворные вирусы начинают проникать в кровяное русло ребенка через пупочную рану.
Главной причиной развития данного вида сепсиса являются стафилококки. Инфицирование ребенка обычно происходит в процессе демаркации пуповины и до момента полного заживания пупочной раны у малыша. Данный период составляет от 2 до12 дней. В качестве очагов инфекции могут выступать не только пупочные ямки, но и пупочные артерии.
Развитие и течение пупочной формы сепсиса может являться гнойным (формирование значительного количества местных гнойников, от которых напрямую зависит течение патологии) или безгнойниковым, которое протекает с выраженной симптоматикой.
В медицинской практике принято выделять сразу три вида пупочного сепсиса:
- острый;
- подострый;
- хронический.
Также данную патологию принято классифицировать и по другим критериям:
- наличию осложнений;
- течению патологии;
- периоду заболевания;
- разновидности возбудителя.
Выделяют сразу три фактора, которые влияют на развитие пупочного сепсиса. Первым фактором является состояние иммунной системы малыша. Второй фактор – внешние особенности среды ребенка. Третий фактор – количество микроорганизмов, которые проникли в рану, и выраженность их патологии.
Течение заболевания может проходить в двух формах: септикопиемической (острая симптоматика), септицемической (у недоношенных новорожденных в силу слабости их иммунной системы).
Сепсис новорожденных: причины и лечение
Каждая женщина с нетерпением ждет появления малыша на свет. Действительно, самое большое чудо, которое встречалось в жизни каждой из нас, это – рождение крохи. Однако, всегда стоит помнить о простых правилах ухода за новорожденным, так как простые действия могут помочь предотвратить развитие серьезных заболеваний.
Сегодня я предлагаю обсудить такую болезнь как сепсис. А именно, давайте поговорим, когда она появляется, что является причиной и какие методы диагностики и лечения могут быть назначены.
Что такое сепсис у новорожденного
Сепсис – одно из тяжелых, инфекционных заболеваний, которое чаще всего атакует детей первого месяца жизни. Возникает данное заболевание в результате того, что кровь разносит токсины и патогенные микробы по всему организму. Сепсис считается основной причиной смерти новорожденных.
Так как в случае инфицирования крови смертность достигает 30-40%. Зарубежные ученые утверждают, что примерно у 0,1-0,8% новорожденных диагностируют данное состояние.
Чаще всего в группе риска оказываются дети, рожденные раньше планируемого срока, с внутриутробной гипоксией или те, которые находятся в отделениях реанимации. Кроме того, высокий риск существует для тех, которые находятся на искусственной вентиляции легких.
Так как аппарат может подавать воздух вместе с бактериями напрямую в легкие.Современная медицина выделяет 3 различные формы заболевания:- Внутрибольничный, то есть кроха может заразиться в результате инфекции, которая находится в стенах роддома. Например, через руки матери, предметы ухода, инструмент медперсонала или при контакте с другим больным. В случае даже малейшего подозрения на сепсис роддома закрывают на карантин, а детей переводят в ближайшее детское отделение. В данном случае очень важно вовремя заметить болезнь и прервать цепочку заражений. В противном случае уберечь детей со слабым иммунитетом от инфицирования не удастся.
- Ранняя стадия. Ее можно выявить на 2-5 день после рождения. Скорее всего ребенок мог заразиться еще в утробе матери. Например, в результате заглатывания околоплодных вод, попадания патогенных микроорганизмов через плаценту или вследствие повреждения целостности околоплодной оболочки. Также инфицирование возможно при прохождении родовых путей, если там есть очаги воспаления.
- Поздняя стадия проявляется уже после 7-го дня жизни крохи. В таком случае инфицирование могло произойти как во время прохождения родовых путей, так и по приезду домой.
Что провоцирует, причины сепсиса у новорожденного
Наиболее частой причиной развития сепсиса у новорожденного является его заражение тем или иным путем.
Давайте разберем, каким образом кроха может быть инфицирован в стенах родильного дома:
- Условно-патогенные или патогенные микроорганизмы, которые могут попасть в организм малыша внутриутробно, в процессе или после родов. На сегодняшний день принято выделять около 40 видов таких микроорганизмов. К наиболее часто встречаемым относят: стафилококк, кишечная палочка, стрептококк и другие анаэробы и грамотрицательные бактерии.
- Инфекция может попадать через пуповинную ранку, поврежденную кожу или слизистые.
- В то же время заражение возможно через кровь к ребенку от матери. Таким образом, снабжая органы зараженной кровью, возможно развитие в них гнойных заболеваний.
- Есть еще несколько способов заражения крохи, к ним относят: при соприкосновении инфицированных половых путей матери с кожей ребенка или же восходящим путем, то есть, бактерии, которые находятся в половых путях поднимаются в матку, а затем попадают к ребенку.
В процессе рождения ребенок тратит очень много сил и энергии, соответственно, его организм подвергается сильнейшему стрессу, что приводит к тому, что кроха становится очень уязвим к любого рода инфекциям.
Патогенез: что происходит во время данного заболевания
Сепсис развивается очень быстро, иногда даже в течение нескольких часов. Чаще всего заболевание сопровождается явными признаками интоксикации и развития сердечно-сосудистой недостаточности. Часто оно может сопровождаться повышением температуры до 40-41°. В то же время у недоношенных детей, наоборот, температура тела падает до 34-35°.
Появление лихорадки считается ответной реакцией организма крохи на действие микроорганизмов и токсинов, так как именно последние могут нарушать функцию мозга, где расположен центр терморегуляции. Вместе с тем, вы можете наблюдать появление озноба, потливости и учащения пульса.
В период разгара заболевания малыша может мучить обезвоживание, сухость кожи, потеря веса. В то же время, может наблюдаться сильная отечность не только конечностей, но и лица. Причиной этого является повышенная проницаемость кровеносных сосудов. При гнойно-септических заболеваниях кожа ребенка приобретает желтовато-землистый цвет.
Кроме того, возникает токсическое поражение почек, печени и других органов.
Диагностика сепсиса у новорожденного
- Для начала врач обязан осмотреть и опросить родителей пациента. Так, например, наличие повышенной или пониженной температуры, а также неестественный окрас кожных покровов может уже о многом сказать доктору. Кроме того, при осмотре пациента врач может обнаружить первичный очаг инфекции, например, если гноится или —кровит пупок у новорожденного—.
- Далее для подтверждения предварительного диагноза врач назначает общий анализ крови, в котором важным является показатель уровня лейкоцитов – клеток, которые отвечают за иммунитет. Резкое увеличение или снижение их количества говорит о развитие заболевания у крохи. Кроме того, анализ крови также может показать наличие воспаления в организме малыша.
- Посев крови дает возможность диагностировать, что стало возбудителем, и к какому антибиотику он окажется чувствительным.
- Посев мочи, спинномозговой жидкости или гноя, который можно снять с поверхности кожи, в зависимости от того, каким путем была занесена инфекция.
Взятый материал необходимо посеять на питательную среду и через определенный промежуток времени проанализировать, какие бактерии-возбудители размножились.
Лечение сепсиса у новорожденного
В каждом случае лечение назначается индивидуально врачом в зависимости от состояния новорожденного вида и степени заболевания.
Однако, есть несколько общих правил, которые должны соблюдаться в любом случае:
- Лечение больного происходит исключительно в стенах больницы – в отделении патологии или реанимации и интенсивной терапии.
- Рекомендуется, чтобы кроха находился в кювезе – специальный аппарат для выхаживания новорожденных детей, в котором поддерживается определенная температура и влажность воздуха.
- Что же касается кормления, то преимущество отдается грудному типу, так как с молоком матери ребенок получает необходимые антитела, если же такой вариант невозможен, то его заменяют на парентеральное, то есть введение питательных веществ через вену.
- Антибактериальная терапия, направлена на подавление размножения бактерий. На начальных этапах может быть назначен наиболее подходящий вариант препарата согласно проведенного опроса и исследований. А после получения результатов посева крови, назначенная терапия корректируется.
- Может быть назначено внутривенное введение иммуноглобулинов, растворов и интерферонов.
- Переливание крови и плазмы крови. Проводят для очищения и улучшения клеточного состава крови, нормализации процесса свертываемости крови. Переливание плазмы производится для очищения жидкого элемента крови.
В период проведения терапии за ребенком постоянно ведется наблюдение со стороны медперсонала. Если препараты выбраны правильно, то уже в течение первых 48 часов после их введение кроха чувствует улучшение. Однако полный курс лечения бактериального сепсиса у новорожденного может длиться до 3-4-х недель. Восстановление функций всех органов происходит через 4-6 недель с момента начала лечения.
Профилактика сепсиса у новорожденного
Профилактику сепсиса необходимо производить во время беременности. Для этого нужно:
- Своевременно и правильно лечить инфекционные заболевания, а также тяжелые заболевания, например, сахарный диабет.
- Избегать стрессов, переохлаждения и контакта с больными людьми.
- Полноценно и правильно питаться. Ваш рацион должен быть наполнен витаминами, минералами, достаточным количеством белков, жиров и углеводов.
После рождения крохи необходимо производить и профилактику развития сепсиса у новорожденного. Для этого:
- В процессе родоразрешения или ухода за крохой необходимо использовать только стерильные материалы и инструменты.
- Проведение гигиенических процедур, включая купание крохи, обработка кожи и пупочной раны. Кроме того, необходимо регулярно проветривать и проводить дезинфекцию помещения, в котором находятся малыши и роженицы.
- Грудное вскармливание. Материнское молоко содержит в себе иммуноглобулины, которые помогают малышу бороться с инфекцией.
К каким докторам следует обращаться если сепсис у новорожденного
В случае подозрения на сепсис, точно диагностировать заболевание и назначить правильное лечение могут:
- педиатр;
- иммунолог;
- инфекционист;
- гематолог.
Я предлагаю вам посмотреть короткий видеосюжет, в котором рассказывается, что такое сепсис новорожденных и какие существуют клинические рекомендации для стабилизации самочувствия.
Все мы знаем о таких детских заболеваниях, как ветрянка, краснуха или свинка и достаточно спокойно относимся при их проявлениях. Гораздо реже мы слышим о таком заболевании, как сепсис. Действительно, невовремя диагностированное заболевание, неправильно назначенное лечение может привести к летальному исходу.
Поэтому всегда стоит внимательно относиться ко всем отклонениям, которые вы замечаете в состоянии новорожденного, и в случае каких-либо сомнений обращаться за помощью к специалистам. Разумеется, не стоит себя накручивать лишний раз и переживать касательно этого вопроса, так как в первый месяц после рождения практически каждую неделю вас проведывает медсестра и ваш участковый педиатр.
В случае любого отклонения от нормы они смогут своевременно это диагностировать.
Источник: https://okrohe.com/deti/problemy/sepsis-novorozhdennyh.html

