Открытый артериальный проток. Баталов проток. Незаращение Баталова протока. Врожденный порок сердца
Содержание
Открытый артериальный Боталлов проток (ОАП): причины незаращения у детей, симптомы, как лечить
Солдатенков Илья Витальевич, врач-терапевт
Открытый артериальный проток (ОАП) – заболевание, возникающее вследствие нарушения нормального развития сердца и магистральных сосудов во внутриутробном и постнатальном периоде.
Врожденные пороки сердца обычно образуются в первые месяцы развития плода в результате атипичного формирования внутрисердечных образований.
Стойкие патологические изменения в структуре сердца приводят к его дисфункции и развитию гипоксии.
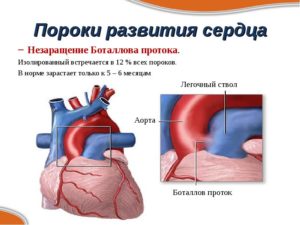
Артериальный (Боталлов) проток – структурное образование сердца плода, через которое кровь, выбрасываемая левым желудочком в аорту, переходит в легочной ствол и возвращается снова в левый желудочек.
В норме артериальный проток подвергается облитерации сразу после рождения и превращается в соединительнотканный тяж.
Наполнение легких кислородом приводит к закрытию протока утолщенной интимой и изменению направления кровотока.
У детей с пороком развития проток вовремя не закрывается, а продолжает функционировать. При этом нарушается легочное кровообращение и нормальная работа сердца. ОАП обычно диагностируется у новорожденных и грудничков, несколько реже у школьников, а иногда даже у взрослых. Патологию обнаруживают у доношенных детей, проживающих в районах высокогорья.
Этиология
Этиология ОАП в настоящее время до конца не изучена. Специалисты выделяют несколько факторов риска данного заболевания:
- Преждевременные роды,
- Низкий вес новорожденного,
- Авитаминозы,
- Хроническая гипоксия плода,
- Наследственная предрасположенность,
- Браки между родственниками,
- Возраст матери старше 35 лет,
- Геномные патологии — синдромы Дауна, Марфана, Эдвардса,
- Инфекционная патология в 1 триместре беременности, синдром врожденной краснухи,
- ВПС,
- Употребление алкоголя и наркотиков беременной, курение,
- Облучение рентгеновскими и гамма-лучами,
- Прием медикаментов при беременности,
- Воздействие химических веществ на организм беременной,
- Системные и обменные заболевания беременной,
- Внутриутробный эндокардит ревматического происхождения,
- Эндокринопатии матери – сахарный диабет, гипотиреоз и прочие.
Причины ОАП принято объединять в 2 большие группы – внутренние и внешние. Внутренние причины связаны с наследственной предрасположенностью и гормональными изменениями. К внешним причинам относятся: плохая экология, производственные вредности, болезни и пагубные привычки матери, токсическое влияние на плод различных веществ – лекарств, химикатов, алкоголя, табака.
ОАП чаще всего выявляют у недоношенных детей. Причем, чем меньше вес новорожденного, тем выше вероятность развития данной патологии.
Порок сердца обычно сочетается с аномалиями развития органов пищеварительной, мочевыделительной и половой систем.
Непосредственными причинами незаращения Боталлова протока в данном случае являются дыхательные расстройства, асфиксия плода, длительная кислородотерапия и парентеральное жидкостное лечение.
Симптоматика
Заболевание может протекать как бессимптомно, так и крайне тяжело. При малом диаметре протока нарушения гемодинамики не развиваются, а патология долгое время не диагностируется. Если диаметр протока и объем шунта значительны, симптомы патологии выражены ярко и появляются очень рано.
Клинические признаки:
- Бледность кожи,
- Цианоз, появляющийся при сосании, крике, напряжении,
- Похудение,
- Гипергидроз,
- Кашель, осиплость голоса,
- Слабое психофизическое развитие,
- Одышка,
- Слабость,
- Ночные приступы астмы, плохой сон,
- Аритмия, тахикардия, нестабильный пульс,
Дети с ОАП часто страдают бронхо-легочной патологией. Новорожденных с широким артериальным протоком и значительным объемом шунта сложно кормить, они плохо прибавляют в весе и даже худеют.
Если патология не была обнаружена на первом году жизни, то по мере роста и развития ребенка течение заболевания ухудшается и проявляется более яркими клиническими симптомами: астенизацией организма, одышкой, тахипноэ, кашлем, частыми воспалительными заболеваниями бронхов и легких.
Осложнения
Тяжелые осложнения и опасные последствия ОАП:
- Бактериальный эндокардит — инфекционное воспаление внутренней оболочки сердца, приводящее к дисфункции клапанного аппарата. У больных поднимается температура, появляется озноб и потливость. Признаки интоксикации сочетаются с головной болью и заторможенностью. Развивается гепатоспленомегалия, появляются кровоизлияния на глазном дне и мелкие болезненные узелки на ладонях. Лечение патологии антибактериальное. Больным назначают антибиотики из группы цефалоспоринов, макролидов, фторхинолонов, аминогликозидов.
- Сердечная недостаточность развивается при отсутствии своевременной кардиохирургической помощи и заключается в недостаточном кровоснабжении внутренних органов. Сердце перестает в полном объеме прокачивать кровь, что приводит к хронической гипоксии и ухудшению работы всего организма. У больных возникает одышка, тахикардия, отек нижних конечностей, быстрая утомляемость, нарушение сна, постоянный сухой кашель. Лечение патологии включает диетотерапию, медикаментозную терапию, направленную на нормализацию кровяного давления, стабилизацию работы сердца и улучшение кровоснабжения.
- Инфаркт миокарда — острое заболевание, обусловленное появлением в сердечной мышце очагов ишемического некроза. Проявляется патология характерной болью, которая не купируется приемом нитратов, возбуждением и беспокойством больного, бледностью кожи, потливость. Лечение проводят в условиях стационара. Больным назначают тромболитики, наркотические анальгетики, нитраты.
- Обратный ток крови через широкий артериальный проток может привести к ишемии мозга и внутримозговым кровоизлияниям.
- Отек легких развивается при переходе жидкости из легочных капилляров в интерстициальное пространство.
К более редким осложнениям ОАП относятся: разрыв аорты, несовместимый с жизнью; аневризма и разрыв артериального протока; легочная гипертензия склеротической природы; остановка сердца при отсутствии коррекционной терапии; частые ОРЗ и ОРВИ.
Диагностика
Диагностикой ОАП занимаются врачи различных медицинских специальностей:
- Акушеры-гинекологи следят за сердечными сокращениями и развитием сердечно-сосудистой системы плода,
- Неонатологи осматривают новорожденного и прослушивают сердечные шумы,
- Педиатры обследуют детей постарше: проводят аускультацию сердца и при обнаружении патологических шумов направляют ребенка к кардиологу,
- Кардиологи ставят окончательный диагноз и назначают лечение.
Общие диагностические мероприятия включают визуальный осмотр пациента, пальпацию и перкуссию грудной клетки, аускультацию, инструментальные методы исследования: электрокардиографию, рентгенография, УЗИ сердца и крупных сосудов, фонокардиографию.
Во время осмотра выявляют деформацию грудной клетки, пульсацию области сердца, смещение сердечного толчка влево. Пальпаторно обнаруживают систолическое дрожание, а перкуссионно — расширение границ сердечной тупости.
Аускультация — наиболее важный метод в диагностике ОАП. Его классическим признаком является грубый непрерывный «машинный» шум, обусловленный однонаправленным движением крови. Постепенно он исчезает, и появляется акцент 2 тона над легочной артерией.
В тяжелых случаях возникают множественные клики и грохочущие шумы.
Инструментальные диагностические методы:
- Электрокардиография не выявляет патологических симптомов, а только признаки гипертрофии левого желудочка.
- Рентгенологическими признаками патологии являются: сетчатый рисунок легких, расширение тени сердца, дилатация его левых камер, выбухание сегмента ствола легочной артерии, хлопьевидный инфильтрат.
- УЗИ сердца позволяет визуально оценить работу разных отделов сердца и клапанного аппарата, определить толщину миокарда, размеры протока. Допплерография позволяет максимально точно установить диагноз ОАП, определить его ширину и регургитацию крови из аорты в легочную артерию. Ультразвуковое исследование сердца позволяет обнаружить анатомические дефекты клапанов сердца, определить расположение магистральных сосудов, оценить сократительную способность миокарда.
- Фонокардиография — простой метод, позволяющий диагностировать пороки сердца и дефекты между полостями путем графической регистрации тонов и шумов сердца. С помощью фонокардиографии можно объективно документировать данные, полученные при выслушивании больного, измерить длительность звуков и интервалы между ними.
- Аортография — информативный диагностический метод, заключающийся в подаче контрастной жидкости в полость сердца и проведении ряда рентгеновских снимков. Одновременное окрашивание аорты и легочной артерии указывает на незаращение Боталлова протока. Получившиеся изображения остаются в электронной памяти компьютера, позволяя работать с ними неоднократно.
- Катетеризация и зондирование сердца при ОАП позволяет абсолютно точно поставить диагноз, если зонд свободно проходит из легочной артерии через проток в нисходящую аорту.
Зондирование полостей сердца и ангиокардиография необходимы для проведения более точной анатомической и гемодинамической диагностики.
Лечение
Чем раньше будет обнаружено заболевание, тем легче от него избавиться. При появлении первых признаков патологии, необходимо обратиться к врачу. Ранняя диагностика и своевременная терапия позволят повысить шансы больного на полное выздоровление.
Если ребенок теряет вес, отказывается от активных игр, синеет при крике, становится сонливым, испытывает одышку, кашель и цианоз, часто подвергается ОРВИ и бронхитам, следует как можно скорее показать его специалисту.
Консервативное лечение
Медикаментозная терапия показана больным со слабовыраженными клиническими признаками и отсутствием осложнений. Лекарственное лечение ОАП проводят недоношенным и детям до года. Если после проведения 3 курсов консервативной терапии проток не закрывается, а симптомы сердечной недостаточности нарастают, переходят к оперативному вмешательству.
- Больному ребенку назначают специальную диету, ограничивающую употребление жидкости.
- Респираторная поддержка необходима всем недоношенным детям с ОАП.
- Пациентам назначают ингибиторы простагландинов, которые активизируют самостоятельную облитерацию протока. Обычно используют внутривенное или энтеральное введение «Индометацина» или «Ибупрофена».
- Антибиотикотерапия проводится с целью предупреждения инфекционных осложнений – бактериального эндокардита и пневмонии.
- Мочегонные препараты – «Верошпирон», «Лазикс», сердечные гликозиды – «Строфантин», «Коргликон», ингибиторы АПФ – «Эналаприл», «Каптоприл» назначают лицам с клиникой сердечной недостаточности
Катетеризация сердца
катетеризация сердца
Катетеризацию сердца назначают детям, которым консервативная терапия не дала ожидаемого результата. Катетеризация сердца является высокоэффективным методом лечения ОАП с низким риском развития осложнений. Процедуру проводят специально обученные детские кардиологи.
За нескольких часов до катетеризации ребенка не следует кормить и поить. Непосредственно перед проведением процедуры ему делают очистительную клизму и инъекцию успокоительного. После того, как ребенок расслабится и заснет, начинают манипуляцию.
Катетер вводят в камеры сердца через один из крупных кровеносных сосудов. При этом нет необходимости производить разрезы на коже. Врач следит за продвижением катетера, глядя на экран монитора специального рентгеновского аппарата.
С помощью исследования проб крови и измерения кровяного давления в сердце он получает информацию о пороке. Чем опытнее и квалифицированнее кардиолог, тем эффективнее и успешнее пройдет катетеризация сердца.Катетеризация сердца и клипирование протока во время торакоскопии – альтернатива хирургическому лечению порока.
Оперативное лечение
Оперативное вмешательство позволяет полностью устранить ОАП, уменьшить страдания больного, повысить его устойчивость к физической нагрузке и значительно продлить жизнь. Оперативное лечение заключается в проведении открытых и эндоваскулярных операций. ОАП перевязывают двойной лигатурой, накладывают на него сосудистые клипсы, пересекают и ушивают.
Классическое хирургическое вмешательство представляет собой открытую операцию, которая заключается в перевязывании Боталлова протока. Операцию проводят на «сухом» сердце при подключении больного к аппарату ИВЛ и под общим наркозом.
Эндоскопический метод оперативного вмешательства является малоинвазивным и малотравматичным. На бедре делают небольшой разрез, через который вводят в бедренную артерию зонд. С помощью него к ОАП доставляют окклюдер или спираль, которым закрывают просвет. Весь ход операции отслеживается медиками на экране монитора.
Профилактика
Профилактические мероприятия заключаются в исключении основных факторов риска — стресса, приема алкоголя и лекарственных препаратов, контактов с инфекционными больными.
После хирургической коррекции патологии с ребенком необходимо заниматься дозированными физическими упражнениями и массажем в домашних условиях.
Отказ от курения и скрининг на генетические аномалии помогут снизить риск развития ВПС.
Профилактика возникновения ВПС сводится к тщательному планированию беременности и медико-генетическому консультированию лиц из группы риска.
Необходимо тщательно наблюдать и обследовать женщин, инфицированных вирусом краснухи или имеющих сопутствующую патологию.
Следует обеспечить ребенку надлежащий уход: усиленное питание, физическую активность, физиологический и эмоциональный комфорт.
Вывести все публикации с меткой:
Источник: https://sosudinfo.ru/serdce/oap/
Незаращение Боталлова протока | Диагностика и лечение в Израиле
Одним из врожденных пороков сердца является открытый артериальный проток. При этой патологии не наблюдается заращения Боталлова протока, существующего в норме у плода и участвующего в фетальном кровообращении. Во внутриутробном периоде он необходим для предотвращения повышения давления в правых отделах сердца, что достигается благодаря сбросу крови из просвета легочной артерии в аорту.
Уже при осуществлении ребенком первых дыхательных движений, благодаря выработке брадикинина, осуществляется сокращение гладкомышечных стенок артериального протока.
При этом его просвет значительно сужается и полностью закрывается в течение первых 20 часов жизни. На месте образования формируется рубец, существующий на протяжении всей жизни больного.
В некоторых случаях облитерация просвета затягивается до 5-8 недель, а в патологических условиях и вовсе не происходит.
Незаращение Боталлова составляет до 20% от числа всех врожденных пороков сердца. До 80% пациентов с таким диагнозом являются недоношенными. Также по статистике открытый артериальный проток в два раза чаще встречается у девочек.
При его наличии отмечаются определенные нарушения гемодинамики, проявляющиеся в патологическом поступлении части крови из аорты в легочную артерию.В результате венозная кровь малого круга кровообращения обогащается артериальной, что способствует нарушению газообмена и перегрузке левых отделов сердца.
Виды незаращения Боталлова протока
Различают несколько стадий развития заболевания:
- I – характеризуется незначительным повышением давления в легочной артерии и левых отделах сердца;
- II – диагностируется при присоединении перегрузки правого предсердия, нарастании сосудистого сопротивления в легочной ткани;
- III – выставляется при обнаружении склеротических изменений в легочных сосудах, значительном повышении сосудистого сопротивления в ткани легких, развитии легочной гипертензии.
Причины незаращения Боталлова протока
Причины развития такого порока сердца как открытый артериальный проток следующие:
- снижение чувствительности рецепторов стенки артериального протока к действию кислорода – определяют снижение интенсивности сокращения мышечных волокон протока;
- недоразвитие мышечных волокон в стенке протока – определяет недостаточное сокращение сосудистой стенки и отсутствие возможности для самостоятельного закрытия дефекта;
Эти нарушения могут наблюдаться у новорожденных, перенесших внутриутробную гипоксию, краснуху, ацидоз. Данное заболевание чаще встречается у недоношенных и детей с хромосомными заболеваниями, например, синдромом Дауна.
Симптомы незаращения Боталлова протока
Среди симптомов данного заболевания выделяют такие признаки:
- учащенное сердцебиение;
- наличие перебоев в работе сердца;
- одышка после физической нагрузки;
- общая слабость и повышенная утомляемость;
- бледность кожи;
- отставание в физическом развитии;
- частые простудные заболевания в анамнезе.
Диагностика незаращения Боталлова протока в Израиле
Для обследования пациентов с подозрением на наличие открытого артериального протока используются следующие диагностические исследования:
- Эхо-КГ – позволяет определить увеличение размеров левого предсердия и желудочка;
- рентгенологическое исследование грудной клетки – позволяет выявить характерные изменения в легочной ткани, а также расширение границ сердца и сосудистого пучка;
- допплеркардиография – необходима для уточнения направления тока крови, определения объема сбрасываемой крови;
- катетеризация сердца, аорты и легочной артерии – это исследование проводится с применением рентгенэндоваскулярного метода и позволяет провести прямую манометрию и аортрографию;
- электрокардиография – позволяет определить степень функциональной активности левой половины сердца.
Лечение незаращения Боталлова протока в Израиле
Незаращение Боталлова протока требует оказания медицинской помощи. В противном случае компенсаторные возможности миокарда быстро истощаются, организм стареет и умирает раньше времени. Именно поэтому израильские специалисты большое внимание выделяют диагностике и лечению этого заболевания у детей самого раннего возраста.
Для коррекции данного порока сердца может использоваться консервативная методика, основанная на применении препаратов на основе индометацина.
При введении его внутривенно удается заблокировать синтез простагландинов, способствующих расслаблению стенки Боталлова протока. После этого происходит спазм сосудистой стенки и дефект закрывается.
Однако консервативное лечение оказывается эффективным не во всех случаях и иногда приходится прибегать к выполнению хирургических вмешательств.
При выполнении хирургических вмешательств по поводу незаращения артериального протока израильские специалисты применяют малотравматичые передне- и заднебоковые доступы. После получения доступа к протоку выполняется его лигирование или прошивание. При выявлении короткого и широкого протока показано его пересечение. В некоторых случаях проводится пластика участка аорты.
Наиболее современной и безопасной методикой устранения Боталлова протока является манипуляция, выполняющаяся при помощи катетеризации сердца. В данном случае доступ к месту дефекта может быть получен через периферическую артерию, в которую вводится катетер.
Через этот тонкий проводник хирург под рентгенологическим или флюороскопическим контролем вводит специальные инструменты и синтетические материалы. Они используются для закрытия просвета артериального протока. Данная операция гораздо легче переносится пациентами всех возрастов, минимально травмирует организм, является бескровной и безболезненной.
После этого показатели гемодинамики постепенно приходят в норму, признаки легочной гипертензии исчезают и в большинстве случаев пациент полностью выздоравливает.
При выполнении качественной и своевременной операции показатели лечения пациентов с незаращением Боталлова протока в Израиле являются очень высокими.Внимание! Все поля формы обязательны. Иначе мы не получим Вашу информацию. Альтернативно пользуйтесь info@hospital-israel.ru
Источник: https://hospital-israel.ru/kardiologia/bolezni/nezarashhenie-botallova-protoka-i-lechenie-v-izraile/
Открытый артериальный проток (ОАП) у детей: причины, лечение
В норме, у ребенка после рождения происходит заращение открытого артериального протока (ОАП), в кардиологии также называемого Боталловым.
Но иногда этого не происходит, данная аномалия расценивается как порок сердца, хотя и считается наименее опасной и поддающейся коррекции, если была своевременно обнаружена. В основном она встречается у недоношенных младенцев (примерно в 0,8% случаев), у доношенных же – гораздо реже (около 0,2% случаев).
Механизм и причины развития патологии
Анатомия и функционирование сердца плода в утробе матери отличается от работы органа новорожденного ребенка и взрослого человека. Во время формирования эмбриона образуются вспомогательные протоки и отверстия.
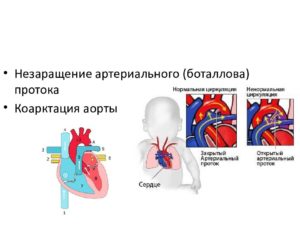
Артериальный проток связывает аорту с легочной артерией. Кровообращение осуществляется, минуя легкие, так как у плода они не работают. Кислород и другие необходимые элементы он получает через плаценту.
Пока плод формируется, легким нужно совсем немного крови. Лишняя жидкость перетекает через открытый Боталлов проток из легочной артерии в аорту. Сам проток представляет собой соустье от 4 до 12 мм в длину и диаметром от 2 мм до 9 мм.
С появлением малыша легкие начинают работать. Сосуды наполняются кровью из правого желудочка. Организм синтезирует специальное вещество, соединительная ткань разрастается и анатомически закрывает ранее открытый проток. Процесс длится в течение короткого времени – от суток до нескольких месяцев.
Однако, в силу некоторых причин, может происходить незаращение Боталлова протока. Этиология и патогенез заболевания до конца не изучены.
Известен лишь факторов, которые повышают риск развития этой патологии:
- преждевременные роды до 37 недель;
- низкий вес и недоношенность младенца;
- гипоксия плода или новорожденного;
- генные патологии;
- другие ВПС ребенка;
- острые и хронические заболевания беременной;
- наследственность;
- кровные браки;
- инфекционные болезни первые 10 недель;
- возраст женщины старше 35 лет;
- вредные привычки матери;
- бесконтрольный прием медикаментов;
- влияние химических веществ и радиационное облучение.
Классификация
Если по истечении трех месяцев Боталлов проток все еще остается открытым, то ребенку ставят соответствующий диагноз.
Существует два вида заболевания – изолированный и комбинированный порок. Первый встречается у 10% малышей. Второй может сочетаться с разными формами стеноза легочной артерии, дефектами межпредсердных перегородок, аневризмой аорты. Для определения вида заболевания нужна дифференциальная диагностика.
В результате дополнительного количества крови, поступающего через открытый проток, повышается нагрузка на сосуды легких.
По силе давления на артерию выделяют четыре степени тяжести заболевания:
- Нагрузка не превышает 40% от общего АД организма.
- Невысокая гипертензия артерии – от 40 до 75%.
- Наблюдается ток крови слева направо, давление более 75%.
- Давление уравнивается с общим АД, кровь течет справа налево.
Клиника незаращенного протока классифицируется на несколько фаз:
| Стадия | Период | Характеристика |
| I | Начальная адаптация (от 2 до 3 лет). | Первые проявления с периодическими обострениями. |
| II | Относительная компенсация, может продолжаться от 3 до 20 лет. | Понижение давления в легочных сосудах, увеличение нагрузки на правые отделы сердца. Без лечения смертность составляет 20%. |
| III | Поражение сосудистых стенок. Возрастная группа от 20 до 45. | Склеротические изменения крупных и мелких сосудов. Тяжелая легочная гипертензия. До 45 лет доживают всего примерно 40%. |
Если в детстве ребенку вовремя не был поставлен диагноз и лечение не проводилось, то во взрослом возрасте развивается легочная гипертензия. Появляется ограничение в физической активности, человек с трудом ухаживает за собой, что в конечном итоге ведет к инвалидности.
Способы диагностирования
Неонатолог должен заподозрить ОАП сердца у младенца с помощью аускультации, если на протяжении трех дней жизни шум не исчезает.
Чтобы подтвердить диагноз проводят инструментальные обследования:
- ЭКГ. Если проток узкий, то это обследование не сможет выявить патологию, будет виден лишь расширенный левый желудочек.
- Рентгенография легких. Определяет усиление легочного рисунка, расширенную тень сердца, патологию сосудистого пучка, наличие выпота в легких. Разновидностью рентгенографии является ангиография – подтверждает порок сердца. С помощью контрастного вещества удается выяснить направление движения кровотока.
- Фонокардиография. Визуально регистрирует кривой линией на бумажной ленте шум при сокращении и расслаблении сердца.
- ЭхоКГ (эхокардиография) или УЗИ. Дает возможность увидеть отделы сердца и клапанов в работе. Прибор преобразует отраженный ультразвук в изображение, которое выводится на монитор. Определяются параметры протока и толщина миокарда. Этот метод особенно информативен во время лечения ОАП, кардиолог может отследить динамику и оценить эффективность терапии.
- Зондирование сердца. Является диагностическим тестом, позволяющим обнаружить другие пороки. Катетер устанавливают в сосуд в районе паха и продвигают к сердцу. Через него вводят контрастный препарат, что дает возможность на рентгеновском снимке увидеть нарушения.
- МРТ сердца. Проводят при сочетанных патологиях – тяжелых легочных гипертензиях, ОАП и других пороках.
Диагностические мероприятия, подтверждающие заболевание, одинаковы для детей и взрослых. Последним чаще измеряют давление в камерах сердца с помощью зондирования.
Методы лечения
Для терапии незаращенного артериального протока используют консервативные и оперативные способы. Цель – перекрыть проток, тем самым восстановить функции сердца, избежать осложнений. Первый метод предполагает применение медикаментозных средств, второй – малоинвазивное вмешательство и полостные хирургические операции.
Маленькие артериальные протоки закрываются сами, без лечения. Облитерация отверстия у рожденных раньше срока в 75% случаев происходит до трех месяцев. После этого срока – вероятность закрытия стремится к нулю, самостоятельное заращение не происходит. Важно обнаружить патологию и начать лечение как можно раньше. Своевременно оказанная помощь – залог полного выздоровления ребенка.
Медикаментозная терапия
Этот вид лечения показан маленьким пациентам со стертыми симптомами, не имеющим осложнений. Чем меньше возраст ребенка, тем выше эффект от терапии. Детям показаны НПВС (нестероидные противовоспалительные средства). Они противодействуют веществу, которое мешает заращению протока. Чаще всего используют Индометацин или Ибупрофен. Их вводят внутривенно, по определенной схеме.
Кроме того, ребенку назначают мочегонные средства, сердечные гликозиды. Для профилактики осложнений добавляют антибактериальные препараты. Обязательны различные способы подачи дыхательной смеси для вентиляции легких. Если признаки недостаточности усиливаются, а проход не закрылся после трех курсов терапии – ребенку нужна операция.
Открытое хирургическое вмешательство
В детской кардиохирургии применяются полостные операции и эндоваскулярные вмешательства.
Показаниями для операции по закрытию открытого Боталлова протока являются:
- медикаментозное лечение не дало эффекта;
- кровь из аорты проникает в легочную артерию;
- высокое давление в сосудах, есть застойные явления;
- неподдающиеся лечению бронхопневмонии;
- нарушение сердечной деятельности.
К числу противопоказаний относятся острые нарушения работы сердца, повышение давления в сосудах легких, прочие болезни и состояния, которые могут привести к летальному исходу пациента.
Наиболее подходящий возраст для оперативного вмешательства – от двух до пяти лет. Расширенный до 9 мм проток оперируют спустя три дня после рождения. Если симптомы появились после пубертатного периода, дефект устраняют в любом возрасте.
Открытая операция требует определенной подготовки. Необходимо сдать анализы, провести дополнительные обследования. Кардиохирург оперирует под общим наркозом, делая разрез меж ребер.
Существует несколько методов закрытия отверстия:
- Один из старых способов – лигирование, то есть перевязка Боталлова протока ниткой.
- Клипирование предусматривает наложение на сосуд зажима или клипсы.
- Еще один способ устранения дефекта – это рассечение артериального протока с последующим ушиванием обоих концов.
Подобные операции дают неплохой результат. Специалист может перекрыть проток любого диаметра, что особенно важно для недоношенных детей. Иногда требуется повторная операция.
Для реабилитации после полостной операции необходимо от двух до шести недель. В зависимости от возраста и состояния, ребенку присваивают определенную группу здоровья.
Малоинвазивные вмешательства
Преимущество таких методов – быстрое восстановление пациента, минимальный риск инфекционного воспаления сердца. Подобные манипуляции делают и взрослым, и детям под наркозом.
Закрытие соустья выполняют специальным приспособлением. Спиральная эмболизация применяется при закрытии малоразмерных протоков.
Через введенный в сосуд бедра проводник, спираль направляют к аорте и устанавливают в нужном положении.
Если у пациента короткий и широкий проток, окклюзия спиралью невозможна по техническим причинами. В такой ситуации закрытие выполняют с помощью окклюдера, используя такую же методику.В сложенном виде устройство не более 3 мм в диаметре. Он изготовлен из специального сплава, имеет сетчатую структуру, не вызывает отторжения организмом.
Раскрываясь – окклюдер расширяется, и прекращает ток крови.
Использование новых технологий дало возможность большую часть операций по закрытию ОАП выполнять путем чрескожных вмешательств.
Показаниями к проведению операции являются:
- открытое соустье любого размера;
- ток крови от аорты к артерии легких;
- отсутствие эффекта от консервативного лечения.
Противопоказаниями для данного метода являются следующие случаи:
- ток крови происходит от легочной артерии к аорте;
- необратимые изменения сердца и легких;
- стриктуры сосудов, их атипичное расположение;
- бедренная артерия менее 2 мм в диаметре;
- инфекционно-воспалительные заболевания сердца.
К преимуществам способа относят малую травматизацию кожно-мышечного слоя и небольшой риск появления осложнений. Восстановительный период занимает до двух недель. Иногда отверстие может снова увеличиваться, возникает реканализация, в этом случае – проводится повторная операция.
Возможные осложнения
Незаращение протока считается врожденным белым пороком. При этом венозная кровь не смешивается с артериальной в большом круге кровообращения. Если проблема не решена вовремя, порок трансформируется в синий порок – движение крови происходит справа налево. Давление на легочную артерию влияет на сократимость сердечной мышцы. Застойный процесс вызывает эндокардит.
Широкий проток приводит к увеличению размеров сердца. Расширение камер органа вызывает аритмию, скачки давления повышают риск развития инсультов. Из-за растяжения сердечной мышцы возникают аневризмы ее стенок и сосудов протока.
Происходят дистрофические и склеротические изменения ткани легких. Присоединение инфекции приводит к постоянным бронхопневмониям. При ОАП может развиться гемодинамически значимый стеноз сосудов. На сердце возникают участки ишемического поражения тканей, что является предпосылкой к развитию инфаркта миокарда.
Реже встречаются следующие последствия: разрыв протока, несовместимый с жизнью, остановка сердца.
Прогноз
Кардиологи стараются проводить операции на раннем этапе развития патологии. Когда родители отказываются от помощи или препятствуют профилактическим осмотрам, вероятность смерти детей многократно повышается. Люди с открытым артериальным протоком большого размера без надлежащей терапии редко доживают до 40 лет.
Медикаментозная терапия помогает избавиться от проблемы в 80% всех случаев. Смертность при оперативных вмешательствах не превышает 3%, в основном это недоношенные малыши. Через некоторое время проток может открыться. Процент таких детей составляет 0,1% от всех прооперированных.
В целях профилактики, перед планированием ребенка, необходима генетическая консультация, особенно если в анамнезе у кровных родственников были или есть проблемы с сердцем. При своевременном выявлении заболевания, правильно поставленном диагнозе и подобранном лечении – прогноз благоприятный. После закрытия протока дискомфорт и все симптомы исчезают.
Источник: https://infoserdce.com/sosudi/otkrytyj-arterialnyj-protok/
Порок сердца: открытый артериальный проток
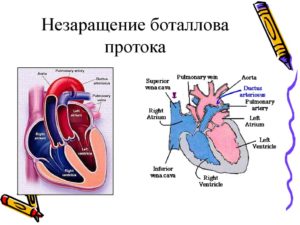
Открытый артериальный проток (ОАП), или открытый Боталлов проток, — распространенный порок сердца, который со временем приводит к сердечной недостаточности и гибели. Симптомы патологии могут быть видны уже у новорожденного, а могут не проявляться до подросткового и даже взрослого возраста. Почему сердце страдает при таком пороке и что рекомендуют врачи, расскажет IllnessNews.
Боталлов проток в сердце плода
Одна из главных функций крови — насыщение клеток кислородом. Его переносит артериальный поток, идущий от сердца. После венозная кровь возвращается в камеры сердца и выталкивается в сосуды легких, где снова насыщается кислородом.
Но у плода легкие не задействованы в системе кровообращения, а кислород поступает через пуповину.
Смена потоков в этот период происходит непосредственно в сердце, через два анатомических отверстия — артериальный проток между аортой и легочной артерией и через овальное окно между предсердиями.
С рождением и первым криком ребенка легкие открываются, к ним поступает кровь.
Теперь, чтобы сердце функционировало правильно, артериальный и венозный потоки должны быть разделены, а значит, в артериальном протоке и овальном окне больше нет необходимости. В норме они закрываются и перестают функционировать.
Боталлов проток закрывается в течение 20 часов после рождения, а полная облитерация (заращение шунта) наступает до 3-8 недель. Однако в некоторых случаях этого не происходит.
Открытое овальное окно является лишь аномалией развития и часто вообще воспринимается как индивидуальная особенность строения. А вот открытый артериальный проток — порок сердца, который требует обязательного лечения. По разным данным, без операции на сердце люди с ОАП живут до 25-40 лет.
Факторы, провоцирующие болезнь сердца
ОАП встречается преимущественно у недоношенных детей. По статистике, у новорожденных весом менее 1700 г он диагностируется в 40% случаев, а если малыш родился весом до 1 кг — вероятность порока составляет 80%.
Крайне редко патологию фиксируют у доношенных детей. Поэтому ключевыми причинами порока сердца становятся те, что приводят к преждевременным родам.
Например, различные инфекционные заболевания женщины, курение во время беременности и злоупотребление алкоголем, травмы и прочее.
Среди других факторов риска, приводящих к незаращению Боталлова протока, врачи относят такие:
- Синдром дыхательных расстройств у новорожденного.
- Асфиксия в родах.
- Наличие других пороков сердца.
- Наследственность.
- Синдром Дауна.
- Краснуха при беременности, особенно опасна болезнь, перенесенная женщиной в 1-м триместре.
- Некомпенсированный сахарный диабет во время беременности.
- Прием медикаментов, воздействие радиации.
Симптомы ОАП
Открытый Боталлов проток составляет 9,8% из всех врожденных пороков сердца. Его тяжесть и прогнозы сильно зависят от ширины шунта — чем она больше, тем сложнее организму компенсировать патологию. В результате артериальный и венозный потоки крови смешиваются, сердце и легкие испытывают сильные перегрузки, может развиваться легочная гипертензия, а за ней — сердечная недостаточность.
Дети с ОАП отличаются замедленным ростом и развитием, они слабы, часто болеют, у них плохой аппетит и быстрая утомляемость. Если проток достаточно широкий, симптомы проявятся уже в первые месяцы, родители могут заметить такие особенности:
- Бледность (ОАП относится к так называемым «белым» порокам сердца), которая постепенно сменяется синюшностью кожи.
- Частое дыхание, одышка после еды или плача.
- Плохой набор веса.
- Отставание в развитии.
Если же проток небольшой, он может не проявляться на протяжении первых лет. Заподозрить наличие патологии можно по таким общим признакам:
- Быстрая утомляемость.
- Болезненность, частые ОРЗ, бронхиты, пневмонии.
- Тахикардия.
- Повышенная потливость.
Открытый артериальный проток приводит к прогрессирующей сердечной недостаточности и со временем у всех детей возникают и прогрессируют ее симптомы.
В некоторых случаях у пациентов развиваются сопутствующие болезни сердца . Так, для больных с ОАП характерно наличие бактериального эндокардита — воспаления внутренней оболочки сердца.
Также в Боталловом протоке могут образовываться аневризмы, их разрыв становится причиной смерти.
Диагностика порока сердца у детей
Выявить открытый Боталлов проток, когда он достаточно узкий, в первые годы жизни малыша сложно. Чаще всего заподозрить диагноз может только кардиолог после выслушивания грудной клетки — при такой патологии хорошо слышен постоянный систоло-диастолический шум. Если он выявлен, врач назначит ребенку дополнительные обследования:
- ЭКГ (видна перегрузка левого желудочка).
- ЭхоКГ (с помощью УЗИ можно обнаружить сам шунт, определить его размеры и форму).
- Рентген грудной клетки (на нем могут быть видны структурные изменения миокарда — кардиомегалия, увеличение сердца за счет растяжения левых отделов).
- Фонокардиография (более четкое выслушивание шумов).
Некомпенсированный порок сердца может приводить к деформации грудной клетки. У детей заметно изменение цвета кожи на белый или синюшный. При обнаружении открытого артериального протока очень важно обследовать ребенка и на другие пороки, поскольку нередко он сопровождается дополнительными патологиями.
Операции на сердце и другие методы
Консервативное лечение ОАП назначается только для недоношенных детей в возрасте до 1 месяца. В этот период Боталлов проток еще может зарасти сам, поэтому врачи применяют препараты, стимулирующие облитерацию. В том случае, если после такой терапии у ребенка все еще диагностируется ОАП, назначается операция на сердце.
Существует несколько видов хирургических вмешательств, устраняющих этот порок. Все их можно разделить на открытые операции на сердце и эндоваскулярные методы.
Первые подразумевают открытие грудной клетки и перевязку или клипирование протока.
Но поскольку они сопряжены с серьезными рисками для здоровья ребенка и требуют длительной послеоперационной реабилитации, все чаще их заменяют малоинвазивными методами.Эндоваскулярные операции проходят намного проще. Хирург делает прокол в крупной артерии, через которую вводит катетер с «заглушкой» (окклюдером или спиралью).
Катетер постепенно по сосудам вводится в Боталлов проток, после чего «заглушка» остается в нем, перекрывая ток крови. Операция на сердце проводится под контролем рентгена — все происходящее врач видит на экране.
После процедуры пациент остается в стационаре еще на 1-3 дня.
Хирургические методы лечения ОАП полностью устраняют порок сердца. И если проток перекрывается до того, как в миокарде или сосудах произошли структурные изменения, сердце человека остается здоровым.
Источник: https://illnessnews.ru/porok-serdca-otkrytyi-arterialnyi-protok/
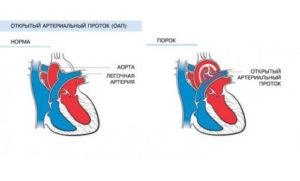
Баталов проток. Незаращение Баталова протока. Врожденный порок сердца
Система кровоснабжения человека включает в себя главный орган, сердце и выходящие от него артерии, возвращающиеся обратно от тканей венами. Правильное ее функционирование обусловливается нормальным анатомическим строением и гемодинамическими условиями. В случае нарушения одного из этих двух условий происходит и повреждение кровоснабжения остальных органов.
Актуальность
К сожалению, частота врожденных пороков развития с каждым годом все нарастает. Связано это в первую очередь с ухудшением экологической обстановки и недостатками здоровья самих родителей.
Как учат педиатры, готовиться к рождению ребенка нужно начинать еще со своего детства, подразумевая тем самым, что оба супруга при планировании семьи должны тщательно позаботиться о себе. Так, за долгое время до беременности стоит отказаться от вредных привычек, вылечить хронические заболевания, будущей матери — скорректировать зрение, питание, нормализовать отдых.
Однако все же происходят и такие случаи, когда в здоровой семье рождаются дети с врожденными пороками развития. А потому в разные сроки гестации женщина обязательно должна периодически проходить ультразвуковое исследование, которое позволяет выявить внутриутробно нарушения плода.
Но даже диагностика такового процесса не означает необходимость прерывания беременности, ведь и медицина не стоит на месте, и в настоящее время большинство врожденных пороков лечится. Одним из таких ярких примеров является незаращенный артериальный (Баталов) проток.
Система кровообращения плода значительно отличается от таковой у взрослого. Это обусловливается особым питанием его во время внутриутробного развития – через плаценту из крови матери в его собственную кровь поступают все необходимые ему для роста вещества, в том числе и кислород.
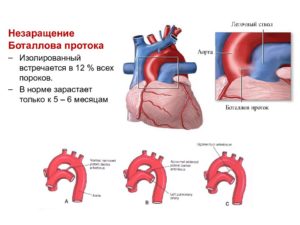
А потому необходимость в дыхательной и пищеварительной системе на период до рождения просто-напросто отсутствует, в то время как сердечно-сосудистая система работает в усиленном режиме. Одними из важнейших особенностей ее являются овальное окно в межпредсердной перегородке и Баталов проток.
При помощи последнего аорта соединяется со стволом легочной артерии, и так кровь матери в обход легочных сосудов попадает в большой круг кровообращения плода.В норме в первые часы жизни младенца, когда расправляются его легкие, и он начинает дышать самостоятельно, он должен стенозировать, а в течение первых дней – полностью облитерироваться и превратиться в связку. Однако если этого не происходит, и остается открыт Баталов проток, то возникают тяжелые гемодинамические нарушения в системе кровоснабжения ребенка.
Операция
Однако метод лечения этой патологии не так сложен, ведь единственной проблемой остается открытый Баталов проток. Операция становится единственным вариантом его терапии, ведь консервативные методы на него не действуют.
Проводят хирургическую коррекцию порока обычно в 5-10 лет, но лучшим возрастом для этого считается 3-5 лет. Главное, чтобы это произошло до полового созревания, когда наступит перестройка гормонального фона организма, и он будет нуждаться в большем кровоснабжении.
Есть данные о единичных случаях проведения лечения в зрелом возрасте после поздней диагностики порока. В процессе операции Баталов проток просто ушивают или перевязывают чрессосудистым доступом из бедренной артерии для наименьшей травматизации тканей малыша.
Все это происходит под контролем ангиографии и при помощи эндоскопических устройств. Такая мини-операция уже активно разработана хирургами и не является сложной.