Остеохондропатия пяточной кости у ребенка. Остеохондропатия пяточной кости у детей лечение народными средствами
Содержание
Остеохондропатия пяточной кости у ребенка. Остеохондроз пяточной кости у ребенка лечение
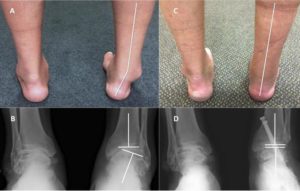
Рентгеновский снимок пятки
Остеохондропатия пяточной кости для специалистов по сей день остается загадкой, потому что провоцирующий ее развитие механизм до сих пор не выявлен. Считается, что немаловажную роль в этом процессе играют такие патогенные факторы, как:
- чрезмерные нагрузки на сухожилия стоп;
- микротравмы;
- системные сбои в организме.
Но, так как организм малышей нередко, в силу своего возраста, защищен от большинства известных патогенных факторов, механизм развития болезни не до конца понятен.
Дегенеративное изменение костной структуры ног у ребенка нередко называют результатом травмирующих нагрузок.
Многие медицинские специалисты сходятся во мнении, что травмы в области коленного сустава или пяточной кости способны вызвать развитие остеохондропатии. Поврежденная ткань с течением времени перерождается.Она способна активировать аналогичный дегенеративный процесс в «неповрежденной» кости прилегающей к больному участку. Нередки случаи, когда болезнь может:
- передаться по наследству, если недуг регулярно обнаруживается у близких родственников;
- стать результатом нарушений в работе эндокринной системы и плохого усвоения кальция;
- указывать на наличие активных патологических процессов в организме;
- стать результатом нарушения кровообращения – наиболее часто называемая причина.
В зависимости от возраста патология имеет «свою» локализацию, в которой ее обычно впервые диагностируют.
Взрослые пациенты и подростки чаще всего страдают от поражения гиалинового хряща, дети старшего возраста – эпифизарной зоны. А у малышей дегенеративному процессу обычно подвергается центральная часть кости. Но вне зависимости от своей локализации, без надлежащего ухода, болезнь наносит огромный, порой необратимый вред их организму.
Этапы развития
Ребенок на костылях
Остеохондропатия бугра пяточной кости вне зависимости от возраста пациента может быть вызвана нарушениями кровообращения. Но, вне зависимости от того, так ли это или нет, дальнейшие прогнозы при отсутствии надлежащего подхода неутешительные. Болезнь развивается постепенно и состоит из нескольких этапов:
- асептический некроз костной ткани;
- перелом и частичная фрагментация;
- рассасывание некротических костных тканей;
- восстановление поврежденных участков – при правильно поставленном диагнозе;
- воспаление или развитие деформирующего остеоартроза – при отсутствии лечения.
Асептическое некротизирование апофиза пяточной кости является первым этапом заболевания и включает в себя несколько процессов.
Являясь результатом нарушения нормального питания тканей из-за повреждений кровеносных сосудов или в силу иных причин, оно представляет собой своеобразную гибель тканей костей пятки от голода. Этот процесс достаточно растянут во времени, и практически никогда не доставляет больному дискомфортных ощущений. Продолжительность данного этапа нередко может составлять не менее шести месяцев.
Полгода развитие остеохондропатии не приносит малышу никаких серьезных проблем или дискомфортных ощущений. Учитывая, что выявить болезнь на начальном этапе очень сложно, родители могут не догадываться о том, что в организме ребенка начался патологический процесс.
О его наличии можно узнать на второй стадии заболевания. Она также продолжается в среднем около шести месяцев.
Но в отличие от первой позволяет при помощи рентгенологического исследования увидеть нарушения в костной структуре, ставшие результатом дегенеративного процесса.
Третий этап характеризуется фрагментированием пяточных костей. В разрушенной некрозом костной ткани развивается воспалительный процесс, повреждённые участки постепенно растворяются организмом. Неповреждённые связываются между собой тяжами соединительной ткани.
Рентген позволяет увидеть, что пяточная кость превратилась в структуру, состоящую из отдельных частей, соединенных между собой «нитями» соединительной ткани. Очень важно на этом этапе обеспечить правильное лечение, так как от этого зависит дальнейшее здоровье ног малыша.Одним из обязательных условий нередко становится ограничение их подвижности для того, чтобы процесс регенерации протекал эффективнее.
Заключительным этапом при условии своевременной диагностики и выбора правильного лечения становится перестройка костной ткани, и полное восстановление формы пяточной кости.
Если все сделано правильно и своевременно, результатом становится регенерация естественней формы пораженных костных структур.
Диагностика и консервативная терапия
Обследование стопы
Диагностика ОХП – первый, достаточно сложный, этап избавления от этого непростого заболевания. Его первая стадия, как было сказано выше, протекает достаточно незаметно и без какой-либо симптоматики, позволяющей вовремя себя диагностировать.
Остеопатия, являющаяся методом диагностики и лечения при помощи рук врача, здесь может быть не столь эффективна. Поэтому большинство диагнозов ставятся уже на начале второй стадии. В этом помогает рентгенологическое исследование. Именно с его помощью можно наиболее точно подтвердить или опровергнуть наличие заболевания.
Рентгенологический снимок костной структуры обеих стоп сравнивается между собой и тщательно обследуется на наличие отклонений от нормы.
Если возникает необходимость, малышу могут дополнительно провести рентгенологическое исследование сосудистой системы стоп. Это необходимо, если причиной, вызвавшей остеохондропатию, становится недостаточное обеспечение костной ткани питательными веществами. В таком случае лечение требует устранения не только последствий, но и причины заболевания – проблем с сосудами.
Порой эффективна и консервативная методика терапии – первые медицинские рекомендации врачей после диагностики дегенеративных процессов в пяточной кости. Но консервативные методы вылечить недуг не помогут, их задача заключается в другом.
Они призваны купировать болевые синдромы пациента благодаря обеспечению стопам, пяткам или поражённым суставам полного покоя. Сильные болевые синдромы купируются назначенными врачом анаболиками.
Обязательно больному назначается курс витаминов и противовоспалительных препаратов, которые выбираются исходя из его возраста.
Комплексное лечение
Консервативное лечение даст результат только в сочетании с комплексом других лечебных процедур. Они включают в себя постельный режим, использование костылей для передвижения по необходимости. Чтобы купировать симптомы острого периода течения болезни лечащий врач может назначать:
- микроволновую терапию;
- электрофорез новокаина и анальгина;
- специализированные компрессы и ванны;
- аппликации озокеритом;
- витаминные комплексы.
В особо тяжелых случаях развития болевых симптомов, которые не поддаются купированию, сильными обезболивающими препаратами, вызывающий их нерв может быть пересечен хирургическим путем.
Это позволит немного увеличить подвижность больного и даже даст возможность ему получать легкие физические нагрузки. Но усечение нерва не вылечит от остеохондропатии. Это поможет только «отключить» сигналы, поступающие в мозг из повреждённой области.
Иногда, вместе с болью в пятке, в результате данной операции пропадает чувствительность эпидермиса.Если лечением не заниматься самому, после регенерации костной ткани на ногах не появятся опять выпирающие участки кости, требующие оперативного вмешательства. Для профилактики возможного рецидива болезни показан общий массаж и массаж ступней средней интенсивности.
Как диагностируется заболевание?
Для диагностики остеохондропатии делается рентген. На снимке нарушения структурных рисунков апофиза, фрагментация, искаженные расстояния между костью пятки и апофизом виды четко. На больной ноге неровность контуров будет выражена сильнее, чем на здоровой. Перед тем, как направить больного на рентген, врач проводит осмотр ног и выслушивает жалобы.
При тяжелых формах болезни Шинца (пяточной) на рентгеновском снимке будет отчетливо выражено отделение частей краевой кости. Также данная патология всегда сопровождается увеличением расстояния между апофизом и костью пятки.
В ряде случаев доктор назначает проведение дифференциальной диагностики. Ее прохождение позволит исключить наличие других патологий со схожей симптоматикой и аналогичными изменениями в кости.
Как и чем снять боль в спине?
Симптомы и проявления
Снижение качества и комфорта жизни заболевшего может выражаться в:
- Прежде всего – не дающем покоя болевом синдроме в пяточной и носочной области.
- Изменения в походке – и взрослые, и дети стараются меньше наступать на пятку, давление на которую причиняет боль. Если имеет место поражение сразу обеих конечностей, человек переносит вес на переднюю половину стопы и ходит едва ли не на носочках.
- Ноги быстро устают даже после непродолжительных прогулок.
- Над бугорком на пяточной кости развивается заметная опухлость.
- Кожа вокруг больного места постепенно атрофируется, отекает, ее чувствительность становится повышенной, в том числе и на подошвенной стороне.
Неправильное перераспределение веса приводит к значительному риску столкнуться с:
- тяжелым плоскостопием;
- вальгусным искривлением большого пальца;
- деформацией формы 2 и 3 пальца
Показания к ревизионному эндопротезированию ТБС
Медицинский центр Шаарей Цедек (больница Шаарей Цедек)
ПозвонитьНаписать
Источник: https://pro-acne.ru/pro-sustavy/osteohondropatiya-pyatochnoj-kosti-u-detej-prichiny-i-lechenie-narodnymi-sredstvami.html
Болезнь Халунгда-Шинца
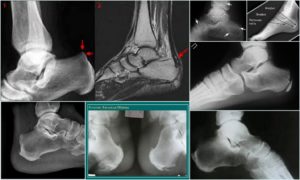
Болезнь Шинца, или остеохондропатия бугра пяточной кости, – это мало кому известное заболевание, но это вовсе не значит, что оно редко встречается. Наоборот, данная патология широко распространена, особенно среди детей возрастом 10-16 лет.
Впервые остеохондропатию апофиза пятки описал Хаглунд в 1907 году, а затем Шинц в 1922 году, как асептический некроз бугра пяточной кости. Поэтому в некоторой литературе недуг встречается еще под названием болезнь Хаглунда-Шинца.
Как уже было сказано, патология встречается преимущественно у детей, у взрослых ее диагностируют в единичных случаях. Чаще болеют девочки 12-16 лет.
Болезнь Шинца у детей – в чем ее суть
Пяточная кость является самой крупной костью стопы человека. По строению данную анатомическую структуру относят к губчатым костям.
Именно этот участок ноги испытывает колоссальные нагрузки при ходьбе, беге, прыжках и прочих видах двигательной активности человека.
Пяточная кость принимает участие в образовании сразу нескольких суставов, к ней прикрепляется большое количество важных связок и сухожилий.
На задней поверхности пяточная кость имеет выступ, который называется пяточным бугром и поражается при развитии болезни Шинца у детей. К бугру пятки крепится ахиллово сухожилие и подошвенная связка – анатомические образования, которые находятся в постоянном напряжении при движении.
В силу негативного воздействия некоторых факторов, в зоне апофиза (бугра) пятки возникает асептический некроз. Как правило, провоцирующим событием является постоянная и чрезмерная нагрузка на данную часть стопы.
Из-за такой перегрузки, а также в силу некоторых генетических, обменных и других причин, апофиз пяточной кости не получает с током крови необходимое количество кислорода и питательных веществ, что приводит к некрозу костной ткани.
Состояние еще более усугубляет нарушение тонуса сосудов этой зоны, которое практически всегда сопровождает развитие остеохондропатии.
Некроз носит асептический характер, то есть костная ткань разрушается без развития воспаления и участия инфекционных агентов.При болезни Шинца поражается апофиз (бугор) пяточной кости
Схематически можно выделить несколько стадий развития болезни Шинца:
- Некроз. Из-за нарушения кровотока части костной ткани пяточной кости на фоне перегрузок возникает очаг асептического разрушения апофиза.
- Формирование вдавленного перелома. Разрушенная часть костной ткани не может выдерживать прежние нагрузки и вдавливается внутрь кости с формированием импрессионного перелома пятки.
- Фрагментация апофиза. Омертвевшая часть костной ткани начинает распадаться на отдельные части.
- Рассасывание некротических масс. Клетки иммунной системы проникают внутрь поврежденной кости и постепенно «рассасывают» омертвевший участок костной ткани.
- Заживление. Это финальная часть развития болезни, во время которой пораженный апофиз замещается соединительной тканью, на месте которой в последующем формируется новая и здоровая кость.
Причины и предрасполагающие факторы
Истинной причины, почему у ребенка развивается болезнь Шинца, на сегодняшний день так и не установлено, но известны факторы риска данной патологии:
- постоянные или частые нагрузки на мышцы и связки нижних конечностей;
- занятие некоторыми видами спорта, которые предполагают повышенную нагрузку на стопы (например, легкая атлетика);
- генетическая предрасположенность к развитию остеохондропатии;
- эндокринные заболевания и обменные нарушения;
- патология сосудов нижних конечностей;
- нарушение процессов формирования новой костной ткани;
- патология кальциево-фосфорного обмена;
- нервно-трофические расстройства нижних конечностей, например, при сахарном диабете.
Дети, которые активно занимаются спортом, находятся в группе риска развития болезни Шинца
Симптомы заболевания
Как правило, заболевание развивается, начиная с периода полового дозревания ребенка, но может встречаться и в более раннем возрасте.
При этом начало болезни может быть как острым, так и практически незаметным с постепенно нарастающей симптоматикой. Боль чувствуется в области бугра пяточной кости, возникает после физической нагрузки.
После отдыха болезненные ощущения значительно ослабевают.
В месте крепления ахиллова сухожилия к пяточной кости у некоторых пациентов возникает небольшая припухлость, но характерные симптомы для воспалительного процесса (покраснение, пульсирующая боль, чувство распирания) не наблюдаются.
Важно! Характерной отличительной чертой болевого синдрома в пятке при болезни Шинца является появление дискомфорта и боли при вертикальном положении человека сразу после опоры на стопу или через несколько минут, при этом болевые ощущения не развиваются ночью и в покое.
Патология может иметь различную степень выраженности. Часть маленьких пациентов практически не замечают появившегося дискомфорта и ведут привычный образ жизни.
У других боль настолько выражена, что полностью исключаются движения с опорой на пятку. Они ходят, опираясь на переднюю или боковую часть стопы.
Некоторые для облегчения двигательной активности прибегают к использованию дополнительной опоры (трость, костыли).
На фото заметен отек и покраснение места крепления ахиллова сухожилия к пяточному бугру при болезни Шинца
Из внешних признаков болезни можно отметить:
- неинтенсивное покраснение области крепления ахиллова сухожилия к пятке;
- повышенную чувствительность кожи над областью поражения;
- отсутствие боли при пальпации апофиза пяточной кости;
- умеренно выраженную атрофию мышц голени;
- затруднение разгибания и сгибания ноги в голеностопе из-за болевого синдрома.
Методы диагностики
Похожая статья:Лечение пяточной шпоры дома
Диагноз остеохондропатии данной локализации может установить врач ортопед на основании характерных жалоб и данных объективного осмотра, описанных выше, также в обязательном порядке учитываются анамнестические данные и выявленные факторы риска патологии, подтвердить правильность диагноза помогает рентген.
Рентгенологическую фотографию выполняют в боковой проекции. На рентгенограммах выявляют уплотнение пяточного апофиза, расширение щели между апофизом и пяточной костью, пятнистую структуру ядер окостенения пятки, фрагментацию бугра, его перестройку – формирование нового губчатого вещества пораженной кости.
В тяжелых для диагностики случаях может понадобиться компьютерная или магнитно-резонансная томография.Проводить дифференциальную диагностику, в первую очередь, нужно с такими заболеваниями, как пяточный бурсит, периостит, остеомиелит, туберкулезное поражение костей, злокачественные или доброкачественные новообразования, острые воспалительные процессы.
Рентгенография позволяет подтвердить диагноз болезни Шинца в большинстве случаев
Лечение
Как же лечить болезнь Шинца и нужно ли вообще лечение? Как правило, в большинстве случаев никаких специальных терапевтических мероприятий не требуется, достаточно лишь избавиться от известных факторов риска патологии и соблюдать некоторые ограничения в физической активности в момент обострения недуга. Но если патология сопровождается постоянным чувством боли, то лечение необходимо. Оно может быть консервативным и хирургическим.
При обострении недуга первым делом исключаются все физические нагрузки на больную ногу и назначается полный покой. С этой целью могут даже использоваться специальные лонгеты или бандажи для нижней конечности.
Специальная ортопедическая лонгета для обеспечения полного покоя пораженной стопе при болезни Шинца
Чтобы избавить пациента от мучительной боли назначаются медикаментозные средства (но только на период обострения). С этой целью используют нестероидные противовоспалительные препараты.
Наиболее безопасными средствами из этой группы для детей считаются парацетамол и ибупрофен.
У детей старше 14 лет по показаниям врача могут быть использованы и прочие препараты из этой группы – диклофенак, нимесулид, напроксен, кетопрофен.
В комплексе дополнительно назначаются медикаменты для улучшения процессов микроциркуляции, витамины (особенно группы В). Местно применяют обезболивающие мази, компрессы с Димексидом, домашние средства от боли при ушибах (например, компресс с медом и капустным листом).
В обязательном порядке медикаментозное лечение дополняют физиопроцедурами и массажем. Отличный противовоспалительный, обезболивающий и восстановительный эффект имеют такие процедуры:
- ультразвук с гидрокортизоновой мазью;
- электрофорез с лидокаином, пирогеналом, лидазой;
- озокеритные и парафиновые аппликации;
- ударно-волновая терапия;
- магнитотерапия;
- теплые ванны с эфирными маслами и настоями лекарственных трав, которые можно делать даже самостоятельно дома.
Ударно-волновая терапия позволяет быстро избавиться от боли в пятке
Дополнить консервативную терапию можно безопасными для ребенка народными средствами, лечебной физкультурой. Только прибегать к этим методам лечения нужно после ликвидации острого болевого синдрома. В каждом случае комплекс упражнений должен подбираться индивидуально.
Между периодами обострений для пациента подбираются индивидуальные ортопедические стельки или специальные накладки на пятку, ограничивают занятия спортом, а в некоторых случаях и вовсе запрещают, пока заболевание на пройдет.
В отдельных и очень редких случаях, когда недуг не поддается консервативной терапии, врач может рекомендовать хирургическое лечение, которое должно избавить пациента от основного симптома болезни Шинца – боли в пятке.
С этой целью выполняют невротомию подкожного и большеберцового нерва.
Важно знать, что подобная операция имеет необратимый побочный эффект – потерю кожной чувствительности в области пятки, поэтому должна проводиться строго по показаниям.
Прогноз
Практически все лечащие доктора дают благоприятные прогнозы при болезни Шинца у ребенка.
Как правило, все симптомы (даже без специального лечения) исчезают на протяжении 1,5-2 лет и заболевание самостоятельно разрешается без каких-либо последствий.
В некоторых случаях патологические признаки могут сохраняться до завершения процесса роста и формирования стопы, но также потом бесследно проходят. Никаких остаточных деформаций и нарушений функции нижней конечности в данном случае не наблюдается.
Источник: https://dialogpress.ru/bolezni/bolezn-halungda-shinca
Остеохондропатия пяточной кости у детей — витамины, питание, признаки и лечение, продукты
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
У взрослых случаи остеохондропатии пяточной кости — исключение из правил, затрагивающее в основном людей пожилого возраста.
У малышей до 10 лет болезнь эта тоже практически не встречается, поскольку хрящи и кости у них еще мягкие. Актуальна она для подростков, переживающих период полового созревания, чаще девочек от 13 до 16 лет.
Кроме того, боли в области пяток характерны для физически активных молодых людей, особенно из числа тех, кто увлечен спортом.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Причины развития
Наибольшие нагрузки при ходьбе, беге, прыжках приходятся на самые крупные и самые хрупкие пяточные кости стоп. К ним мышцы прикреплены множеством связочных волокон.
Самое известное из них — ахиллесово сухожилие, которое может выдерживать нагрузку до 400 кг. Однако оно наиболее часто страдает от травм. Кроме того, позади этой кости имеется выпуклость — выступ пяточного бугра.
Он тоже уязвим при заболевании, которое названо фамилиями докторов Хаглунда и Шинца, исследовавших данную патологию.С чем связана остеохондропатия апофизов — отростков кости около закругленных их концов трубчатой ткани, образующих суставное сочленение? Конкретные причины, вызывающие заболевание, пока учеными не установлены. Выявлены лишь главные факторы, косвенно или прямо провоцирующие его развитие. В их числе:
- систематические чрезмерные нагрузки на мышцы ног;
- множественные микротравмы сухожилий;
- нарушение кровотока в области пяточной кости;
- патологии сердца и сосудов;
- эндокринные заболевания.
Остеохондропатия бугра пяточной кости — болезнь Хаглунда-Шинца — чаще всего становится следствием:
- неоднократных травм стопы;
- перенесенных инфекций;
- нейротрофических отклонений;
- значительных нарушений обмена веществ;
- наследственной предрасположенности.
В основе пускового механизма заболевания — чрезмерные физические нагрузки на бугры пяточных костей, ахиллесово сухожилие и тяжи стопы. Поскольку при этом страдают сосуды, то нарушается нормальное кровоснабжение костных тканей.
Они не получают необходимого количества питательных веществ, и наступает омертвение пяточных костей, причем при отсутствии болезнетворной инфекции и воспалительного процесса.
Особенно стремительно происходит их разрушение, если кровеносных сосудов мало или их просветы узки от рождения, что обусловлено генетическими особенностями организма.
Этапы заболевания
Принято обособлять 5 стадий болезни Хаглунда-Шинца:
- Асептический некроз. При этом появляется очаг омертвения.
- Импрессионный (внутрисуставной) перелом — «продавливание» омертвевшей части кости, которая не выдерживает прежних нагрузок.
- Фрагментация кости — дробление ее на отдельные обломки.
- Рассасывание омертвевших тканей.
- Репарация — замещение некротического участка сначала соединительной тканью, а потом вновь формирующейся костью.
Симптоматические проявления
Характерные симптомы остеохондропатии Хаглунда-Шинца:
- боли в положении стоя при опоре на пятки, а также при сгибании и разгибании стоп;
- легкое подпрыгивание пациента при ходьбе;
- отек в области пятки или всей стопы;
- повышенная тактильная чувствительность в зоне поражения;
- дистрофия мышц голени;
- хромота.
Течение болезни на ранней стадии может быть как постепенным, незаметным, так и внезапным, с нестерпимыми болями при малейших нагрузках на пяточный бугор. Над ним появляется отек, но ни покраснения, ни жжения нет.
Однако вскоре пальпация стопы становится болезненной, особенно при сгибании и разгибании. Со временем человек начинает прихрамывать, так как вынужден при ходьбе переносить центр тяжести тела на пальцы ног.
В состоянии покоя болевых ощущений нет.
У ребенка боли в пятке могут сохраняться длительное время, иногда до окончания периода полового созревания. Хотя случается, что по мере взросления недуг проходит самостоятельно. Диагноз патологии пяточной кости ортопед ставит, учитывая анамнез, течение заболевания и результаты обследования.
Диагностика
Наибольшую информацию дает рентген. Делается снимок в боковой проекции, и развитие болезни Хаглунда-Шинца врач определяет по уплотнению бугра, расширенной щели между ним и пяточной костью, неравномерной, пятнистой структуре ядра окостенения (см. фото).
На поздних стадиях заболевания на снимке хорошо просматривается губчатое вещество новой костной ткани. Разобраться в сложных случаях помогает сравнительный рентген больной и здоровой стоп. При этом важно провести дифференциальную диагностику, чтобы исключить:
- любые острые воспалительные процессы;
- бурсит, периостит пятки;
- остеомиелит;
- пяточную шпору;
- туберкулез костей;
- злокачественные опухоли.
Об отсутствии воспаления можно судить по нормам лейкоцитов и СОЭ в анализе крови. Бурсит и периостит наблюдаются, как правило, не у подростков, а у взрослых. Пяточными шпорами страдают пожилые люди. Повышенная утомляемость, раздражительность, характерные для туберкулеза костей и раковых опухолей, не возникают при болезни Хаглунда-Шинца.
Окончательно развеять сомнения врачу помогает компьютерная либо магнитно-резонансная томограмма пяточной кости. В сложных случаях ортопед консультируется с фтизиатром, онкологом.
Методы лечения заболевания
Лечение проводится амбулаторно под периодическим контролем врача.
Родителям не стоит впадать в панику, если у ребенка выявлена патология Хаглунда-Шинца, поскольку чаще всего наступает полное выздоровление без каких-либо опасных осложнений.
Лечение у детей преследует своей целью сведение боли до минимума и максимально быстрое восстановление функций больной ноги. Используются возможности консервативной терапии, если патология не запущена.
Оперативное вмешательство
Хирургическое вмешательство практикуется лишь в самых крайних случаях. Если меры консервативной терапии не приносят ожидаемых результатов и боли остаются по-прежнему острыми, делают операцию — невротомию (иссечение) нервов в области стопы.
Однако нужно знать: после этого не только навсегда пропадает боль, но и полностью утрачивается тактильная чувствительность пятки.
Консервативное лечение
Важное условие эффективного консервативного лечения — полная обездвиженность стопы на протяжении всего периода обострения заболевания.
С этой целью она жестко фиксируется лонгетом. При острых болях кратковременно накладывается гипсовая повязка.
Избавить подростка от болей помогают анальгетики, противовоспалительные препараты, инъекции Мильгаммы, грелки со льдом.
Для улучшения циркуляции крови применяют сосудорасширяющие медикаменты. Мышечные спазмы снимают Но-шпой, никотиновой кислотой.
Источник: http://krestcovyj.sustav-med.ru/narodnyie-sredstva/osteohondropatiya-pyatochnoj-kosti-u-detej/
Болезнь Шинца (остеохондропатия пяточной кости)
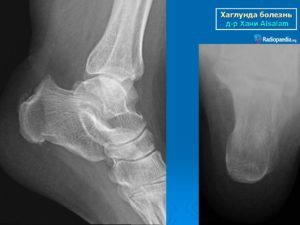
Первое описание болезни Шинца дал в 1907 г шведский хирург Хагланд, однако своим названием она обязана другому врачу – Шинцу, который занимался ее изучением в дальнейшем. Заболевание поражает детей в возрасте 7 — 11 лет и характеризуется нарушением процесса костеобразования в бугре пяточной кости.
Девочки страдают данным недугом несколько чаще и в более раннем возрасте, 7-8 лет. У мальчиков первые симптомы обычно наблюдаются после 9 лет. Иногда болезнь Хаглунда Шинца диагностируется у взрослых людей, ведущих активный образ жизни.
Что такое болезнь Шинца
Болезнь Шинца, или остеохондропатия бугра пятки, представляет собой асептический (неинфекционный) некроз губчатой костной ткани, который отличается хроническим течением и может осложняться микропереломами.
Почему появляется такое нарушение, достоверно неизвестно.
Предположительной причиной являются локальные расстройства кровообращения, спровоцированные внешними либо внутренними факторами, в число которых входят:
- перенесенные инфекции;
- нарушение метаболизма;
- наследственная предрасположенность;
- интенсивные физические нагрузки и частые травмы ног.
Болезнь Шинца у детей провоцируют регулярные занятия спортом, когда область пятки постоянно подвергается микротравмам. Патология может проходить по мере взросления, однако болевой синдром, как правило, держится достаточно долго и окончательно стихает только после прекращения роста ребенка.
Остеохондропатия пяточной кости диагностируется чаще всего у активных детей и подростков, но иногда наблюдается и у абсолютно неспортивных детей. Взрослые болеют крайне редко.
Кость пятки – это наиболее крупная кость стопы, которая выполняет опорную функцию и принимает активное участие в передвижениях человека. Она входит в состав подтаранного, пяточно-кубовидного и таранно-пяточно-ладьевидного сустава.
Пяточный бугор расположен позади пяточной кости и представляет собой массивное костное образование. Он принимает на себя существенную нагрузку, когда человек находится в вертикальном положении. Бугор пятки служит не только для опоры, но и способствует поддержке свода стопы, поскольку к нему крепится мощная и длинная подошвенная связка.
К заднему сегменту пяточного бугра прикреплено наиболее крупное и прочное сухожилие человека – ахиллово. Именно пяточное сухожилие обеспечивает подошвенное сгибание, когда стопа отводится вниз от голени.Снизу пяточного бугра, в подошвенной части, находится солидный слой подкожно-жировой клетчатки, защищающей пяточную зону от травм, а также толстый кожный покров. Наследственный фактор определяет небольшое количество или врожденную узость сосудов, которые кровоснабжают пяточную кость. Инфекции, травматические повреждения и обменные нарушения негативно влияют на состояние артерий.
Вследствие повышенных физических нагрузок страдает сосудистый тонус, и пяточный бугор перестает получать достаточно питания. В результате начинаются некротические изменения, и часть костной ткани отмирает.
Пять стадий развития
Повреждение пяточной кости может быть односторонним и двусторонним, патологический процесс чаще наблюдается только в одной конечности и подразделяется на несколько этапов:
- I – асептический некроз, формирование некротического очага;
- II – импрессионный перелом, «проваливание» отмершего участка вглубь кости;
- III – фрагментация, раскалывание пораженной кости на отдельные фрагменты;
- IV – костная резорбция, исчезновение нежизнеспособной ткани;
- V– регенерация, обновление кости за счет соединительной ткани и последующее окостенение.
Симптомы
Начало патологии бывает как острым, так и вялотекущим. Первым признаком является боль в одной или обеих пятках после бега или другой нагрузки с участием ног (долгая ходьба, прыжки). Область пяточного бугра увеличивается, и пятка выглядит опухшей. Вместе с тем симптомы воспаления отсутствуют, однако кожа в пораженном месте может краснеть и становиться горячей на ощупь.
Одна из особенностей болезни – высокая чувствительность к раздражителям: любые прикосновения к пятке вызывают выраженный болевой синдром. К типичным симптомам можно также отнести затрудненное из-за болезненности сгибание и разгибание стопы, а также стихание боли в ночное время.
Степень тяжести патологии может отличаться, и одни пациенты испытывают незначительные боли при ходьбе и опоре на пятку, а другие – не могут обойтись без вспомогательных средств – костылей или трости. В большинстве случаев наблюдается отечность и кожная атрофия – объем и эластичность кожного покрова уменьшается. Несколько реже слабеют и атрофируются мышцы голени.
Лечение в домашних условиях
Лечить болезнь Шинца можно и дома, применяя аптечные средства, мази согревающего и противовоспалительного действия, морскую соль. Лечащие врачи обычно рекомендуют выполнять специальные укрепляющие упражнения для стоп.
Одним из эффективных средств от болей в пятке является Димексид, который необходимо предварительно развести с водой в соотношении 1:1. В получившемся растворе смочить марлю или бинт и приложить к стопе, накрыв сверху полиэтиленом и х/б тканью. Усилить действие компресса можно, используя шерстяной или фланелевый лоскут в качестве утеплителя. Время процедуры – от 30 минут до часа.
От боли и воспаления используются Фастум-гель, Троксевазин, Троксерутин, Дип-релиф, Долобене, Диклак и другие мази. Для нормализации кровообращения принимают Берлитион, Пентоксифиллин, Дибазол и Эуфиллин.
Дома можно делать ножные ванночки с добавлением морской соли – держать ноги в соляном растворе следует в течение 15-20 минут. Для парафино-озокеритовых компрессов ингредиенты сначала расплавляются в кастрюле, для чего потребуется около часа.
Затем вязкую субстанцию выливают в низкую форму, чтобы добиться слоя в 1-1.5 см. Когда смесь почти застынет и приобретет упругую консистенцию, ее выкладывают на полиэтилен или клеенку.
Сверху кладут пятку и оборачивают ее приготовленным средством, держать которое на ноге нужно примерно полчаса.
Массаж и ЛФК
При остеохондропатии Шинца назначаются массажные сеансы, которые проводятся по дренажной, отсасывающей методике. Максимальный эффект обеспечивает общий массаж с упором на поврежденную конечность. Сила воздействия и интенсивность движений должны быть умеренными, количество процедур – от 15. Курсы повторяют каждые 1-1.5 месяца до стихания симптомов или прекращения роста ребенка.
Лечебная гимнастика для стоп помогает укрепить и растянуть мышцы, уменьшить боль и нормализовать отток венозной крови.
Упражнение 1. Лечь на бок так, чтобы больная нога оказалась снизу, и отвести здоровую ногу в сторону. Верхнюю часть тела можно приподнять и опираться на локоть. Приподнять стопу пораженной ноги и совершать ей круговые движения в течение минуты.
Специальные вкладыши – ортопедические стельки – обеспечивают комфорт при ходьбе, стоянии и беге, облегчают боль, улучшают амортизацию, снижают ударную нагрузку на стопы, служат для поддержки продольного и поперечного сводов
Упражнение 2. Стоя на полу, поднимать и разводить пальцы ног, задерживаясь в крайнем верхнем положении на несколько секунд. Чем большая часть стопы останется при этом прижатой к полу, тем выше эффективность упражнения.
Упражнение 3. Сидя на стуле, поднимать пальцы стоп, отрывая их от пола.
Упражнение 4. Из предыдущего исходного положения соединять подошвы вместе и держать так 5-10 сек. Ноги при этом должны быть прямыми.
Упражнение 5. Положить поврежденную стопу на бедро другой ноги и вращать ею, постепенно увеличивая темп.
Операция и возможные осложнения
В случае неэффективности консервативных методов проводится оперативное вмешательство, в ходе которого производится поперечное отсекание нервных стволов. Невротомия подкожного и большеберцового нерва, а также их ветвей осуществляется преимущественно под местным наркозом. По показаниям может применяться общая анестезия.
Внимание: после операции болевой синдром в пятке полностью проходит, однако при этом пропадает тактильная чувствительность: пяточная область перестает реагировать на любые раздражители.
В реабилитационном периоде пациентам рекомендуется использовать ортопедические прокладки или специальную обувь. Если до операции больной не мог ходить самостоятельно, то в первое время после вмешательства он может пользоваться костылями или тростью. При необходимости для поддержания вертикального положения применяются более объемные устройства, охватывающие колено.
Правильное и своевременное лечение гарантирует полное выздоровление и восстановление костной структуры пятки. В запущенных случаях, когда терапия отсутствовала или проводилась слишком поздно, возможна деформация пяточного бугра. Функция стопы при этом не пострадает, однако подобрать обувь станет сложнее.У большинства детей боли проходят в течение максимум двух лет, но иногда заканчиваются вместе с ростом ноги.
Чтобы избежать рецидивов и возвращения болезненности, необходимо носить ортопедическую обувь до тех пор, пока рост стопы не остановится.
Всем детям, особенно активным, полезно носить ботинки на устойчивом каблуке с супинатором. Для спортивных тренировок подойдут кроссовки с жестким задником, фиксирующим пятку и щиколотку.
Источник: https://sustavik.com/bolezni/bolezn-shinca-osteohondropatiya-pyatochnoy-kosti
Остеохондропатия пяточной кости у ребенка
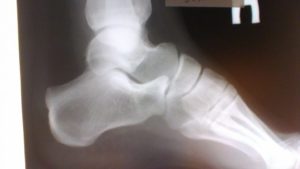
Такая патология, как остеохондропатия пяточной кости у детей диагностируется в подростковом возрасте, в период перестройки гормонального фона.
Болезнь характеризуется дегенеративными нарушениями в костной структуре, что приводят к деформационным изменениям отдельных участков стопы.
При этом пораженные области кости поддаются некрозу и становятся непрочными, что увеличивает риск возникновения перелома при малейшем воздействии.
Причины развития остеохондропатии
Как правило, начальный этап образования патологии провоцирует асептический некроз ладьевидной кости стопы, который становится причиной перелома и сопровождается отделением фрагментов костной ткани. Далее происходит рассасывание патологически измененных тканей.
При своевременном лечении пораженные участки полностью восстанавливаются. В запущенных случаях развивается воспалительный процесс, который приводит к сложным деформациям. Основная причина образования патологии не установлена.
Спровоцировать развитие дегенеративных нарушений способны травмы, большие нагрузки на кости и мягкие ткани стопы, а также сопутствующие системные болезни.
В основном некроз ладьевидной кости возникает из-за нарушения кровообращения и питания тканей. На начальных этапах остеохондропатия не проявляется. Диагностируется при выраженном воспалительном процессе в пораженных участках кости.
Патология может иметь наследственный характер.
Существует ряд негативных факторов, которые способны ускорить дегенерацию костной ткани:
- генетическая предрасположенность;
- дисфункция эндокринной системы;
- систематические воспалительные процессы;
- нарушение фосфорно-кальциевого обмена;
- патологии сосудистой системы с изменением процесса кровообращения.
Как распознать?
Ярко выраженные симптомы поражения пяточной кости отмечаются у девочек в период формирования гормонального фона. Основным признаком болезни является болевой синдром, который приводит к изменению походки и быстрой утомляемости мышечных тканей.
Болевые ощущения возникают остро при физической активности и даже длительном пребывании в статическом положении. Если отмечается двустороннее поражение ног, ребенок перестает опираться на пятки при ходьбе и осуществляет упор на пальцы.
При этом возникают чрезмерные нагрузки на переднюю часть стопы, что может спровоцировать развитие плоскостопия и деформацию пальцев.
Болезнь провоцирует тяжелые дистрофические повреждения костной ткани.
При развитии остеохондропатии пяточной кости детей ограничивают в физической активности, что приводит к атрофии мышечных волокон и снижению их тонуса. Такое состояние проявляется мышечной слабостью и ноющими болями в мягких тканях.
Изменение походки оказывает патологическое воздействие не только на стопы, но и другие части нижних конечностей. Болезнь может распространиться на область таранной кости голеностопного сочленения, бедра и позвоночный столб.
Возрастает риск развития патологии сесамовидной кости первого плюснефалангового сустава.
Если возникает болезнь Шинца или остеохондроз пяточной кости, симптоматика дополняется повышением местной температуры, отечностью и гиперемией кожных покровов, а также возрастанием интенсивности болей и существенным нарушением подвижности в пораженных участках.
Диагностика остеохондропатии пяточной кости у детей
Чтобы поставить точный диагноз и дифференцировать остеохондропатию от других патологий дегенеративного характера, врач собирает анамнез жалоб, историю сопутствующих болезней ребенка, и проводит внешний осмотр стоп. Дальнейшая диагностика сводится к применению ряда исследований, представленных в таблице:
| Процедура | Результат |
| Биохимический анализ крови | Определяет общее состояние организма ребенка и наличие воспалительной реакции |
| Рентгенография | Диагностирует некроз апофиза пяточной кости и очаговые поражения |
| МРТ и КТ | Устанавливают структурные изменения костной ткани и мягких тканей |
| УЗИ | Определяет функциональность кровеносных сосудов |
Как проходит лечение?
Приспособление оказывает амортизационное воздействие на стопу.
В первую очередь, применяют консервативное лечение, которое состоит из медикаментозной терапии, ортопедической коррекции и средств физической реабилитации. Оперативное вмешательство в детском возрасте проводится крайне редко.
Для купирования болей при остеохондропатии используют нестероидные противовоспалительные средства («Ибупрофен», «Нурофен») в минимальных дозировках, которые допустимы для детей определенного возраста.
Назначают минерально-витаминные комплексы с целью насыщения тканей витаминами группы В и кальцием. Для нормализации кровообращения и коррекции походки используют ортопедические стельки. При необходимости проводят фиксацию ноги при помощи гипса или повязки.
Хороший терапевтический эффект оказывают народные средства в виде согревающих компрессов и теплых ванн с добавлением морской соли.Для улучшения кровообращения и укрепления мышц используют такие средства физической реабилитации, как ЛФК и массаж. Физиотерапевтические процедуры оказывают болеутоляющий и противовоспалительный эффект. С такой целью применяют:
- медикаментозный электрофорез;
- магнитотерапию;
- грязевые аппликации;
- фонофорез.
Последствия остеохондропатии
В запущенной форме патология приобретает хронический характер и провоцирует развитие сопутствующих дегенеративных нарушений, что нередко приводит к инвалидности ребенка. Длительная терапия на поздних стадиях остеохондропатии провоцирует нарушение чувствительности кожных покровов и мягких тканей.
Профилактика
Профилактические меры подразумевают под собой регулярный осмотр у врача с целью диагностировать нарушения на ранних стадиях. Важно следить, чтобы ребенок чередовал физическую активность и отдых.
Хороший профилактический эффект оказывают курсы лечебного массажа. Чтобы уберечь стопы малыша от деформационных изменений, нужно подбирать удобную обувь.
Рекомендуется проводить периодический прием витаминов согласно назначению врача.
Источник: https://OsteoKeen.ru/nogi/osteohondropatiya-pyatochnoj-kosti-u-detej.html

