Металлозы глаза: сидероз, халькоз. Сидероз глаза – это Манжетка обыкновенная Alchimilla vulgaris L
Содержание
Металлоз глаза
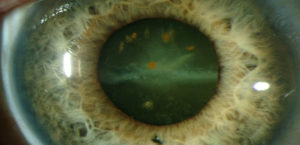
Металлоз глаза – это патология, которая развивается из-за попадания в глаз металлического обломка.
Клиническая картина представлена снижением остроты зрения, появлением «плавающих помутнений», «тумана» перед глазами, выраженным дискомфортом, повышенной слезоточивостью, светобоязнью.
Диагностика включает проведение визометрии, биомикроскопии, периметрии, гониоскопии, УЗИ, бесконтактной тонометрии, рентгенографии орбиты. Тактика лечения сводится к удалению инородного тела. Дополнительно показано назначение унитиола, противовоспалительных антибактериальных средств.
Металлоз глаза – заболевание, которое зачастую рассматривают в контексте профессиональных патологий. Болезнь наиболее распространена среди металлургов, токарей, сварщиков. Согласно собранным в офтальмологии статистическим данным, около 78% случаев обусловлены несоблюдением техники безопасности на производстве.
Соотношение встречаемости сидероза к халькозу составляет 2:1. Развитие классической клинической картины халькоза наблюдается, только если сплав осколка не менее чем на 85% состоит из меди. Металлоз чаще диагностируется у лиц мужского пола работоспособного возраста, что связано с условиями труда.
Отмечается повсеместная распространенность.
Причины металлоза глаз
Возникновение заболевания обусловлено попаданием металлического обломка в глазное яблоко. Основные факторы риска представлены несоблюдением правил личной безопасности при работе с металлом в бытовых или производственных условиях.
В редких случаях сидероз развивается при отложении эндогенного железа, образованного из элементов крови при массивных внутриорбитальных кровоизлияниях. Внедрение медьсодержащих инородных тел внутрь глазницы чаще провоцируется травматическими повреждениями вследствие взрыва патронов, мины, гранаты.
Клиническая симптоматика халькоза прогрессирует при попадании в глаз не только меди, но и медных сплавов.
Патогенез
Металлоз возникает в том случае, если металлическое инородное тело глаза не было своевременно изъято. Окисление обломка ведет к токсико-дистрофическим изменениям внутриглазных структур. Развитие сидероза провоцирует токсическое воздействие продуктов окисления железа.
Это приводит к окрашиванию рядом расположенных структур в ржавый оттенок, помутнению хрусталика и нейроретинопатии. В патогенезе халькоза ведущее значение отводится окислительным процессам, которые вызывает медь. Отложения пигмента приобретают желто-зеленый или голубой оттенок.
В первую очередь поражается хрусталик, роговая и сетчатая оболочки.
Классификация
Металлоз глаз – это приобретенная патология. В зависимости от типа металла, из которого состоит инородное тело, заболевание классифицируют на сидероз и халькоз. В соответствии с клинической классификации выделяют следующие стадии:
- I – латентная. Характеризуется развитием типичных признаков травматического повреждения: образованием перфорационного отверстия, вторичными изменениями внутриглазных структур, наличием чужеродных металлических частиц.
- II – начальных проявлений. Возникновение симптоматики обусловлено окислительными процессами, которые провоцирует патологический агент в орбитальной полости. Задняя поверхность роговицы пигментирована. Пылевидные отложения пигмента визуализируются на оболочках переднего сегмента глазного яблока и в стекловидном теле.
- III – развитой металлоз. Пигментные отложения проникают в толщу роговой и радужной оболочек, хрусталика, стекловидного тела. Поражение сетчатки имеет вид пигментного ретинита.
- IV – тотальная. Массивное отложение пигментоцитов приводит к помутнению хрусталика, деструктивным изменениям оболочек.
Симптомы металлоза глаз
На начальном этапе заболевания пациенты предъявляют жалобы, связанные с ранением глазного яблока металлическим обломком. Возникает выраженная боль в глазнице, образуется субконъюнктивальное кровоизлияние. Боли иррадиируют в область надбровных дуг, лобные и височные доли.
Даже при небольшом размере инородных частиц больные отмечают выраженный дискомфорт, который сопровождается жжением, резью в глазах, повышенным слезотечением. Дальнейшая симптоматика обусловлена токсико-дистрофическими изменениями структур глаза.
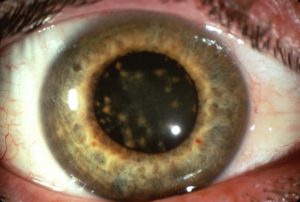
Специфическим симптомом хронического халькоза является гетерохромия радужки, при которой на стороне поражения определяется зеленоватая окраска. Реже удается визуализировать кольцо Кайзера-Флейшера, появляющееся на границе роговой оболочки и склеры.
Характерное проявление сидероза – гемералопия, при которой резко нарушена темновая адаптация. При прямой форме заболевания вокруг осколка выявляется зона гиперпигментации. Непрямой вариант патологии длительное время не имеет специфических симптомов.
Обычно металлической осколок становится случайной диагностической находкой. При поражении макулярной зоны резко снижается острота зрения, появляется «пелена» или «туман» перед глазами. Прогрессирование патологии приводит к слепоте.
Следствием повреждения парамакулярных отделов является формирование скотом, нарушение периферического зрения, светобоязнь.
При маленьких обломках патология продолжительное время имеет бессимптомное течение, однако пигментная дисперсия ведет к прогрессированию вторичных осложнений. Поражение сетчатки проявляется появлением «мушек» в поле зрения, что свидетельствует об отслойке оболочки.При дистрофических изменениях стекловидного тела пациенты обнаруживают «плавающие помутнения» перед глазами. Зрительная дисфункция проявляется фотопсиями, метаморфопсиями.
Типичная клиническая картина металлоза развивается спустя несколько месяцев или даже лет после проникающего ранения.
Осложнения
В большинстве случаев данная патология осложняется катарактой, что вызвано скоплением частиц пигмента в толще хрусталика. При распространении процесса на внутреннюю оболочку возникает ее отслойка. Нарушение внутриглазной гидродинамики приводит к вторичной глаукоме.
У большинства пациентов удается диагностировать признаки офтальмогипертензии. Помутнение стекловидного тела может переходить в его полную деструкцию. Наиболее тяжелое осложнение металлоза – полная слепота.
Механическое повреждение увеального тракта провоцирует кровоизлияния в стекловидное тело или переднюю камеру.
Диагностика
Постановка диагноза базируется на анамнестических данных, физикальном осмотре пациента офтальмологом и результатах инструментальной диагностики.
Визуально определяется травматическое повреждение глазного яблока, реже – рубцовые изменения оболочек.
Из анамнеза удается установить связь между развитием заболевания и травмой, проведением оперативного вмешательства. В комплекс офтальмологического обследования входит:
- Визометрия. На 1-2 стадии острота зрения снижается незначительно. Нарастание вторичных изменений на 3-4 стадиях приводит к выраженной зрительной дисфункции вплоть до слепоты.
- Периметрия. Зрительное поле сужается по концентрическому типу.
- Гониоскопия. Дает возможность выявить пигментные отложения в углу передней камеры. По окраске патологических включений можно судить о виде металла. Голубой или зеленоватый цвет говорит о меди, коричневый – о железном инородном теле.
- УЗИ глаза. Позволяет визуализировать инородное тело в полости глазницы, а также изменения заднего полюса глазного яблока при помутнении хрусталика. Определяется неоднородная эхогенная структура оптических сред.
- Бесконтактная тонометрия. При закупорке пигментоцитами дренажной системы повышается внутриглазное давление.
- Биомикроскопия глаза. На 1 стадии визуализируются незначительные изменения оптических сред, рубцы на роговой оболочке, признаки травматической катаракты. При 2 стадии наблюдаются поверхностные пигментные отложения на радужке, передней капсуле хрусталика. Характер деструктивных изменений зернистый, реже нитчатый. На 3 стадии глубокое проникновение отложений обуславливает развитие катаракты, образование «ватоподобных» помутнений.
- Офтальмоскопия. При осмотре глазного дна определяются признаки пигментного ретинита. Из-за патологических включений сетчатки распространены случаи ее периферической отслойки.
- Рентгенография орбиты. Позволяет выявить рентгеноконтрастные инородные частицы, установить их локализацию и характер повреждения костных стенок.
Лечение металлоза глаз
Лечение пациентов с металлозом глаз проводится в два этапа. Вначале показано хирургическое удаление инородного тела из орбитальной полости. При наличии воспалительной реакции со стороны глазных оболочек требуется короткий курс антибиотиков и глюкокортикостероидов. Длительность консервативной терапии составляет 5-7 дней.
При высоком риске сужения зрачкового отверстия назначаются инстилляции мидриатиков. Дополнительно может использоваться внутривенное введение ингибиторов протеолиза, витаминотерапия. Применение унитиола обеспечивает связывание токсических продуктов металла с их последующим преобразованием в неактивные соединения.
Эффективность йодистого калия доказана только при 1, в меньшей степени – 2 стадии болезни.
Тактика ведения больных на следующем этапе определяется характером вторичных изменений со стороны глаза. Развитие катаракты требует проведения факоэмульсификации с последующей имплантацией интраокулярной линзы (ИОЛ). При возникновении симптомов офтальмогипертензии назначается гипотензивная терапия.
В случае вторичной глаукомы консервативное лечение неэффективно, поэтому показано оперативное восстановление путей оттока внутриглазной жидкости. При первых признаках отслойки сетчатки осуществляется лазерная коагуляция. При выраженной деструкции стекловидного тела проводится витреолизис.
Тотальное поражение требует выполнения витрэктомии.
Прогноз и профилактика
Исход заболевания определяется множеством факторов (локализация, размер инородных частиц, ход раневого канала, стадия болезни). Своевременное лечение на 1-3 ст. зачастую позволяет стабилизировать процесс и сохранить зрение.
При 4 стадии тотальное поражение приводит к необратимой потере зрения, однако при парамакулярном расположении металлического обломка возможна незначительная зрительная дисфункция. Специфические методы профилактики не разработаны.
Неспецифические превентивные меры сводятся к использованию защитных очков при работе со сплавами и металлом лицами из группы риска (сварщики, металлурги, токари).
Источник: https://illnessnews.ru/metalloz-glaza/
Металлозы
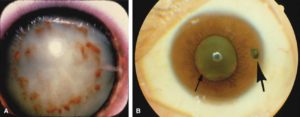
Металлозы являются осложнением прободного ранения глаза, их свойство и вид обусловлены природой попавшего в глаз металла. Чаще попадают железные и медные частицы, что приводит к сидерозу и халькозу.
Халькоз — отложение в тканях глазного яблока солей меди при длительном пребывании в нем инородного тела, содержащего медь.
Мелкие осколки могут инкапсулироваться, происходит их растворение и вместе с тем некоторое выведение из глаза в процессе обмена веществ. При больших осколках меди и латуни вокруг осколка быстро возникает асептический гнойный очаг под влиянием токсического действия солей меди, что сопровождается иридоциклитом, а при бурном воспалении развиваются эндофтальмит или панофтальмит.
Клиника. Халькоз глаза развивается медленно. По мере прогрессирования процесса отмечаются понижение остроты зрения и сужение поля зрения. Возможны осложнения в виде вторичной отслойки сетчатки, вторичной глаукомы. В отдельных случаях может наступить слепота.
Диагностика. При биомикроскопии в роговой оболочке можно видеть мельчайшие зернышки голубого, золотисто-голубого или зеленоватого цвета. Задняя поверхность роговицы часто имеет мутно-зеленоватую окраску. У ряда больных наблюдается желтовато-зеленоватая опалесценция влаги передней камеры.
При гониоскопии отмечаются отложения соединений меди в углу передней камеры. Радужная оболочка бывает окрашена в зеленоватый или зеленовато-желтый цвет, у зрачкового края видны отложения коричневого пигмента. Наблюдается ригидность зрачка.
При медной катаракте под передней капсулой хрусталика можно видеть отложения в виде кольца с отходящими от него радиальными тяжами помутнения — «цветок подсолнуха» (типичный признак халькоза).
Может появиться подвывих хрусталика в результате воздействия солей меди на циннову связку.
Ранние изменения стекловидного тела состоят в его деструкции. Характерным является образование белых нитей и пленок, заключенных в зеленоватую или оранжевую массу.
Фибриллы склеиваются, на них откладывается белок; фибриллы могут деградировать, а также организовываться и уплотняться (соединительнотканные тяжи).
В более поздние сроки отмечается кирпично-красный оттенок стекловидного тела у места расположения инородного тела.
Изменения глазного дна: в области желтого пятна определяется венчик, состоящий из отдельных очажков разнообразной величины и формы (цвет — от желтоватого до медно-красного). Очажки имеют металлический блеск. Очень редко бывают изменения сосудов сетчатки вокруг желтого пятна. В некоторых местах они или утолщены, или едва различимы.
Сидероз — осложнение, возникающее при долгом нахождении в глазу (недели, месяцы, годы) хорошо растворимых соединений железа. При хорошей инкапсуляции небольших осколков в тканях глаза возможно полное их рассасывание.
Диагностика и клиника.
При биомикроскопическом исследовании, а иногда и невооруженным глазом с боковым освещением можно увидеть ранний признак сидероза — отложение сидеротического пигмента под передней капсулой хрусталика, изменение цвета радужной оболочки. Эти изменения имеют вид оранжево-желтых точек или пятен пигмента. Сидероз радужки может сопровождаться мидриазом и вялостью реакции зрачка на свет.
В стекловидном теле можно обнаружить оранжевую или коричневатую пылевидную взвесь. Редко изменения сетчатки при сидерозе могут быть связаны с пигментным перерождением. В результате снижается острота зрения, сужаются периферические границы поля зрения, ухудшается сумеречное зрение, а при исследовании — выраженное понижение темновой адаптации.
Осложнением при длительном и массивном сидерозе могут быть диффузная катаракта, вторичная глаукома, рубцовое перерождение стекловидного тела, отслойка сетчатки, которые приводят к резкому понижению остроты зрения.
Лечение металлозов заключается в симптоматической медикаментозной рассасывающей терапии (кислород, гидрохлорид этилморфина, цистеин, йодистые препараты, папаин, пирогенал, унитиол и др.), витаминотерапии (С, группа В), оперативном лечении (экстракция катаракты, антиглаукоматозные операции, замещение разрушенного стекловидного тела, операции при отслойке сетчатки).
Ранения век могут быть поверхностными, когда повреждается кожа или кожа и мышечный слой, и сквозными, когда повреждаются все слои века.
Клиника. Вертикально расположенные раны обычно зияют в результате рассечения поперек мышечных волокон век. Из-за большой растяжимости кожи век и рыхлости подкожной клетчатки быстро образуются отек и кровоподтеки. Кожа становится напряженной, приобретает темно-синий или фиолетовый цвет. Отек может распространиться и на веки другого глаза.
Повреждения век могут сочетаться с повреждениями окружающих мягких тканей лица, костей лица, костей глазницы.
Иногда ранение сопровождается подкожной эмфиземой, свидетельствующей о нарушениях целости костей придаточных пазух носа. Раны века могут инфицироваться, что приводит к глубокому рубцеванию с выворотом век. Если травмируется мышца, поднимающая верхнее веко, может развиться травматический птоз.Неотложная помощь. Кожу вокруг раны обрабатывают 1%-м раствором бриллиантового зеленого, при загрязнении раны ее очищают и промывают раствором перекиси водорода. Накладывают асептическую повязку с мазями: сульфапиридазин-натрия, сульфацил-натрия или синтомицина. Вводят противостолбнячную сыворотку. Больного направляют в стационар.
Лечение
- * Небольшие горизонтально расположенные, поверхностные раны века, которые имеют тенденцию к самопроизвольной адаптации, не требуют хирургического вмешательства. При зияющих ранах века требуется хирургическая обработка.
- * Вследствие очень хорошего кровоснабжения век происходит приживление даже маложизнеспособных их участков.
- * При отрыве века от наружного или внутреннего угла подшивают оторванное веко (за хрящ) соответственно к наружной или внутренней спайке век. После этого приступают к зашиванию кожной раны и раны конъюнктивы.
- * В случае нагноения рану зашивать наглухо нельзя. Рану припудривают порошком сульфацил-натрия
или этазола и накладывают повязку с мазью сульфа-пиридазин-натрия.
- * Назначают общее лечение: внутрь — этазол, олететрин; в/м — бензилпенициллина натриевую соль, стрептомицин-сульфат и др.
- * После стихания процесса накладывают на рану вторичные швы.
Прогноз благоприятный при небольших ранах век. Инфицированные раны век нередко ведут к грубому рубцеванию. При больших дефектах ткани возможна деформация века.
Page 3
Ранение слезных органов сочетается с ранениями окружающих тканей. Разрывы слезных канальцев наблюдаются при ранениях и отрывах век во внутреннем углу глазной щели.
Разрыв верхнего слезного канальца встречается реже, чем нижнего. Ранения слезного мешка и носослезного канала обычно обнаруживаются при ранениях боковой стенки носа и внутренней стенки глазницы.
Может развиться гнойный дакриоцистит.
Неотложная помощь. Рану очищают от загрязнения, промывают раствором перекиси водорода, присыпают порошком сульфацил-натрия или синтомицина. В конъюнктивальный мешок впускают раствор сульфацил-на-трия. На рану накладывают асептическую повязку. Вводят противостолбнячную сыворотку. Больного направляют в стационар.
Лечение. При разрыве слезного канальца его сшивают после предварительного введения в каналец специального зонда, который оставляют на 5—6 суток.
Если своевременно не соединяют хирургическим путем концы разорванного канальца, то наступает его непроходимость вследствие образования рубца в области разрыва канальца и возникает стойкое слезотечение. При травматическом дакриоцистите в зависимости от состояния слезного мешка, слезных канальцев, слезно-носового канала проводят хирургические операции.
Прогноз зависит от локализации и характера ранения слезоотводящих путей. Хирургические операции не всегда приводят к восстановлению их проходимости.
Page 4
Повреждения глазницы могут быть проникающими и тупыми.
Клиника. При проникающем ранении глазницы имеются глубокоидущая рана, отек и кровоизлияния век, кровотечение, сильные боли в области глазницы.
Возможно ранение костных стенок глазницы, появление анофтальма или экзофтальма, птоза, расстройства зрительных функций.
Ранения глазницы нередко сочетаются с ранением глазного яблока, зрительного нерва, слезных органов и смежных частей лица и черепа.
При повреждении верхней стенки орбиты у вершины возможно развитие синдрома верхней глазничной щели (полная офтальмоплегия, потеря чувствительности в области первой ветви тройничного нерва, нарушение чувствительности роговицы).
При ранении внутренней стенки глазницы могут повреждаться слезоотводящие пути.
При тупых (см. Тупые травмы глаза) повреждениях глазницы могут происходить переломы ее стенок со смещением осколков. Чаще всего поражается наружная стенка.
При повреждении костных стенок канала зрительного нерва может наступить внезапная слепота вследствие ущемления зрительного нерва осколками кости или гематомой.
Ранение глазницы или внедрение в ее полость инородных тел может привести к развитию воспалительного процесса в ней.
Ранение верхней стенки глазницы с одновременным переломом костей основания черепа и разрывом сонной артерии в пещеристой пазухе может привести к появлению пульсирующего экзофтальма.
Диагноз ставят на основании анамнеза, характерной клинической картины, данных рентгенографии орбиты и черепа.Неотложная помощь. Рану очищают от загрязнения. Останавливают кровотечение. Накладывают асептическую повязку. Вводят в/м 300 ООО ЕД бензилпенициллина натриевой соли и 300 000 ЕД стрептомицина сульфата. Подкожно вводят противостолбнячную сыворотку. Больного срочно госпитализируют.
Лечение. Из раны извлекают осколки кости. В случаях переломов стенок глазницы, смещения ее осколков осуществляют их репозицию (см. Энофтальм). Рану обычно закрывают швами наглухо (при отсутствии нагноения) или накладывают только направляющие швы.
Повреждения смежных областей подлежат первичной хирургической обработке, которую проводят соответствующие специалисты. После хирургической обработки больному вводят в/м бензилпенициллина натриевую соль или стрептомицин сульфат, другие антибиотики в течение 5—7 дней.
При развитии флегмоны глазницы проводят массивное лечение антибиотиками и сульфаниламидами.
Прогноз зависит от тяжести, характера повреждения и развития осложнений.
Page 5
| Перейти к загрузке файла |
При работе в школьных мастерских и на производстве необходимо строго соблюдать и выполнять правила техники безопасности:
|
Если Вы заметили ошибку в тексте выделите слово и нажмите Shift + Enter
Источник: https://studwood.ru/1642410/meditsina/metallozy
Сидероз легких: симптомы, лечение, экспертиза трудоспособности
Сидероз легких – профессиональное заболевание, связанное с попаданием в организм пыли, содержащей оксиды железа. Данная патология выявляется у работников агломерационных фабрик и доменных печей.
Заболевание относится к группе металлокониозов. В чистом виде встречается относительно редко, так как в условиях производства пыль металлов содержит различные примеси, в том числе и диоксид кремния.
При вдыхании пыли, содержащей и оксид железа, и диоксид кремния, развивается сидеросиликоз, который имеет большую распространенность среди работающих в железо-рудных шахтах.
Особенно высок риск развития данной патологии при подземных горных разработках горной руды:
- бурение скважин;
- взрывные и проходческие работы.
При этом концентрация пыли железа в воздухе рабочей зоны достигает 70 %, а иногда и более, а содержание диоксида кремния колеблется от 7 до 28 %.
Клинические проявления
Больных сидерозом беспокоят боль в грудной клетке, сухой кашель и умеренная одышка.
Сидероз характеризуется относительно медленным развитием и отсутствием тенденции к прогрессированию легочного фиброза.
Клиническая картина при этом заболевании достаточно скудная. Продолжительный период времени симптомы и объективные признаки металлокониоза отсутствуют, несмотря на вдыхание и накопление в легочной ткани оксидов железа.
Однако в этот период появляются рентгенологические изменения, характерные для сидероза:
- нерезко выраженный интерстициальный фиброз;
- наличие теней с четкими контурами в виде мелких узелков, которые представляют собой очаги скопления металлической пыли в легких.
При этом функция внешнего дыхания не изменена.
В таких случаях диагноз «металлокониоз» выставляется профпатологом на основании данных рентгенологического исследования органов грудной клетки, с учетом состава пыли, которая имеется на производстве, где работает пациент.
Сидеросиликоз имеет более тяжелое течение. Его клинические проявления сходны с силикозом. Таких больных беспокоят:
- боли в грудной клетке;
- сухой кашель;
- умеренная одышка при физической нагрузке.
При этом изменений в анализе крови не выявляется.
На рентгенограмме при сидеросиликозе выявляются скопления рентгенконтрастной пыли соединений железа в виде узелковых теней на фоне диффузного разрастания фиброзной соединительной ткани. Отличительной особенностью сидеросиликоза, вызванного вдыханием пыли с небольшой концентрацией диоксида кремния, является отсутствие склонности этих узелков к слиянию.
При своевременном выявлении таких больных и отстранении их от работы во вредных условиях патологический процесс не прогрессирует, их состояние и функция внешнего дыхания остаются удовлетворительными.
Особое внимание следует уделить осложненным формам сидероза и сидеросиликоза.
Н Одной из таких проблем является присоединение к металлокониозу туберкулеза. Этот специфический процесс осложняет течение сидеросиликоза в 30 % случаев и вызывает его прогрессирование.
У больных сидеросиликозом туберкулез проявляется очаговыми изменениями легочной ткани со слабо выраженной интоксикацией. Однако при отсутствии лечения или при недостаточно эффективной терапии заболевание может иметь склонность к диссеменации и неблагоприятный прогноз.
Лечение
В подавляющем большинстве случаев больные с неосложненными формами сидероза в лечении не нуждаются.
Пациенты с сидеросиликозом получают лечение, направленное на:
- торможение развития фиброза в легких;
- уменьшение отложения в них пыли и ее выведение;
- повышение общей резистентности организма;
- улучшение легочной вентиляции и кровообращения.
Для разжижения мокроты и активации функционирования эпителия слизистой оболочки дыхательных путей таким пациентам назначаются щелочные и соляно-щелочные ингаляции.
Для торможения фиброза применяются физиотерапевтические методики: УФО и УВЧ.
С целью улучшения дыхательной функции легких, а также укрепления дыхательной мускулатуры применяют дыхательную гимнастику и занятия лечебной физкультурой.
При наличии осложнений в виде хронического бронхита, бронхиальной астмы, легочного сердца проводят лечение, как и при соответствующих формах заболеваний.В случае присоединения к металлокониозу туберкулеза больные нуждаются в назначении специфической терапии.
Экспертиза нетрудоспособности
Пациенты с диагнозом «сидероз» при сохранении нормальной трудоспособности и отсутствии осложнений при условии тщательного наблюдения медицинского персонала могут оставаться на своей прежней работе.
Вопрос о трудоспособности больных с сидеросиликозом решается дифференцированно с учетом:
- стадии патологического процесса;
- тяжести его течения;
- степени выраженности функциональных расстройств;
- наличия осложнений.
Так, пациенты с первой стадией заболевания переводятся на безопасную работу при наличии дыхательной недостаточности или развитии осложнений.
Больным сидеросиликозом второй стадии работа во вредных условиях противопоказана независимо от формы и течения.
При сидеросиликозе третьей стадии люди обычно нетрудоспособны.
Профилактика
Лица, регулярно контактирующие с металлической пылью, хотя бы 1 раз в год должны проходить рентгенографию органов грудной клетки — это позволит диагностировать сидероз легких на начальной стадии.
Лица, имеющие постоянный контакт с металлической пылью, в целях профилактики сидероза и сидеросиликоза подлежат предварительным (при приеме на работу) и периодическим (ежегодным) профилактическим медицинским осмотрам.
При этом дополнительными методами обследования являются рентгенография органов грудной клетки и спирография.
Основными направлениями профилактики металлокониозов являются следующие мероприятия:
- максимальное обеспыливание воздушной среды в производственных помещениях;
- механизация и герметизация пылеобразующих процессов производства;
- внедрение дистанционного управления;
- наличие эффективной системы вентиляции;
- использование индивидуальных средств защиты.
Среди всех пневмокониозов сидероз легких имеет наиболее благоприятный прогноз. Течение сидеросиликоза определяется концентрацией пыли диоксида кремния во вдыхаемом воздухе и выраженностью развития фиброза в легочной ткани.
Оценка статьи: (проало 1, рейтинг: 5,00 5)
Загрузка… Поделись в соцсетях
Источник: https://otolaryngologist.ru/3535
Сидероз и халькоз (металлозы глаза). Причины и лечение
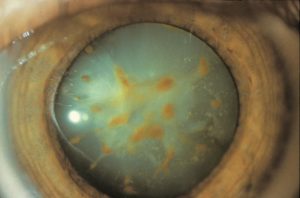
Металлозом называют поражение глаза, которое связано с токсическим воздействием металла. Обычно металлический предмет находится внутри глаза и подвергается коррозии.
Симптомы металлоза
Проявления металлоза зависят от свойств того металла, который находится внутри глаза. Часто в глазное яблоко проникают медные или железные частицы. Эти состояния называют сидерозом и халькозом, соответственно. За счет развития современного офтальмологического лечения, металлозы возникают довольно редко.
В том числе роль играет полноценное удаление всех металлических частиц из глаза при проведении микрохирургического вмешательства. При этом важно извлечь инородное тело из глаза как можно скорее.
Чтобы обнаружить металлический инородный предмет внутри глазного яблока, следует собрать анамнез, провести эхографию, ренген и МРТ.
Сидероз возникает при длительном нахождении внутри глаза растворимых соединений железа. Со временем оно соединяется с углекислотой, превращаясь постепенно в оксид железа. Ранним признаком сидероза является изменение радужной оболочки, в которой откладываются особые пигменты.
Внешне это проявляется формированием желтых или оранжевых точек, определяемых при биомикроскопии, а иногда и при обычном визуальном осмотре. Пигмент может также откладываться под передней капсулой хрусталика.
Одновременно может возникать мидриаз, зрачок хуже реагирует на источник света.
При сидерозе могут возникать минимальные изменения в сетчатке, похожие на пигментное перерождение, но уловить их довольно сложно. В стекловидном теле иногда образуется оранжевая взвесь из пигмента.
При соединении железа с молекулами белков происходит повреждение ганглиозных клеток и зрительного волокна. В результате страдает сумеречное зрение, снижается темновая адаптация.
Также отмечается общее снижение остроты зрения, а при периметрии можно выявить сужение границ поля зрения (в особенности зеленого и красного цветов).В случае массивного сидероза возможно развитие диффузной катаракты и вторичной глаукомы, также нередки случаи рубцового перерождения вещества стекловидного тела и даже отслойки сетчатки.
При этом иногда инородные частицы могут инкапсулироваться в тканях глаза, не оказывая негативного влияния, или же полностью растворяться.
Халькоз связан с повреждением глаза соединениями меди. Это приводит к развитию дистрофии и воспалительных явлений. Медь химически активна и растворяется в хорошо васкуляризированных тканях.
При бурном воспалении возможно развитие эндофтальмита и панофтальмита. Если же воспаление ограниченное, то может сформироваться инкапсулированный абсцесс.
Так как зрительная функция долгое время остается неизмененной, обнаружить халькоз на ранних стадиях бывает трудно.
Чаще всего халькоз проявляется так называемой медной катарактой, которая по внешнему виду напоминает цветок подсолнуха. В области помутнения имеются голубовато-желтые отложения мелких зерен медного пигмента. На поздних стадиях халькоза может присоединиться поражение роговицы, в эндотелии которой откладывается пигмент, особенно в периферической области.
Для халькоза характерно окрашивание стекловидного тела в золотистый, оливковый цвета. В глазном дне также могут присутствовать признаки омеднения.
Однако диагностировать это довольно трудно из-за поражения стекловидного тела и хрусталика. Наибольшие изменения обычно присутствуют в области желтого пятна (красноватые глыбки пигмента в виде венка).
Водянистая влага глаза также может быть окрашена солями меди в зеленовато-ржавый цвет.
При халькозе и воспалении развиваются осложнений (вторичная глаукома, воспалительная катаракта, отслойка сетчатки, гибель глаза).Симптомы заболевания (снижение аккомодации, темновой адаптации, появление парацентральных кольцевидных скотом, сужение поля зрения и т.д.) могут быть выражены в различной степени.
Иногда заболевание приводит к полной слепоте, однако в ряде случаев нестойкие соли меди постепенно выводятся из структур глаза.
Профилактика и первая помощь
Для предотвращения развития металлозов, следует тщательно удалять все инородные тела из глаза, а также инкапсуляции. Для этого используют лазерную коагуляцию, фотокоагуляцию, растворение металлических предметов при помощи физиотерапевтического воздействия.
Лечение металлоза
При развитии признаков металлоза, нужно провести симптоматическое лечение, которое включает йодистые препараты, унитиол, этилморфина гидрохлорид, цистеин, кислород, пирогенал и т.д. При необходимости проводят хирургическое вмешательство (удаление катаракты, измененного вещества стекловдного тела, антиглаукоматозные операции, лечение отслойки сетчатки).
Источник: https://ophthalmocenter.ru/bolezni-glaz/sideroz-i-khalkoz.html