Гиперкортицизм – причины, симптомы, лечение. Гиперкортицизм – причины возникновения и методы лечения
Содержание
Гиперкортицизм у женщин — что это и как лечить заболевание?
Женский организм чувствительно реагирует на негативные проявления внешней и внутренней среды. У некоторых женщин возникает такой недуг, как гиперкортицизм, что это такое, и как с ним справиться, нам и предстоит узнать.
Следует отметить, что данная проблема связана с гормональным фоном, поэтому лечебная терапия будет основана на приеме лекарственных средств.
Важно узнать особенности этого патологического процесса, методы борьбы с ним, особенности проявлений и другие важные аспекты.
Какую роль выполняют гормоны надпочечников?
Продолжительное увеличение кровеносной системе гормонов, вырабатываемых надпочечниками, вызывает возникновение синдрома гиперкортицизма. Данный недуг отличается сбоем всех обменных процессов, нарушением функционирования важных систем организма.
Факторами, которые привели к гормональному дисбалансу, выступают объемные образования надпочечников, гипофиза и остальных органов, а еще употребление медикаментов, в составе которых присутствуют глюкокортикоиды.
Для устранения проявления недуга назначают различные лекарственные средства, а оказать воздействие на новообразование можно лучевым методом либо удаляют её из организма оперативным методом.
Кора надпочечников производит гормоны стероидного типа – минералкоркортиноиды, андрогены и глюкокортикоиды. Их синтез контролируется адренокортикотропным гормоном, например, кортикотропным либо АКТГ. Его выработку регулирует рилинг-гормон, вазопрессин гипоталамуса. Холестерин является общим источником для производства стероидов.
Симптоматика гиперкортицизма
Производство главного гормона минералокортикоидов, то есть альдостерона в меньшей степени зависит от АКТГ. Главным корректирующим механизмом его синтеза является ренин-антиотензиновая система, которая реагирует на изменение объема циркулирующей крови.
Диагностика гиперкортицизма основа на сдаче необходимых анализов, после получения результата лечащий врач назначает соответствующее лечение.
В большом количестве производятся в железах половой системы. Глюкокортикоиды оказывают воздействие на все разновидности обменных процессов. Они повышают уровень глюкозы в кровеносной системе, способствуют расщеплению белка и перераспределения жировой ткани. Гормоны обладают противовоспалительным и успокаивающим действием, способствуют задержке натрия в организме и увеличивают давление.
Симптомы
Патологическое увеличение показателя глюкокортикоидов приводит к появлению синдрома гиперкортицизма.
Пациенты утверждают о жалобах, связанных с изменением внешности и сбоем функционирования сердечно-сосудистой системы, а также костно-мышечной, репродуктивной, нервной систем.
Клинические проявления заболевания также вызваны повышенным содержанием альдостерона и андрогенов, вырабатываемых надпочечников.
В детском возрасте наличие гиперкотицизма приводит к нарушению производства коллагена и уменьшается чувствительность важных органов к воздействию самотропного гормона.
Данные изменения являются основной причиной остановки развития тела, а именно роста. После лечения патологического процесса может произойти восстановление структурных элементов костной ткани.
Если в организме женщины присутствует большое количество глюкокортикоидов, тогда возникнут следующие клинические проявления:
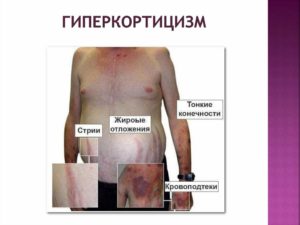
- Ожирение, при котором происходит отложение жировой массы в районе лица и остальных участков тела.
- Кожные покровы становятся тонкими, а еще возникают растяжки багрового оттенка.
- Проблемы углеводных обменных процессов – сахарный диабет и предиабет.
- Возникновение остеопороза.
- Иммунодефицит вторичного типа с образованием всевозможных инфекционных недугов и грибковых заболеваний.
- Воспаление почек, а также образование твердых конкрементов.
- Нарушения психоэмоционального фона, депрессия, смена настроения.
Симптомы гиперкортицизма у женщин являются достаточно характерными, поэтому диагностировать недуг не очень тяжело. Главное сразу обратиться в медицинское учреждение, чтобы не допустить возникновения серьезных последствий:
- Увеличение артериального давления, при котором даже прием сильнодействующих средств не оказывает должного терапевтического эффекта.
- Слабость в мышцах.
- Нарушение гормонального фона с аритмией, сердечной недостаточностью и миокардиодистрофией.
- Отеки периферического типа.
- Систематическое и обильное мочеиспускание.
- Покалывание и судороги ног.
- Боль в голове.
Половые гормоны обеспечивают реализацию репродуктивных функций в организме. При их нехватке женщина не сможет забеременеть, тем не менее, повышенное количество этих компонентов также имеет ряд побочных эффектов, причем некоторые из них действительно опасные:
- Себорея, акне, угревая сыпь и другие проблемы с кожным покровом.
- Сбой цикла менструации.
- Повышенный волосяной покров на груди, лице, ягодицах и животе у представительниц слабого пола.
- Невозможность забеременеть.
- Уменьшение либидо.
- У мужчин недостаток эстрогенов увеличивает тембр голоса, повышает размер грудных желез, уменьшает рост полос на голове, в частности на лице.
- Нарушение эректильной функции.
Все вышеперечисленные симптомы заставляют пациентку обратиться в медицинское учреждение. Квалифицированному медику достаточно проанализировать жалобы и внешний вид женщины, чтобы определить точный диагноз.
Разновидности и лечение недуга
Главные проявления гиперкортицизма напрямую связаны с чрезмерным количеством кортизола, тогда его уровень определяют в слюне или суточном объеме мочи. Одновременно с этим нужно проверить концентрацию данного компонента в кровеносной системе.
Чтобы уточнить разновидность патологического процесса необходимо провести ряд функциональных исследований, например, малый дексаметазоновый тест и большой. В разных лабораториях нормальные показатели этих гормонов отличаются.
Проанализировать полученный результат можно только при помощи специалиста.
Для того, чтобы определить сопутствующие нарушения нужно проанализировать анализ мочи и крови, а также обращают внимание на креатинин, электролиты, глюкозу, мочевину и остальные биохимические значения. Отличной информативностью обладают такие инструментальные методы, как КТ, денситометрия, МРТ, УЗИ и ЭКГ.
Чрезмерное производство гормонов надпочечников приводит к различным патологическим проявлениям, что заставляет применять сильнодействующие медикаменты.
Однако перед тем, как переходить к лечению гиперкортицизма, необходимо определить его разновидность, поскольку каждая форма заболевания имеет характерные отличия и особенности, что проявляется не только в симптомах, но еще и в дальнейшем лечении болезни.
Для того, чтобы определить сопутствующие нарушения нужно проанализировать анализ мочи и кровиПовышенный синтез глюкокортикоидов возникает под действием кортиколиберина и кортикотропина, либо вообще независимо от них. По этой причине выделяют АКТГ-независимые и зависимые от АКТГ разновидности заболевания. К последней относятся:
- функциональный гиперкортицизм;
- периферическая форма;
- экзогенный гиперкортицизм.
К первой группе разновидностей относятся такие формы:
- Гиперкортицизм центрального типа. Причиной данной патологии является новообразование гипофиза. В этом случае опухоль имеет небольшой размер, к примеру, до 1 сантиметра речь идет об микроаденомах, если они превышают данный показатель, тогда в организме присутствует макроаденома. Такие образования синтезируют чрезмерное количество АКТГ, он стимулирует выработку глюкокортикоидов, а между гормонами нарушается взаимосвязь. Лечение осуществляют протонным пучком, в некоторых случаях применяют комбинированные способы.
- АКТГ-эктопический синдром. Злокачественное образование разных органов синтезирует чрезмерное количество компонентов, которые по своему строению напоминают кортиколиберин либо кортикотропин. Они вступают в контакт с рецепторами АКТГ и увеличивают интенсивность производства гормонов. После определения места расположения опухоли её успешно оперируют.
Лечение гиперкортицизма у женщин осуществляется в большинстве случаев радикальными методами, то есть хирургическим удалением новообразования. Тем не менее, современные аптечные медикаменты также показывают хорошую результативность, поэтому их активно применяют в качестве лечебной терапии, увеличить эффективность можно за счет народных методов.
Субклинический гиперкортицизм требует от лечащего врача высокой квалификации, поскольку недуг нужно правильно диагностировать и отличить от других форм заболевания.
Для этого применяются различные диагностические мероприятия, задача которых – правильно и точно определить причину патологического процесса, степень поражения организма и дальнейшие методы лечения.
Источник: http://VseoLady.ru/giperkorticizm-chto-eto-takoe.html
Гиперкортицизм – причины, симптомы, диагностика и лечение

Гиперкортицизм – это заболевание надпочечников, в результате которого значительно повышается уровень кортизола в организме. Эти глюкокортикоидные гормоны принимают непосредственное участие в регулировании обмена вещества и множества физиологических функций.
Надпочечники контролируются гипофизом, посредством выработки адренокортикотропного гормона, который активизирует синтизацию кортизола и кортикостерона.
Что происходит с людьми при данном синдроме, какие причины его возникновения и как лечить заболевания, мы рассмотрим далее в статье.
Гиперкортицизм: что это такое?
Гиперкортицизм или синдром Иценко-Кушинга, представляет собой эндокринную патологию, связанную с продолжительным и хроническим воздействием на организм избыточного количества кортизола.
Такое воздействие может возникать вследствие имеющихся недугов или на фоне приема некоторых медикаментов.
Женщины в 10 раз чаще мужчин страдают гиперкортицизмом, и, в основном, в возрасте от 25 до 40 лет.
Чтобы нормально функционировал гипофиз, необходима достаточная выработка конкретных гормонов гипоталамусом. Если нарушается эта цепочка, то страдает весь организм и это сказывается на состоянии здоровья человека. Впервые клиническая картина эндогенного гиперкортицизма была описана в 1912 г. Гарвеем Кушингом.
Гиперкотицизм проявляется тем, что кортизол в больших количествах замедляет выработку глюкозы, которая очень необходима нашим клеткам. В результате этого, функциональность многих клеток падает и наблюдается атрофирование тканей.
Патогенез
Основу болезни составляет нарушение обратной связи в функциональной системе гипоталамус-гипофиз – кора надпочечников, характеризующееся постоянно высокой активностью гипофиза и гиперплазией кортикотропов или, значительно чаще, развитием АКТГ- продуцирующих аденом гипофиза и гиперплазией коры обоих надпочечников.
В результате этого повышается скорость продукции и суммарная суточная экскреция практически всех фракций кортикостероидов с развитием симптомов гиперкортицизма. В основе синдрома Иценко-Кушинга лежит формирование автономной доброкачественной или злокачественной опухоли надпочечника или дисплазии надпочечника.
Синдром гиперкортицизма приводит к снижению либидо как у женщин, так и у мужчин. У последних он проявляется еще и импотенцией.
Причины
На сегодняшний день медикам не удалось до конца изучить причины, которые влияют на нарушение функции надпочечников. Известно лишь, что при любом факторе, который провоцирует повышение выработки гормонов надпочечниками, развивается заболевание. Провоцирующими факторами гиперкортицизма считаются:
- аденома, возникшая в гипофизе;
- образование опухолей в легких, поджелудочной, бронхиальном дереве, которые продуцируют АКТГ;
- длительный прием глюкокортикоидных гормонов;
- наследственный фактор.
Помимо вышеперечисленных факторов, на возникновение синдрома могут повлиять такие обстоятельства:
- травмирование или сотрясение мозга;
- черепно-мозговые травмы;
- воспаление паутинной оболочки спинного или головного мозга;
- воспалительный процесс в головном мозге;
- менингит;
- кровотечение в субарахноидальное пространство;
- повреждения центральной нервной системы.
Иногда признаки синдрома могут быть вызваны совсем другими факторами, но это только временное явление и не означает, что у человека истинный гиперкортицизм.
Частые причины развития псевдо – синдрома Кушинга – это ожирение, хроническая алкогольная интоксикация, беременность, стресс и депрессия, а иногда даже прием оральных контрацептивов, которые содержат смесь эстрогенов и прогестерона.
Повышение уровня кортизола в крови может произойти даже у грудных детей, когда в их организм вместе с грудным молоком поступает алкоголь.
Виды
Избыточный синтез глюкокортикоидов происходит под влиянием кортикотропина и кортиколиберина или независимо от них. В связи с этим выделяют АКТГ-зависимые и АКТГ-независимые формы патологии. К первой группе относятся:
- Центральный гиперкортицизм.
- АКТГ-эктопический синдром.
В медицине различают три вида гиперкортицизма, которые основываются на разнице причин возникновения патологии:
- экзогенный;
- эндогенный;
- псевдо-синдром.
Во врачебной практике также встречаются случаи юношеского синдрома гиперкортицизма. Юношеский выделен в отдельный вид и обусловлен возрастными гормональными изменениями в организме подростка.
Экзогенный
Под влиянием внешних причин, таких как применение для лечения лекарственных средств, содержащих глюкокортикоиды может развиться ятрогенный или экзогенный гиперкортицизм. В основном он проходит после отмены провоцирующего патологию лекарства.
Эндогенный
Факторами развития эндогенного гиперкортицизма могут быть следующие причины:
- опухоли гипофиза (микроаденома гипофиза);
- бронхов;
- опухоли яичек, яичников;
- опухоль или гиперплазия коры надпочечников.
Провоцирующей опухолью бронхов или половых желез чаще всего бывает эктопированная кортикотропинома. Именно она вызывает повышенную секрецию кортикостероидного гормона.
Псевдо-синдром
Неистинный гиперкортицизм возникает по следующим причинам:
- алкоголизм;
- беременность;
- прием оральных контрацептивов;
- ожирение;
- стрессы или затяжные депрессии.
Наиболее часто причиной псевдо-синдрома становится сильное отравление организма алкоголем. При этом любые опухоли отсутствуют.
Симптомы гиперкортицизма у женщин и мужчин
Клиническая картина гиперкортицизма характеризуется симптомами:
- прогрессирующая слабость;
- постоянная утомляемость;
- бессонница;
- усталость;
- гипотония;
- психическая астения;
- отсутствие аппетита;
- тошнота;
- рвота;
- запоры,
- сменяющиеся поносами;
- боли в животе;
- снижение массы тела.
Патологическое увеличение показателя глюкокортикоидов приводит к появлению синдрома гиперкортицизма.
Пациенты утверждают о жалобах, связанных с изменением внешности и сбоем функционирования сердечно-сосудистой системы, а также костно-мышечной, репродуктивной, нервной систем.
Клинические проявления заболевания также вызваны повышенным содержанием альдостерона и андрогенов, вырабатываемых надпочечников.
Симптомы у женщин
Гиперкортицизм у женщин проявляется следующими симптомами:
- гирсутизмом;
- вирилизацией;
- гипертрихозом;
- сбоем менструальных циклов;
- аменореей и бесплодием.
Самым «популярным» проявлением гиперкортицизма со стороны опорно-двигательного аппарата является остеопороз (он обнаруживается у 90 % людей, страдающих синдромом).
Данная патология имеет свойство прогрессировать: сначала она дает знать о себе болью в суставах и костях, а затем – переломами рук, ног и ребер.
Если остеопорозом страдает ребенок, у него наблюдается отставание от сверстников в росте.
Признаки у мужчин
Мужской гиперкортицизм проявляется проблемами в половой системе: снижением потенции и либидо, атрофией яичек и гинекомастией. Так же, гиперкотицизм может проявить себя сбоями нервной и сердечно-сосудистой систем.
“Нервные” симптомы:
- психозы и стрессы;
- смена эйфорического состояния депрессией;
- заторможенность;
- суициидальные попытки.
Сердечно-сосудистые симптомы:
- аритмия сердца;
- артериальная гипертония;
- сердечная недостаточность.
Кожа у пациентов имеет характерный «мраморный» оттенок с хорошо заметным сосудистым рисунком, склонна к шелушению, сухости, перемежается с участками потливости.
На коже плечевого пояса, молочных желез, живота, ягодиц и бедер образуются полосы растяжения кожи – стрии багровой или цианотичной окраски, длиной от нескольких миллиметров до 8 см и шириной до 2 см.
Наблюдаются кожные высыпания (акне), подкожные кровоизлияния, сосудистые звездочки, гиперпигментация отдельных участков кожи.
Негативно сказывается синдром на гормональном фоне пациента, наблюдается нестабильное эмоциональное состояние: депрессия чередуется с эйфорией и психозом.
Осложнения
Одним из самых опасных осложнений гиперкортицизма является адренолиновый криз, который проявляется:
- нарушением сознания;
- рвотой и высоким давлением;
- гиперкалиемией;
- гипонатриемией;
- гипогликемией;
- болями в животе;
- метаболическим ацидозом.
Синдром Кушинга, который перешел в хроническую форму способен привести к гибели человека, поскольку провоцирует ряд тяжелых осложнений, а именно:
- декомпенсация сердца;
- инсульт;
- сепсис;
- пиелонефрит тяжелой степени;
- недостаточность почек хронической формы;
- остеопороз, при котором происходят многочисленные переломы позвоночника.
Диагностика
Для диагностики данного заболевания используют следующие методы:
- анализ крови на адренокортикотропный гормон и кортикостероиды;
- гормональные пробы мочи;
- рентген головы, костей скелета;
- МРТ или КТ головного мозга.
Диагноз ставится четко при наличии всех исследований. Его следует дифференцировать с сахарным диабетом и ожирением.
Ни один из лабораторных диагностических тестов на гипер-кортизолизм нельзя считать абсолютно надёжным, поэтому часто рекомендуют их повторять и комбинировать. Диагноз гиперкортицизма устанавливают на основании повышенной экскреции свободного кортизола с мочой или нарушенной регуляции гипоталамо-гипофизарно-надпочечниковой системы:
- суточная экскреция свободного кортизола и 17-гидроксикортикостерона повышена;
- суточный биоритм секреции кортизола отсутствует;
- содержание кортизола в 23—24 ч повышено.
Исследования в амбулаторных условиях
- Свободный кортизол в суточной моче. Доля ложноотрицательных результатов в этом тесте достигает 5-10%, поэтому исследование рекомендуют проводить 2—3 раза. Ложноположительные результаты также провоцируют приём фенофибрата, карбамазепина и дигоксина, а ложноотрицательные результаты возможны при сниженной клубочковой фильтрации (
Источник: https://travmatolog.net/giperkortitsizm/
Гиперкортицизм — симптомы и лечение
Клиническая картина заболевания была описана одновременно двумя учеными — Николаем Иценко и Харви Кушингом, благодаря чему патология получила название «болезнь, или синдром, Иценко-–Кушинга».
Гиперкортицизм — широкое понятие, в которое входит комплекс различных состояний. Наиболее распространенными являются болезнь и синдром Иценко-–Кушинга.
В первом случае патология обусловлена нарушениями в гипоталамо-гипофизарной системе. Чаще всего это аденома гипофиза — небольшая, доброкачественная опухоль, продуцирующая адренокортикотропный гормон.
Во втором — изменения касаются непосредственно надпочечников. Чаще всего это аденомы и аденокарциномы.
В 1–2% случаев нозология провоцируется АКТГ-эктопированным синдромом — гормонально активной опухолью, локализованной в легких, тимусе, яичниках и яичках, железах внутренней секреции, поджелудочной и предстательной железе.
Лекарственная гиперкортицизм — патология, вызваная неправильным или нецелесообразным назначением кортикотропных гормонов.
Механизм развития болезни
В основе развития гиперкортицизма лежит повышенная секреция кортизола. Данный гормон провоцирует распад белков костей, мышц, кожи и внутренних органов. Со временем это приводит к дистрофии и атрофии тканей. Усиленная выработка глюкозы приводит к развитию стероидной формы диабета.
Нарушение жирового обмена сопровождается характерным отложением жира в определенных зонах. Избыточная концентрация кортизола влияет и на почки. Как результат — в плазме крови повышается уровень натрия и снижается концентрация калия.
Такие пациенты страдают от повышенного артериального давления, а в мышечной ткани усиливаются дистрофические процессы.
Сильнее всего при гиперкортицизме страдает миокард. Внешне это проявляется нарушением сердечного ритма, сердечной недостаточностью, кардиомиопатией.
Кроме того, кортизол угнетающе действует на иммунную систему. В результате пациенты становятся очень чувствительными к различного вида инфекциям.
Клиническая картина
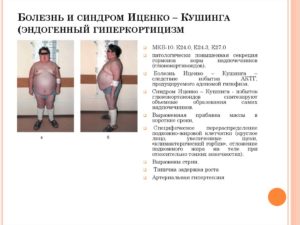
Наиболее типичный симптом гиперкортицизма — ожирение. Этот признак выявляют у более чем 90% больных. Как правило, жир откладывается на лице, животе и спине. Конечности при этом остаются относительно худыми. Такое ожирение называют кушингоидным.
Лицо пациента по форме становится лунообразным, красного цвета с синюшным оттенком. Жир, отложенный в области седьмого шейного позвонка, создает так называемый бычий горб. Кожа тыльной стороны ладони становится истонченной, почти прозрачной.
Из-за атрофических процессов в мышцах развивается дисгормональная миопатия. Пациенты жалуются на снижение силы мышц, мышечную слабость, боль в мышцах. Характерными признаками болезни являются так называемые скошенные ягодицы и лягушачий живот, обусловленные гипотрофией мышц живота, бедер и ягодиц.
Кожа больных имеет специфический так называемый мраморный оттенок, склонна к шелушению и сухости. Сосудистый рисунок хорошо заметен. На плечах, в области груди, живота, ягодиц и бедер образуются багровые стрии — растяжки. Средняя их длина — 8 см, ширина — до 2 см. Отдельные участки кожи гиперпигментированы, наблюдаются акне, подкожные кровоизлияния.
Остеопороз — также частый симптом при гиперкортицизме. Костная ткань истончается, становится менее плотной, что приводит к сильному болевому синдрому, патологическим переломам, искривлению позвоночника. Из-за деформации позвоночного столба и сдавливания позвонков пациенты становятся сутулыми и ниже ростом.
Со стороны сердечной мышцы чаще всего наблюдается экстрасистолии, артериальная гипертензия, фибрилляция предсердий. Из-за атрофических процессов в миокарде развивается сердечная недостаточность. Это довольно серьезные нарушения, способные привести к летальному исходу.
При синдроме Иценко-–Кушинга страдает и центральная нервная система. Пациенты страдают от депрессии, стероидных психозов, делают попытки суицида.
Примерно у каждого десятого больного синдромом Иценко-–Кушинга развивается сахарный диабет, связанный с атрофическими процессами в поджелудочной железе. Характерная черта такого диабета — легкое течение. Длительное время у больных наблюдается нормальный уровень инсулина, а сама болезнь хорошо компенсируется диетой и препаратами, снижающими уровень сахара в крови.У женщин может развиваться гиперандрогения — синдром, вызванный повышенным содержанием мужских половых гормонов. Она характеризуется нарушением менструального цикла, бесплодием, формирование вторичных половых признаков по мужскому типу.
Лечение
Для лечения болезни применяются как консервативные, так и оперативные методы. Прежде всего, пациенту назначают средства, угнетающие синтез стероидов. Они эффективны при эндогенном характере заболевания.
Если при проведении магнитно-резонансной томографии удается четко визуализировать аденому гипофиза, показано ее оперативное удаление. В таком случае устойчивая ремиссия развивается у девяти из десяти больных. Если аденома не просматривается, пациенту рекомендуют протонотерапию на область гипофиза.
Основной метод лечение кортикостеромы — адреналэктомия. Иногда, особенно при тяжелом протекании болезни, проводится одностороннее удаление надпочечника. Это позволяет уменьшить выраженность симптомов заболевания.
Особую роль при данной патологии играет симптоматическое лечение. Как правило, больным рекомендуют лекарственные средства, снижающие АД, сахароснижающие, и медикаменты, предназначенные для терапии остеопороза. Для нормализации электролитного обмена назначают препараты калия.
Прогноз и профилактика
Прогноз при синдроме Иценко-–Кушинга зависит от таких факторов:
- своевременность диагностики и начала лечения;
- возраста пациента;
- индивидуальной реакции на терапию;
- первопричины заболевания.
При отсутствии адекватной терапии или неправильном лечении показатель смертности в первые пять лет с момента диагностики заболевания достигает 50%.
Наиболее высока вероятность хорошего клинического исхода при кортикостероме, несмотря на то, что функция второго надпочечника восстанавливается только у восьми из 10 пациентов. При злокачественной кортикостероме средний коэффициент пятилетней выживаемости не превышает 25%.
Средняя продолжительность жизни при отсутствии лечения — один год и два месяца. Своевременная диагностика и ранее лечение значительно улучшают прогноз для жизни и здоровья больного.
Источник: https://AltraVita-IVF.ru/informatsiya-dlya-patsientov/spravochnik-zabolevanij/giperkorticizm.html
Причины заболевания гиперкортицизмом, симптоматика и лечение болезни Иценко-Кушинга
Кортикоидные гормоны, вырабатываемые корой надпочечников, регулируют основные обменные процессы в организме: расщепляют белки с высвобождением энергии, контролируют солевой обмен, увеличивают устойчивость человека к неблагоприятным условиям и прочему.
Синтезом кортикоидов в организме управляет гипоталамо-гипофизарно-надпочечниковая система по принципу обратной связи. Если уровень гормонов опускается ниже необходимого, в гипоталамусе начинают вырабатываться вещества, стимулирующие выработку гипофизом АКТГ.
Возросшее количество адренокортикотропного гормона заставляет надпочечники усиленно вырабатывать кортикоиды, восполняя тем самым их недостаток. Если образуется избыток гормонов, в результате действия обратной связи выработка гипофизом АКТГ снижается, вследствие чего надпочечники уменьшают выработку адренокортикоидов. Так работает здоровый организм.
При различных патологиях системы «гипоталамус-гипофиз-надпочечники» происходит ее сбой, в результате чего количество кортикоидов в организме оказывается значительно ниже или выше нормальных значений. Это нарушает обменные процессы, приводит к серьезной дисфункции важнейших систем и органов человека.
Синдром Кушинга – это группа заболеваний, возникающих в результате длительного воздействия на организм повышенного количества гормонов (кортикостероидов), вырабатываемых надпочечниками или принимаемых в виде лекарств. Каждый год на планете синдромом Кушинга заболевают 10-15 человек из 1 млн. Чаще всего он встречается у взрослых 20-25 лет. Женщины 25-40 лет болеют гиперкортицизмом в 5-8 раз чаще, чем представители сильного пола.
Этиология и причины заболевания
Синдром Кушинга представляет собой реакцию организма на протяженное по времени избыточное количество кортикоидных гормонов (прежде всего – кортизола). Избыток адреностероидов может наблюдаться в 2-х случаях:
- при избыточном продуцировании их корой надпочечников;
- при длительном приеме больших доз гормональных лекарств, содержащих гормоны надпочечниковой железы или их синтетические аналоги.
Чаще всего к избыточному продуцированию надпочечниками кортикоидов приводят опухоли в гипоталамо-гипофизарно-надпочечниковой системе.
- Микроаденома гипофиза – небольшое (до 20 мм) злокачественное или доброкачественное новообразование, продуцирующее в больших количествах АКТГ. Эта опухоль ответственна за более чем 80% случаев заболевания гиперкортицизмом.
- Эктопированная кортикотропинома. На нее приходится 1-2% случаев болезни. Опухоль располагается вне гипофиза (потому и «эктопированная»), местом ее локализации могут быть легкие, яичники, предстательная, вилочковая, поджелудочная и щитовидная железы.
- Кортикостерома (опухоль надпочечников) виновна в 14-18% случаях болезни. Она может быть злокачественной (аденокарцинома) или доброкачественной (аденома смешанно клеточная или гигантоклеточная).
- К повышенному продуцированию кортикоидов приводит гиперплазия надпочечников – увеличение размеров органа вследствие роста количество его клеток.
К увеличению количества кортикоидных гормонов могут приводить некоторые заболевания органов и систем, не связанные с гипоталамо-гипофизарной системой. Алкоголизм, ожирение и некоторые психоневрологические болезни. Гиперкортицизм в этом случае называют функциональным.
Повышенная выработка кортикоидов наблюдается иногда при беременности. Это временное состояние не является болезнью, и объясняется стрессом организма на беременность, который по принципу обратной связи вызывает повышение выработки гипофизом АКТГ.
Независимо от того, что послужило причиной гиперсекреции адреностероидов, при синдроме Кушинга наблюдаются следующие отклонения в обмене веществ:
- Повышенный катаболизм. Распад белков, входящих в мышечные структуры (включая сердечную мышцу), кожу, внутренние ткани. Приводит к атрофии и дистрофии органов и тканей.
- Нарушение обмена жиров. Приводит к ненормально высокому отложению жировой ткани в одних зонах тела, и атрофии в других.
- Повышенный гликогенез. Вызывает стероидный сахарный диабет.
- Электролитные расстройства. Результатом становится гипернатриемия, гипокалиемия, рост артериального давления, дистрофия мышц.
- Кардиомиопатия. Является следствием атрофии сердечной мышцы.
- Снижение иммунитета. Приводит к низкой резистентности организма к инфекциям.
По степени выраженности гиперкортицизм может быть легкой, средней и тяжелой формы. По интенсивности развития – прогрессирующим (симптомокомплекс развивается в течение 0,5-1 года) и постепенным – болезнь развивается в течение 1…10 лет.
Методы диагностики
Первоначальный диагноз ставится на основе физических данных и опроса пациента. Если избыточное поступление стероидных гормонов с лекарствами исключено, диагноз устанавливается с помощью лабораторной и аппаратной диагностики.
Анализ мочи показывает уровень экскреции кортизола. Если он в 3-4 раза превышает нормальные значения, есть основания говорить о синдроме Кушинга.
Общий и биохимический анализ крови при гиперкортицизме показывает гипокалиемию, повышение гемоглобина и холестерина, сахарный диабет, электролитные нарушения.
КТ, МРТ и ПЭТ-КТ позволяют обнаружить опухоли в гипоталамо-гипофизарно-надпочечниковой системе – кортикостерому и гиперплазию надпочечников, аденому гипофиза, эктопированную кортикотропиному.
С помощью КТ и рентгенографии устанавливают атрофию костной ткани – снижение плотности костей, множественные переломы, которые характерны для гиперкортицизма.
Список необходимых анализов
При подозрении на гиперкортицизм берутся следующие анализы.
- анализ на кортизол;
- биохимический и общий анализ крови;
- исследование мочи;
- анализ на ТТГ (тиреотропный гормон);
- исследование крови на гликозилированный гемоглобин, так как повышенное значение Hba1c говорит о возможности наличия сахарного диабета, спровоцированного синдромом Кушинга;
- исследование крови на C-пептид, потому что, гиперкортицизм может вызывать увеличение концентрации C-пептида;
- анализ крови на остеокальцин (маркер остеопороза), ведь при синдроме Кушинга ОК может быть снижен.
Способы лечения
Лечение гиперкортицизма зависит от причин, вызвавших болезнь. Если синдром Кушинга явился следствием приема гормональных лекарств, они заменяются другими иммунодепрессантами.
При эндогенной (внутренней) причине патологии назначаются средства, блокирующие стероидогенез, в частности, митотан, аминоглютетимид, кетоконазол, мамомит.
При обнаружении опухолей надпочечников или гипофиза показано хирургическое вмешательство – удаление новообразований. Если это невозможно, выполняется лучевая терапия, односторонняя адреналэктомия.
Лечение после резекции надпочечников предусматривает заместительную терапию гормонами.При необходимости используют весь комплекс лечебных мероприятий – хирургическое, медикаментозное и лучевое.
Симптоматическое лечение предполагает прием средств, направленных на подавление того или иного вида симптоматики. Назначаются мочегонные, гипотензивные, сердечные, седативные препараты, иммуномодуляторы, антидепрессанты, витаминно-минеральные комплексы. Компенсируется дефицит минерального, белкового и углеводного обмена.
Профилактика и рекомендации
Профилактика гиперкортицизма предусматривает систематический контроль уровня гормонов в крови. Не реже одного раза в год рекомендуется проводить рентгенографию турецкого седла.
Для пациентов с остеопорозом показан регулярный прием микроэлементов и витаминов, повышающих плотность костной ткани – в основном кальция и витамина Д.
Полезны умеренные физические нагрузки без переутомления. Здоровое питание и контроль веса тела позволяют избежать ожирения, и тем самым снизить риск заболевания синдромом Кушинга.
Лечение депрессий, поддержание в норме когнитивных способностей (разгадывание кроссвордов, заучивание стихов, решение математических задач) позволяет поддерживать в норме мозговую деятельность, в значительной степени влияющую на выработку кортикоидов.
Рекомендуем другие статьи по теме
Источник: https://UroHelp.guru/nadpochechniki/giperkorticizm.html
ГИПЕРКОРТИЦИЗМ: классификация, причины, симптомы, диагностика, лечение заболевания и его профилактика
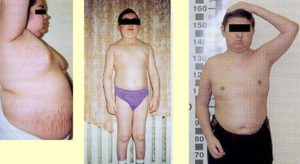
Гиперкортицизм — эндокринное заболевание, характеризующееся достаточно долгим воздействием на организм человека сверхнормативного количества кортизола — гормона синтезируемого надпочечниковой корой, либо злоупотреблением глюкокортиокидами. Другое название гиперкортицизма — синдром Иценко Кушинга.
Женщины в 10 раз чаще мужчин страдают гиперкортицизмом, и, в основном, в возрасте от 25 до 40 лет.
Гиперкотицизм проявляется тем, что кортизол в больших количествах замедляет выработку глюкозы, которая очень необходима нашим клеткам. В результате этого, функциональность многих клеток падает и наблюдается атрофирование тканей.
Гиперкортицизм: причины
Причин, вызывающих гиперкортицизм, несколько и самой распространенной из них является болезнь Иценко Кушинга (не путать с одноименным синдромом).
В этом случае происходит сверхнормативное продуцирование АКТГ (адренокортикотропного гормона), который, активизирует секретирование кортизола. Этим характеризуется эндогенный гиперкортицизм.
Экзогенный гиперкортицизм возникает вследствие длительного применения глюкокортикоидов для терапии какого-нибудь системного заболевания, к примеру, ревматоидного артрита, либо астмы.
Иногда возникает, так называемый, псевдо-синдром Кушинга, который проявляет все признаки гиперкортицизма, но на самом деле, таковым не является. Причинами таких патологических проявлений могут являться:
— ожирение;
— алкогольная интоксикация;
— стресс и депрессия;
— беременность…
Гиперкортицизм: симптомы
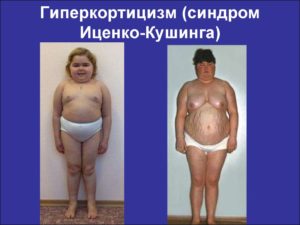
У 90% больных гиперкортицизмом наблюдается ожирение по кушингоидному типу: неравномерные жировые отложения на лице (лицо лунообразное), плечах, шее, животе на фоне худых конечностей — этот тип ожирения ни с каким другим не спутаешь.
На плечевом поясе и особенно на ногах заметна атрофия мышц и это сопровождается постоянной слабостью и быстрой утомляемостью. На фоне ожирения, мышечная атрофия создает больному гиперкортицизмом большие трудности в процессе любых физических нагрузок.
У женщин гиперкортицизм проявляется:
— гирсутизмом;
— вирилизацией;- гипертрихозом;- сбоем менструальных циклов;- аминореей и бесплодием.
Мужской гиперкортицизм проявляется проблемами в половой системе: снижением потенции и либидо, атрофией яичек и гинекомастией.
Так же, гиперкотицизм может проявить себя сбоями нервной и сердечно-сосудистой систем.«Нервные» симптомы:- психозы и стрессы;- смена эйфорического состояния депрессией;- заторможенность;- суициидальные попытки.Сердечно-сосудистые симптомы:
— аритмия сердца;
— артериальная гипертония;
— сердечная недостаточность.
Явным симптомом гиперкортицизма является «мраморность» кожи, ее сухость и наличие стрий, через кожу становится хорошо виден «рисунок» сосудов, часто появляются высыпания и кровоизлияния.
Гиперкортицизм: осложнения
Одним из самых опасных осложнений гиперкортицизма является адренолиновый криз, который проявляется:- нарушением сознания;- рвотой и высоким давлением;- гиперкалиемией;- гипонатриемией;- гипогликемией;- болями в животе;- метаболическим ацидозом.
Так же, гиперкортицизм вызывает осложнения в сердечно-сосудистой системе и в функциональности почек, что нередко приводит к летальным исходам:
— декомпенсация сердечной деятельности;
— ишемический инсульт;
— почечная недостаточность;- тяжелый пиелонефрит;- сепсис;- остеопороз;- мочекаменная болезнь.
Кроме всего прочего, гиперкортицизм бывает причиной преждевременного прерывания беременности (выкидыш), вызывает проблемы с кожей (грибки, нагноения, фурункулы), а так же стероидный сахарный диабет (без повреждения поджелудочной железы).
Гиперкортицизм: диагностика
При диагностике гиперкортицизма, в первую очередь, проводят скрининговые тесты — определяют уровень кортизола в моче в течение суток. Если этот уровень выше нормы в 3-4 раза, то это показатель болезни Иценко Кушинга или гиперкортицизма.
Малая дексаметазоновая проба показывает, что если при приеме дексаметазона происходит снижение уровня кортизола более, чем в половину, то это — норма, а если этого снижения не наблюдается, то это говорит о наличии гиперкортицизма.
Для дифференциации болезни Иценко Кушинга и гиперкортицизма проводят большую дексаметозную пробу: при болезни происходит снижение уровня кортизола более чем в 2 раза, а при гиперкортицизме этого не происходит.Для обнаружения источника патологии прибегают к инструментальной диагностике.
Для этого случая самыми эффективными диагностическими методами являются магнитно-резонансная и компьютерная томографии гипофиза и надпочечников.Для выявления осложнений гиперкортицизма применяют:- рентгенографию;
— биохимический анализ крови.
Гиперкортицизм: лечение
Выбор метода лечения этой патологии зависит от многих факторов: от причины ее возникновения, иммунного статуса пациента…При обнаружении опухолей надпочечников, легких, гипофиза, как правило, прибегают к их удалению хирургическим методом, либо к лучевой терапии.
При лекарственной природе гиперкортицизма постепенно заменяют применение глюкокортикоидов на другие лечебные препараты иммунодепрессивного действия.При эндогенной (внутренней природе) заболевания применяют препараты, которые подавляют стероидогенез:- кетоконазол;- хлодитан;- митотан;- аминоглютетимид.
Для лечения симптоматики гиперкортицизма применяют различные мочегонные препараты, сердечные гликозиды, сахароснижающие средства, антидепрессанты…
Внимание!
Все эти методы лечения гиперкортицизма имеют один очень большой недостаток: они подавляют иммунную систему человека, вызывают достаточно тяжелые побочные эффекты, которые так же негативно сказываются на иммунитете человека. А ведь иммунная система — это единственный «фундамент», на который может опереться организм при борьбе с различными заболеваниями и именно ее сбои лежат в основе любой патологии. И поэтому лечащий врач всегда сталкивается с очень непростой задачей: как вылечить человека и при этом «не потерять» его иммунный статус, иначе все результаты терапии, в конечном итоге, станут бесполезными.
Для решения этой важнейшей задачи, в комплексной терапии гиперкортицизма применяют иммунный препарат Трансфер фактор.Основу этого препарата составляют одноименные иммунные молекулы, которые, попадая в организм, выполняют три функции:
— устраняют сбои эндокринной и иммунной систем, и способствует их дальнейшему нормальному развитию и формированию;
— являясь информационными частицами (той же природы, что и ДНК), трансферфакторы «записывают и хранят» всю информацию о чужеродных агентах — возбудителях различных заболеваний, которые (агенты) вторгаются в организм, и при повторном их вторжении, «передают» эту информацию иммунной системе, которая нейтрализует эти антигены; — устраняют все побочные явления, вызываемые применением других лекарственных препаратов одновременно усиливая их терапевтический эффект.
Имеется целая линейка этого иммуномодулятора, из которой Трансфер фактор Эдванс и Трансфер фактор Глюкоуч используются в программе «Эндокринная система» для профилактики и комплексного лечения эндокринных заболеваний, в т.ч. и гиперкортицизма.
Источник: https://ru-transferfactor.ru/giperkortitsizm