Гиперлипидемия: симптомы, диагностика, лечение. Лечение гиперлипидемии Смешанная гиперлипидемия
Содержание
Гиперлипидемия — это что? Гиперлипидемия: причины, симптомы, лечение
Гиперлипидемия — это патологическое состояние, характеризующееся накоплением в крови вредных для организма веществ, а именно холестерина, жиров и триглицерида. В медицине для них чаще всего используется общее название — липиды. Именно от этого термина и произошло название данной патологии.
Общая информация
Гиперлипидемия — это не заболевание, а один из весьма серьезных диагностических синдромов. В клинической практике такая проблема встречается достаточно часто. Многие пациенты в течение длительного времени даже не подозревают о ее существовании, а узнают только в ходе проведения очередного профилактического обследования.
Несмотря на тот факт, что гиперлипидемия диагностируется часто и протекает преимущественно бессимптомно, не следует оставлять ее без внимания.
Именно поэтому пациенты с таким диагнозом нуждаются не только в постоянном контроле, но также и соответствующем лечении.
Основные причины
В отличие от многих наследственных и приобретенных заболеваний, на появление которых невозможно оказать практически никакого влияния, гиперлипидемия — это явный показатель того, какого на практике образа жизни придерживается конкретный человек. Все дело в том, что патология развивается вследствие проникновения в организм тех веществ, которые поступают вместе с пищей. В данном случае речь идет не о разовом употреблении, а о регулярном.
Кроме того, специалисты называют целый ряд факторов, неизбежно приводящих к развитию патологии:
- Гипертоническая болезнь.
- Вредные привычки (курение, употребление алкогольных напитков).
- Заболевания щитовидной железы.
- Наследственная предрасположенность.
- Гиподинамия.
- Нездоровое и несбалансированное питание.
- Ожирение.
Симптомы
Как уже было отмечено выше, гиперлипидемия — это не самостоятельное заболевание, а особый синдром. Именно поэтому о каких-либо его клинических признаках говорить не приходится.
Даже повышенная концентрация липидов обнаруживается только во время медицинского обследования.
Принимая во внимание этот факт, врачи настоятельно рекомендуют всем людям старше 20 лет ежегодно делать тест на определение концентрации этих веществ в крови.
Между тем, состояние пациента с течением времени может только усугубляться, провоцируя развитие довольно серьезного заболевания под названием атеросклероз. Как правило, только на этом этапе у больного могут появиться подозрения, что организм работает неправильно, то есть пришло время проверить свое здоровье. Как следствие, диагностируется гиперлипидемия.
Симптомы неспецифического характера могут проявляться в виде увеличения размеров селезенки, а также ксантом (жировые отложения в кожных покровах).
Классификация
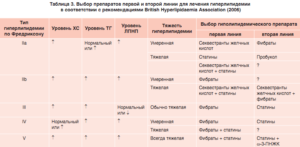
Современная классификация данной патологии была разработана в далеком 1965 году Дональдом Фредиксоном. Впоследствии она была рекомендована в качестве основного стандарта. Как подразделяется гиперлипидемия? Классификация:
- Тип I. Диагностируется крайне редко. Возникает преимущественно из-за дефекта в строении белка-активатора для фермента липопротеинлипазы или вследствие дефицита этого фермента. Наблюдается резкое повышение уровня липидов в крови после приема жирной пищи. Именно поэтому в данном случае основным методом лечения считается нормализация питания.
- Тип II. Это наиболее распространенный вид патологии. Он нередко влечет за собой развитие атеросклероза и даже становится причиной инфаркта миокарда.
- Тип III. Это наследственная гиперлипидемия. Люди, страдающие данной патологией, имеют склонность к развитию подагры, сахарного диабета, а также ожирения.
- Тип IV. В данном случае наблюдается повышенное содержание в крови триглицеридов, причем их количество заметно увеличивается сразу после употребления алкогольных напитков.
- Тип V. Врачи при данной форме отмечают повышенный уровень липопротеинов, причем с чрезмерно низкой плотностью. У пациентов вследствие данной патологии увеличивается риск развития панкреатита.
Также выделяются и иные типы гиперлипидемий. Классификация основана на преимущественном содержании тех или иных веществ в крови, относящихся к данному синдрому. В соответствии с этим выделяют две формы патологии:
- Гипо-бета-липопротеинемия.
- Гипо-альфа-липопротеинемия.
Диагностика
Принимая во внимание тот факт, что патология не имеет ярко выраженной клинической картины, а описанные выше типы гиперлипидемий имеют свои отличия, диагностика должна базироваться исключительно на биохимических анализах крови. В зависимости от уровня липидов, их фракции, врач предлагает соответствующую терапию. Кроме того, гематолог должен провести дифференциальную диагностику с иными заболеваниями.
Каким должно быть лечение?
В первую очередь необходимо заметить, что накопившееся в крови липиды сами по себе уже никуда не денутся.
Для того чтобы нормализовать их уровень, пациентам рекомендуется кардинально пересмотреть свой образ жизни. Следует уменьшить потребление продуктов с вредным холестерином.
Такой шаг позволяет не только улучшить общее состояние, но и свести к минимуму нарушения в работе сердечно-сосудистой системы.
У пациентов с диагнозом «гиперлипидемия» лечение подразумевает под собой соблюдение определенной диеты. Рекомендуется отказаться от вредной пищи, алкогольных напитков, всего жирного и жареного.
Рацион должен состоять из приготовленных на пару или запеченых в духовом шкафу блюд. Разрешается употребление постного мяса, рыбы, большого количества свежих овощей и зелени.
Не следует забывать о кисломолочных продуктах.
При сочетании ожирения и данной патологии рекомендуется включить в свою жизнь занятия физкультурой. Первое время даже самая обычная утренняя зарядка может положительно сказаться на здоровье.
Если по истечении определенного времени анализы так и не пришли в норму, врач чаще всего принимает решение о назначении медикаментозной терапии.Оно, прежде всего, продиктовано большой вероятностью развития сердечных недугов и атеросклероза. Все дело в том, что именно эти заболевания чаще всего сопровождают такую патологию, как гиперлипидемия.
Лечение в данном случае включает в себя прием статинов (понижают уровень холестерина в крови), фибратов и желчегонных средств.
Помните, чем раньше будет обнаружена данная патология и назначено лечение, тем быстрее пойдет выздоровление.
Источник: https://FB.ru/article/172652/giperlipidemiya---eto-chto-giperlipidemiya-prichinyi-simptomyi-lechenie
Дислипидемия (гиперлипидемия): лечение, симптомы

Эндогенный холестерин продуцируется гепатоцитами и транспортируется с током крови при помощи липопротеинов низкой плотности. Возвращение холестерина в гепатоциты от периферических тканей осуществляется липопротеинами высокой плотности. После этого холестерин выделяется в желчь в неизменном виде или трансформируется в желчные кислоты.
Холестерин в организме выполняет ряд жизненно важных функций. Он является компонентом клеточной мембраны, необходим для синтеза гормонов. Однако повышение концентрации холестерина в крови оказывает неблагоприятное воздействие на организм. Это способствует отложению избытка вещества на сосудистых стенках, что провоцирует развитие атеросклероза.
При повышении концентрации холестерина обычно не возникает клинической симптоматики, поэтому важно соблюдать диету и проводить периодическое определение параметров липидного спектра, особенно у пациентов, которые относятся к группам риска.
Высокая величина коэффициента атерогенности опасна, поскольку даже при нормальном содержании холестерина в ЛПНП концентрация его в ЛПВП снижена, что провоцирует развитие негативной симптоматики и может привести к серьезным осложнениям вплоть до инфаркта или инсульта.
При триглицеридемии наблюдается стойкое повышение концентрации триглицеридов в сыворотке крови. Эти вещества являются основным источником запасенной энергии.
Они как поступают с пищевыми продуктами, так и вырабатываются эндогенно, в печени. Для их транспортировки в организме также необходимы липопротеины низкой плотности и хиломикроны.
Увеличение концентрации триглицеридов может спровоцировать развитие атеросклероза, а также панкреатита.
Терапевтические меры при гиперлипидемии предполагают понижение концентрации липидов. Для этого необходима коррекция образа жизни и рациона питания.
В тяжелых случаях гиперлипидемии необходимо назначение лекарственной терапии для снижения риска возникновения сердечно-сосудистых патологий.
Своевременная диагностика гиперлипидемий различных форм и этиологических факторов может предупредить развитие серьезных сердечно-сосудистых патологий. Корректное лечение позволяет снизить концентрацию холестерина и триглицеридов в сыворотке крови и устранить проявления клинической симптоматики.
Причины
Существует ряд этиологических факторов, которые способствуют развитию гиперлипидемии. К ним относятся:
- наследственная предрасположенность;
- неправильный рацион питания с повышенным содержанием липидов;
- провоцирующие патологии: диабет, гипотиреоз, болезни выделительной системы;
- прием некоторых лекарственных препаратов (диуретиков, кортикостероидов, бета-блокаторов);
- превышение допустимого индекса массы тела;
- вредные привычки (злоупотребление алкоголем).
Патология может носить полиэтиологичный характер, то есть риск ее возникновения и прогрессирования увеличивается при сочетании нескольких возможных причин. Поэтому важно вовремя диагностировать гиперлипидемию, а также корректировать образ жизни и рацион питания, неправильное ведение которых может привести к развитию патологического процесса.
В качестве диагностических мер назначаются:
- определение параметров липидного спектра;
- определение цвета сыворотки (хилез провоцирует изменение оттенка на молочный);
- определение концентрации мочевой кислоты;
- определение активности амилазы;
- определение концентрации электролитов;
- определение концентрации аполипопротеина В;
- рентген суставов, который может выявить остеопороз и симптомы перестройки костной ткани;
- компьютерная томография поджелудочной железы;
- допплеровское исследование;
- ангиография.
Совокупность методов диагностики позволит не просто выявить факт гиперлипидемии, но и определить возможную причину ее появления. Это позволит назначить корректное и эффективное лечение.
Лечение
Терапевтические меры направлены на устранение основной патологии, которая привела к развитию гиперлипидемии. Прежде всего, необходимо своевременно лечить такие патологии, как гипотиреоз и диабет.
Помимо этого, важной мерой является коррекция образа жизни и рациона питания. Необходимо назначение диеты с пониженным содержанием липидов.
Также стоит употреблять пищу с достаточным содержанием пищевых волокон. Полезно включать в рацион злаковые продукты, овощи, зелень и фрукты. Кроме того, стоит задуматься о снижении массы тела.
Это помогает существенно снизить концентрацию триглицеридов в сыворотке крови.
Хороший эффект дает избавление от вредных привычек. Коррекция образа жизни, увеличение физической активности благотворно влияют на организм и способствуют снижению уровня липидов в сыворотке крови.
При недостаточности принятых мер назначают лекарственные препараты. К ним относятся средства, способствующие усилению экскреции желчи, статины, фибраты и некоторые витамины.В особо тяжелых, не поддающихся терапии случаях гиперлипидемии, пациентам назначается процедура плазмафереза для выраженного уменьшения концентрации холестерина в сыворотке крови.
Как правило, терапия гиперлипидемии носит пожизненный характер. Конечно, соблюдение профилактических и терапевтических мероприятий способствует улучшению состояния, однако, для достижения стойкого результата нельзя изменять образ жизни и установленную диету. Это существенно снизит риск развития сердечно-сосудистых патологий и необходимость дополнительного приема лекарственных препаратов.
Нужно помнить, что комплексный подход к терапии гиперлипидемии позволяет вовремя устранить как этиологический фактор, так и симптоматические проявления патологии.
Профилактика
Главной профилактической мерой служит потребление пищевых продуктов со сниженным содержанием липидов. Также стоит поддерживать вес в допустимых границах и при необходимости его снижать.
Это предотвратит повышение уровня липидов. Необходимо отказаться от вредных привычек, употребления алкоголя и курения. Важным моментом является достаточная физическая нагрузка.
Нельзя допускать гиподинамические состояния, стоит заниматься физкультурой и спортом.
Важно проводить измерение показателей липидного спектра регулярно, особенно для пациентов, которые относятся к группам риска – имеют отягощенный анамнез и сопутствующие патологии.
Это позволит вовремя выявить патологию и предпринять меры для коррекции образа жизни.
Также своевременная диагностика повышает эффективность назначенной медикаментозной терапии и способствует скорейшему выздоровлению.
Прогноз
Благоприятен при своевременной диагностике и соблюдении всех терапевтических мер. Возможен риск прогрессирования патологий сердечно-сосудистой системы (инфарктов, инсультов) при отсутствии лечения.
Запущенные случаи гиперлипидемии могут потребовать сложных терапевтических мероприятий, которые включают как схемы лекарственной терапии, так и процедуры плазмафереза. Профилактические диагностические меры, а также правильный образ жизни и питания делают прогноз течения патологии благоприятным и повышают эффективность медикаментозной терапии.
Акромегалия – заболевание эндокринной системы, развивающееся при избыточной выработке соматотропного гормона (больше нам известного как гормон роста). Эта патология проявляется.
Источник:
Гиперлипидемия что это за заболевания
в Гипертония
Гиперлипидемия (гиперлипопротеинемия, дислипидемия) — чрезмерно высокий уровень жиров (липидов и/или липопротеинов) в крови человека.
липопротеидов, особенно холестерина ЛПНП, увеличивается с возрастом. В норме оно выше у мужчин, но у женщин после климакса (менопаузы) начинает повышаться.
Гиперлипидемия является важным фактором риска развития сердечно-сосудистых заболеваний в основном в связи со значительным влиянием холестерина на развитие атеросклероза. Кроме этого, некоторые гиперлипидемии влияют на развитие острого панкреатита.
Причины появления гиперлипидемии
Высокому содержанию некоторых липидов (например, ЛПОНП и ЛПНП) способствуют и другие факторы:
- наследственная предрасположенность,
- ожирение,
- рацион с высоким содержанием жиров,
- недостаток физической активности,
- умеренное или значительное злоупотребление спиртным,
- курение,
- плохо контролируемый сахарный диабет,
- снижение функции щитовидной железы.
Чаще всего повышение уровня триглицеридов и общего содержания холестерина носит временный характер и выражено незначительно, главным образом в результате увеличения поступления жиров с пищей. Организмы разных людей выводят жиры из крови с различной скоростью.
Источник: https://varikozz.ru/lekarstva/dislipidemiya-giperlipidemiya-lechenie-simptomy.html
Гиперлипидемия: что это такое, почему возникает, чем опасна и как лечить?

Бытует мнение, что жиры вредны для организма. Это совсем не так. Жиры являются важнейшим составным элементом всех живых организмов, без которых невозможна жизнь. Они являются главной «энергетической станцией», вырабатывают при химических реакциях энергию, необходимую для обмена веществ, обновления клеток.
Вредными жиры становятся, когда их содержание избыточно, особенно отдельные виды, которые приводят к атеросклерозу и другим заболеваниям — липиды низкой плотности, или атерогенные. Все жировые вещества в организме подразделяются на 2 группы по своему химическому составу:
Липиды
Название происходит от греческого lipos — жир. Это целая группа жирообразующих веществ в организме, включающая:
- жирные кислоты (насыщенные, мононенасыщенные, полиненасыщенные);
- триглицериды;
- фосфолипиды;
- холестерин.
Жирные кислоты, о которых всем известно и которые играют большую роль в развитии атеросклероза — именно насыщенные. Они содержатся в животных продуктах. Ненасыщенные кислоты, наоборот, препятствуют развитию атеросклероза, содержатся в растительных маслах, морепродуктах (омега 3, омега 6, омега 9 и другие).
Триглицериды — это нейтральные жиры, производные глицерина, являющиеся основными поставщиками энергии. Их повышенное содержание способствует развитию заболеваний. Фосфолипиды содержат остаток фосфорной кислоты, они необходимы для поддержания нервной ткани.
Наконец, всем известный холестерин — главный виновник многих болезней, и самой распространенной «болезни века» — атеросклероза. Он бывает 2-х видов: высокой плотности, или «хороший холестерин», и низкой плотности, или «плохой холестерин». Именно он и откладывается в органах, вызывая жировую дистрофию, в сосудах, вызывая нарушение кровообращения.
Липопротеиды
Это — более сложные соединения, включающие липиды и молекулы белка. Они подразделяются на:
- хиломикроны, которые выполняют транспортную функцию, доставляют жир из кишечника к тканям и органам, в том числе способствуют отложению его в подкожной клетчатке;
- липопротеиды различной плотности — высокой (ЛПВП), низкой (ЛПНП), промежуточной (ЛППП) и очень низкой (ЛПНП).
Липопротеиды и липиды низкой плотности, хиломикроны способствуют накоплению жировых веществ, «плохого» холестерина в организме, то есть развитию гиперлипидемии, на фоне которой и развиваются болезни.
Нормальное содержание основных жировых веществ в крови представлено в таблице:
| Наименование вещества | Нормальный показатель |
| Общий холестерин | 3,2 — 5,6 ммоль/л |
| Триглицериды | 0,41 — 1,8 ммоль/л |
| Липопротеиды низкой плотности (ЛПНП) | 1,92 — 4,82 ммоль/л |
| Липопротеиды высокой плотности (ЛПВП) | 0,7 — 2,28 ммоль/л |
| Хиломикроны | 1,3 — 2,0 г/л |
| Фосфолипиды | 1,95 — 4,9 ммоль/л |
Каковы причины гиперлипидемии?
В обмене жиров в организме играют роль многие органы: печень, почки, эндокринная система (щитовидная железа, гипофиз, половые железы), а также влияет образ жизни, питания и так далее. Рекомендуем также изучить информацию о симптомах гиперкалиемии на нашем портале. Поэтому причины гиперлипидемии могут быть следующие:
- неправильное питание, избыточное поступление жировых веществ;
- нарушение функции печени (при циррозе, гепатите);
- нарушение функции почек (при гипертонии, пиелонефрите, почечном склерозе);
- снижение функции щитовидной железы (микседема);
- нарушение функции гипофиза (гипофизарное ожирение);
- сахарный диабет;
- снижение функции половых желез;
- длительный прием гормональных препаратов;
- хроническая алкогольная интоксикация;
- наследственные особенности жирового обмена.
Важно: Не следует думать, что перечисленные причины обязательно ведут к ожирению. Речь идет о гиперлипидемии — повышенном содержании жировых веществ в крови, органах, а не о подкожных жировых отложениях.
Классификация, виды гиперлипидемии
По причинам повышения липидов в организме выделяют 3 вида патологии:
- первичная гиперлипидемия (наследственная, семейная), связанная с генетическими особенностями жирового обмена;
- вторичная, развивающаяся на фоне заболеваний (печени, почек, эндокринной системы);
- алиментарная, связанная с избыточным потреблением жира.
Существует также классификация гиперлипидемии в зависимости от того, какая фракция липидов находится в повышенной концентрации в крови:
- С повышением концентрации триглицеридов.
- С повышенной концентрацией «плохого» холестерина (ЛПНП) — гиперлипидемия 2а типа, наиболее часто встречающаяся.
- С увеличением содержания хиломикронов.
- С повышенной концентрацией триглицеридов и холестерина.
- С повышенной концентрацией триглицеридов, холестерина и хиломикронов.
- С повышением содержания триглицеридов и нормальным содержанием хиломикронов.
Такое распределение важно с клинической точки зрения, то есть врач по анализу крови может ориентироваться, какое заболевание может быть более вероятным у данного пациента. Чаще всего в практике встречается гиперлипидемия смешанного характера, то есть с повышением содержания всех жировых компонентов.
Симптомы и диагностика гиперлипидемии
Сама по себе гиперлипидемия — это не болезнь, а синдром, на фоне которого развиваются другие заболевания. Поэтому она как таковая не имеет никаких симптомов, а проявляются уже вызванные ею заболевания.
Например, повышенная концентрация холестерина приводит к атеросклеротическому поражению кровеносных сосудов — артерий сердца, мозга, почек, конечностей. Соответственно этому появляются и клинические симптомы:
- при атеросклерозе коронарных сосудов — боли в области сердца (приступы стенокардии), одышка, нарушения ритма, в тяжелых случаях может развиться снижение памяти, нарушения чувствительности, расстройства речи, психики, может развиться острое нарушение мозгового кровообращения (инсульт);
- при атеросклерозе сосудов конечностей — боли в мышцах, повышенная зябкость, истончение кожи, ногтей, трофические расстройства, участки некроза на пальцах, гангрена;
- при атеросклерозе почечных сосудов — нарушение клубочковой фильтрации, артериальная гипертония, развитие почечной недостаточности, сморщивание почки.
Ранее мы уже писали о высоком холестерине при беременности и рекомендовали добавить статью в закладки.
Важно: При повышении уровня липидов развиваются не только перечисленные заболевания. Поражаться может практически любой орган за счет атеросклероза питающих его сосудов и жировой дистрофии, например, гиперлипидемия печени.
Диагностика гиперлипидемии проводится по биохимическому анализу крови, в котором учитываются следующие основные показатели:
- холестерин (холестерол) — «плохой», то есть низкой плотности (ЛПНП), его содержание не должно превышать 3,9 ммоль/л, и «хороший», то есть высокой плотности (ЛПВП), его уровень должен быть не ниже 1,42 ммоль/л;
- общий холестерин — не должен превышать 5,2 ммоль/л;
- триглицериды — не должны превышать 2 ммоль/л.
Более подробно изучить, что такое Триглицериды в биохимическом анализе крови вы сможете в статье на нашем портале.
Также учитывается коэффициент атерогенности (КА), то есть вероятности развития атеросклероза.
Он рассчитывается следующим образом: от общего холестерина вычитают ЛПВП, затем полученную сумму делят на ЛПВП. В норме КА должен быть меньше 3.
Если КА равен 3-4, то у пациента имеется небольшой риск развития атеросклероза, если 5 и более — это высокая степень вероятности развития инфаркта, инсульта.При выявлении в крови гиперлипидемии проводится полное обследование пациента: ЭКГ, эхография сердца, энцефалография, контрастная ангиография, УЗИ печени, почек, исследование эндокринной системы.
Чем лечат гиперлипидемию?
Комплекс лечения гиперлипидемии состоит из 4-х основных компонентов: диетотерапии, приема статинов (препаратов, снижающих уровень холестерина), очищающих процедур и повышения физической активности.
Диетотерапия
Питание при гиперлипидемии должно содержать минимум жира — не более 30%.
Рекомендуется замена животных жиров на растительные масла, причем не рафинированные, содержащие полиненасыщенные жирные кислоты (подсолнечное, оливковое, льняное, кунжутное).
Их рекомендуется принимать в сыром виде, то есть без термической обработки. Также следует сократить количество углеводов — сладких блюд, мучных и кондитерских изделий.
Пища должна содержать большое количество грубой клетчатки — не менее 40-50 г в сутки, она содержится в сырых овощах и фруктах, зерновых кашах, бобовых, зелени, а также в них много витаминов и микроэлементов. Рекомендуется в качестве жиросжигающих продуктов артишоки, ананас, цитрусовые, сельдерей. Противопоказан алкоголь, который содержит большое количество углеводов.
Статины
Это целая группа препаратов, которые блокируют фермент ГМГ-КоА-редуктазу, необходимую для синтеза холестерина. Практика показала, что регулярный прием статинов снижает на 30-45% количество инфарктов, инсультов. Наиболее популярными являются симвастатин, ловастатин, розувастатин, флувастатин и другие.
Очищение организма
Имеется в виду очищение от накопившихся токсинов, избытка пищевых веществ. Рекомендуется периодический прием сорбентов, которые также в большом выборе. Это активированный уголь, сорбекс, энтеросгель, полисорб, атоксол и другие. Отлично зарекомендовал себя хитозан — препарат из порошка панциря ракообразных, хорошо адсорбирующий и выводящий из кишечника молекулы жира.
В тяжелых случаях гиперлипидемии в условиях стационара проводят экстракорпоральное очищение крови. Венозная система пациента подключается к аппарату с множеством мембран-фильтров, проходит через них и возвращается обратно, уже очищенная от «плохих» липидов.
Важно: Прием сорбентов следует согласовывать с врачом. Избыточное увлечение ими может привести к выведению из организма, кроме жира и токсинов, полезных и нужных веществ.
Повышение физической активности
ЛФК при гиперлипидемии — обязательное условие для улучшения кровообращения, выведения липидов и уменьшения оседания их в сосудах и органах. Также любые занятия спортом, игры, пешие прогулки, езда на велосипеде, посещение бассейна, просто гигиеническая зарядка по утрам — каждый может выбрать для себя по своему вкусу и возможностям. Главное, устранить гиподинамию.
Возможна ли профилактика?
Если только гиперлипидемия не связана с органической патологией, наследственностью и гормональными нарушениями, то предупредить ее вполне реально. И эта профилактика не является «открытием Америки», а состоит из нормализации питания, отказа от вредных привычек, застолий и гиподинамии, повышения физической активности.
Статистика говорит о том, что в большинстве случаев гиперлипидемия имеет алиментарный (пищевой) и возрастной характер. Поэтому и профилактика ее в большинстве случаев вполне реальна. Даже в пожилом и преклонном возрасте можно избежать патологии.
Гиперлипидемия — это синдром, возникающий при многих заболеваниях, а также приводящий к развитию тяжелых заболеваний. Регулярное обследование и лечение, а также профилактические меры помогут избежать серьезных последствий.
Рекомендуем изучить похожие материалы:
- 1. Система гемостаза: зачем сдавать анализ на свёртываемость крови
- 2. Аутоиммунная гемолитическая анемия у детей: чего не хватает и как проявляется
- 3. Как подобрать диету по группе крови: худеем вместе
- 4. Причины и опасности повышения уровня базофилов у детей
- 5. Понизился уровень базофилов у взрослых: как лечить базофилию
- 6. О чём говорит высокий уровень нейтрофилов и опасно ли это?
- 7. Нормы содержания нейтрофилов в крови и какие функции они выполняют
Источник: http://MoyaKrov.ru/normy-i-patologii/giperlipidemiya-simptomy-prichiny/
Гиперлипидемия: симптомы и лечение

Липиды — научное название жиров, находящихся в организме человека. Когда уровень этих веществ в пределах нормы, липиды выполняют ряд очень важных функций, но если их в избытке, то могут возникнуть серьезные проблемы со здоровьем. В данной статье поговорим о том, что такое гиперлипидемия, опишем симптомы этого явления и разберемся, как лечат это заболевание.
Общие сведения
Термин гиперлипидемия обозначает высокий уровень липидов в крови. Гиперлипидемия — собирательный термин, который включает в себя несколько состояний, но в большинстве случаев он обозначает то, что в организме пациента высокий уровень холестерина и триглицеридов.
Повышенный уровень липидов приводит к развитию атеросклероза, то есть уплотнению стенок артерий. В норме артерии гладкие изнутри, и их просвет ничто не перекрывает, но с возрастом на стенках сосудов начинают формироваться бляшки.
Эти бляшки образованы липидами, циркулирующими в крови. Чем больше в артерии бляшек, тем меньше ее просвет и тем хуже она функционирует.
Некоторые бляшки могут быть настолько большими, что практически полностью перекрывают просвет сосуда.
Атеросклероз значительно повышает риск развития заболеваний сердца, инфарктов и инсультов.
К счастью, каждому по силам снизить свой уровень липидов крови и, таким образом, снизить риск развития атеросклероза и всех его осложнений.
Даже незначительные изменения образа жизни в здоровую сторону (например, гимнастика по утрам и отказ от быстрых перекусов вредной едой) могут снизить уровень холестерина и стать первым шагом в лечении гиперлипидемии.
Первичная гиперлипидемия наследуется генетически, однако генетический дефект обнаруживается лишь у небольшого числа пациентов с атеросклерозом.Вторичная гиперлипидемия может развиваться на фоне сахарного диабета, заболеваний щитовидной железы, при болезнях печени и почек, синдроме Кушинга, ожирении, алкоголизме, приеме гормональных препаратов (эстрогенов) и других лекарственных средств, которые могут повлиять на метаболизм липидов. Гиперлипидемия — это основной, и при этом модифицируемый, фактор риска развития атеросклероза и сердечно-сосудистых заболеваний.
При описании этого состояния используют также следующие термины:
- Гиперхолестеринемия;
- Гипертриглицеридемия;
- Гиперлипопротеинемия;
- Дислипидемия;
- Повышение уровня холестерина в крови.
Гиперхолестеринемия
- Гиперхолестеринемия, независимо от причины, основной изменяемый фактор развития ишемической болезни сердца.
- Гиперлипидемия обычно никак себя не проявляет до тех пор, пока уровень липидов крови не станет зашкаливать.
- Таким образом, выявление групп пациентов, которым необходимо лечение специальными препаратами, основано на скрининге детей и взрослых путем проведения простого анализа крови. Кроме того, необходимо тщательно собирать анамнез жизни пациента, поскольку на этом этапе можно выявить практически все факторы риска.
- Сейчас доступна и широко распространена терапия лекарственными средствами (статинами) для уменьшения уровня особой фракции холестерина — липопротеидов низкой плотности (ЛПНП).
- Исследования показывают, что на каждый 1% снижения уровня ЛПНП происходит снижение на 1,5% риска развития сердечно-сосудистых катастроф (инфарктов и инсультов).
- Цель лечения (достижение определенного уровня липидов) определяется исходным уровнем липопротеидов низкой плотности и группой риска пациента.
- Изменения образа жизни, такие как снижение веса, коррекция питания и регулярные упражнения, — ключевые моменты в лечении гиперхолестеринемии.
Гипертриглицеридемия
- Существуют препараты, способные снижать уровень триглицеридов крови.
- Вопреки распространенному мнению, гипертриглицеридемия тоже является модифицируемым фактором риска развития сердечно-сосудистых заболеваний.
Основные характеристики
Ожирение не только портит внешний вид человека, но и становится причиной заболеваний внутренних органов.
- Гиперлипидемия — это группа нарушений, характеризующихся повышением уровня холестерина крови, особенно его фракций ЛПНП и/или триглицеридов.
- Гиперхолестеринемия обычно не дает никаких симптомов.
- Гипертриглицеридемия обычно тоже никак себя не проявляет, но после того, как уровень триглицеридов достигнет 1000 мг/дл, начинают появляться симптомы: ксантомы на коже и панкреатит.
- Считается, что гиперлипидемия наследуется от родителей, но на ее развитие влияют следующие факторы: определенные заболевания и лекарственные препараты, неправильное питание и алкоголь.
- К лекарственным препаратам относят: иммуносупрессоры, тиазидные диуретики, прогестины, ретиноиды, анаболические стероиды, глюкокортикоиды, ингибиторы протеаз, бета-блокаторы.
- К заболеваниям относят: сахарный диабет обоих типов, гипертироидизм, синдром Кушинга, хронические болезни почек, нефротический синдром, холецистит, желчнокаменная болезнь.
- Гиперлипидемия — основной и модифицируемый фактор риска сердечно-сосудистых заболеваний.
- Поэтому цель лечения определяется уровнем холестерина в крови и группой риска, в которой находится пациент. Агрессивное лечение, направленное на достижение минимальных значений холестерина, назначается пациентам, имеющим высокий риск инфарктов и инсультов.
- Статистика показывает, что эффективная терапия по снижению уровня липопротеидов низкой плотности приводит к резкому снижению заболеваемости и смертности как у пациентов с уже имеющейся ишемической болезнью сердца, так и у пациентов с начальными проявлениями гиперхолестеринемии.
Частые причины
- Наследственная гиперхолестеринемия, проявляющаяся повышением уровня холестерина и триглицеридов и снижением уровня липопротеидов высокой плотности;
- Наследственная гипертриглицеридемия.
Лекарственные препараты:
- Анаболические стероиды;
- Ретиноиды;
- Оральные контрацептивы и эстрогены;
- Кортикостероиды;
- Тиазидные диуретики;
- Ингибиторы протеаз;
- Бета-блокаторы.
Питание:
- Потребление жира в количестве более 40% от суточной калорийности;
- Потребление насыщенных жиров в количестве более 10% от суточной калорийности;
- Потребление холестерина в количестве более 300 мг в сутки.
Образ жизни:
- Алкоголизм;
- Ожирение;
- Недостаточная физическая нагрузка.
Возраст
- Уровни общего холестерина и липопротеидов низкой плотности повышены у 20% мужчин от 20 до 50 лет.
- Уровни общего холестерина и липопротеидов низкой плотности повышены у 30% женщин от 20 до 60 лет.
- У молодых женщин уровни холестерина и ЛПНП ниже, чем у мужчин того же возраста.
Пол
У мужчин гиперлипидемия встречается чаще, чем у женщин.
Раса
Уровни общего холестерина и липопротеидов низкой плотности приблизительно равны у представителей всех национальностей.
Диагностика гиперлипидемии
Поскольку гиперлипидемия долгое время не дает никаких симптомов, необходимо регулярно сдавать анализы крови. Рекомендуется проходить такое обследование как минимум каждые 5 лет после достижения возраста в 20 лет.
Анализ крови позволяет увидеть уровень холестерина и всех его фракций. Лечащий врач обязательно сравнит полученные показатели с нормой.
По результатам сравнения доктор решит, что необходимо: назначение лекарственных средств, изменение образа жизни или сочетание этих методов лечения. Также по специальной таблице терапевт или кардиолог определит риск развития инфаркта в ближайшие 10 лет.
Чем выше уровень холестерина и ЛПНП, и чем больше дополнительных факторов риска (ожирение, курение и т.п.), тем более агрессивное лечение назначит врач.
Анализ крови показывает уровни липопротеидов низкой плотности (ЛПНП, «плохой холестерин»), липопротеидов высокой плотности (ЛПВП, «хороший холестерин»), общего холестерина и триглицеридов. Для снижения риска инфаркта нужно стремиться к:
- ЛПНП менее 130 мг/дл
- ЛПВП более 40 мг/дл для мужчин и более 50 мг/дл для женщин
- Общий холестерин менее 200 мг/дл
- Триглицериды менее 200 мг/дл
Считается, что чем меньше уровень холестерина и триглицеридов, тем лучше.
В программе «Жить здорово» рассказывают, о чем говорит уровень холестерина в крови:
Как лечить гиперлипидемию?
Лечение гиперлипидемии зависит от уровня холестерина и триглицеридов, степени риска развития инфаркта миокарда в ближайшее время и общего состояния здоровья пациента. Первое же, что предложит врач, это изменение образа жизни (питание, физическая нагрузка и т.п.).
Цель — снизить уровень общего холестерина и ЛПНП. Если оздоровление образа жизни не помогает, то доктор назначит специальные лекарственные препараты. В среднем, почти всем мужчинам старше 35 лет и женщинам в постменопаузе назначают таблетки.
Лекарственные средства для снижения уровня холестерина:
- Статины;
- Фибраты;
- Ниацин (Витамин В5).
Что нужно делать, чтобы оставаться здоровым?
Врачи всегда рекомендуют начинать с изменения образа жизни. Этот комплекс мероприятий позволяет снизить уровень общего холестерина на 10-20%. Хотя у большинства людей происходит снижение уровня общего холестерина всего на 2-6%.
Основной подход к изменению образа жизни — оздоровление питания. Врачи обычно рекомендуют:
- Снизить уровень потребления насыщенных жиров до 7% от суточной калорийности.
- Снизить уровень потребления всех жиров до 25-35% от суточной калорийности.
- Стараться потреблять не более 200 мг жиров в сутки.
- Есть не меньше 25-30 г клетчатки в день (овощи, фрукты, бобы).
- Ввести в свой рацион источники «хорошего» холестерина: орехи и растительные масла.
Также обязательно в меню должна быть рыба: лосось, тунец. В ней содержится много омега-3 ненасыщенных жирных кислот. Соевые продукты содержат много антиоксидантов, которые помогают снизить уровень липопротеидов низкой плотности.
Набор веса повышает уровень липопротеидов низкой плотности, а похудение повышает уровень липопротеидов высокой плотности. Поэтому пациенту рекомендуют контролировать свой вес. Врач поможет определить, сколько веса необходимо скинуть.
Регулярные физические упражнения — неотъемлемая часть здорового образа жизни. Доктор порекомендует начать с 20-30 минутных прогулок ежедневно.
Физическая нагрузка поможет снизить вес, повысит уровень ЛПВП и понизит уровень общего холестерина и ЛПНП. Но пациенту необходимо обязательно проконсультироваться со специалистом, прежде чем записываться в спортзал.Необходимо трезво оценить свои возможности, так как в погоне за снижением веса можно перестараться и нанести себе вред.
Если пациент курит, то врачи настойчиво рекомендуют бросить эту вредную привычку. Также необходимо избегать и пассивного курения. Курение снижает уровень липопротеидов высокой плотности, вызывает спазм сосудов и повреждает их стенки. Все это лишь ухудшает течение гиперлипидемии.
Гиперлипидемия — не болезнь, а комплекс симптомов и состояний. Каждый человек в силах улучшить качество своей жизни путем отказа от вредных привычек, таких, как табакокурение, чрезмерное употребление алкоголя, переедание и так далее. Несомненно, все эти меры положительно скажутся на здоровье пациента и сгладят симптомы гиперлипидемии, повысив общий уровень здоровья человека.
К какому врачу обратиться
Чтобы определить уровень холестерина в крови, нужно сдать биохимический анализ крови, направление на который дает врач-терапевт. Если у пациента обнаружена гиперлипидемия, его направляют к кардиологу, неврологу, сосудистому хирургу, в зависимости от наиболее пораженных атеросклерозом органов.
: ( — 1, 5,00 из 5)
Загрузка…
Источник: https://myfamilydoctor.ru/giperlipidemiya-simptomy-i-lechenie/
Что такое гиперлипидемия – причины и лечение заболевания

Неправильное питание, малоподвижный образ жизни, избыточный вес и генетическая предрасположенность – это факторы, способствующие возникновению гиперлипидемии.
Её отличительной особенностью является повышенный уровень холестерина (ЛПНП) или триглицеридов (ЛПОНП) или обоих соединений в сыворотке крови одновременно.
В зависимости от того, концентрация какого аномальна, гиперлипидемия делится на три типа: гиперхолестеринемия, гипертриглицеридемия и смешанная гиперлипидемия.
Что такое гиперлипидемия
В организме человека с диагнозом гиперлипидемия нарушается жировой обмен (липидный). Например, в сыворотке крови появляется повышенный уровень различных жиров.
Холестерина ЛПНП
ЛПНП – то жирная химическая молекула, которая является компонентом каждой клетки организма и участвует в выработке гормонов и витамина D. Около 2/3 холестерина вырабатывается печенью, но мы также принимаем его с пищей (продуктами животного происхождения).
Когда в диете его слишком много, печень постепенно сокращает свою выработку, но она не может полностью её остановить, поэтому избыточные жиры должны где-то храниться. Сначала они откладываются в коже, затем в виде микроскопических скоплений прилипают к стенкам кровеносных сосудов.
При неправильном метаболизме липидов наблюдается повышенный уровень ЛПНП холестерина или снижение фракции ЛПВП и/или высокая концентрация триглицеридов (ЛПОНП).
Гиперлипидемия – причины и симптомы
Одной из наиболее часто упоминаемых причин гиперлипидемия является неправильная диета. На уровень плохого холестерина влияет, прежде всего, употребление в пищу большого количества продуктов животного происхождения, а также переедание.
Гиперлипидемии способствует значительный избыточный вес, при котором часто наблюдается повышение уровня холестерина ЛПНП в крови. Потеря лишних килограммов может оказаться очень важным в борьбе с гиперлипидемией.
Следует отметить, что в организме человека есть два типа холестерина:
ЛПВП, то есть липопротеины высокой плотности – отвечают за транспортировку холестерина в печень, его действие является полезным для организма
ЛПНП, то есть липопротеины низкой плотности – является переносчиком холестерина для внепеченочных клеток. Играет основную роль в формировании атеросклеротических бляшек. Чем выше его уровень в крови, тем выше риск сердечно-сосудистых заболеваний.
Низкая физическая активность и малоподвижный образ жизни, в сочетании с неправильными привычками питания, способствуют повышению уровня плохого холестерина в крови.
Возраст тоже может иметь значение при развитии гиперлипидемии.
Это заболевание чаще всего затрагивает людей пожилого возраста (как у женщин, так и мужчин с возрастом растет уровень липидов), у детей возникает очень редко.
Гиперлипидемия может быть наследственной. Проявляется повышенной концентрацией липидов в крови, что вызывает атеросклероз и другие осложнения, связанные с ним. Врожденная гиперлипидемия проявляется уже в молодом возрасте, и её лечение основывается на фармакологической терапии.
Не существуют специфических симптомов гиперлипидемии. Они появляются тогда, когда она вызывает нарушения в работе сердечно-сосудистой системы, например, атеросклеротические изменения. Единственным симптомом являются узелки желтоватого цвета, которые появляются на веках, коленях, локтях и ахилловом сухожилии.
Гиперлипидемия – лечение и диета
Лечение гиперлипидемии – это, прежде всего, радикальное изменение привычек питания, соблюдение правильного режима питания и начало физической активности.
Людям с избыточным весом и ожирением необходимо избавиться от лишних килограммов.
Наиболее важные диетические рекомендации включают сокращение потребления продуктов с высоким содержанием жира и холестерина (жирные молочные и мясные продукты, субпродукты и яичные желтки), увеличение потребления клетчатки, овощей, фруктов и рыбы, а также отказ от обработки жиров (вместо жарки следует использовать выпечку и варку на пару). Кроме того, следует употреблять 4-5 приемов пищи в день и не перекусывать между ними.
Не забывайте завтракать, а откажитесь от позднего и сытного ужина. Если изменений в диете недостаточно, необходимо ввести лекарственную терапию. Гиперлипидемия, особенно смешанная, часто приводит к ишемической болезни сердцам или сердечному приступу.
Источник: https://sekretizdorovya.ru/blog/simptomy_giperlipidemii/2019-02-24-716