Содержание
Трубно перитонеальное бесплодие: расшифровка, причины, лечение
Многие смутно представляют, как именно протекает процесс оплодотворения. Про слияние сперматозоида с яйцеклеткой, в принципе, знают многие, но про важную роль фаллопиевых труб единицы. Рассмотрим трубно перитонеальное бесплодие: симптоматику, возникновение, лечение.
Подробнее про фактор
Бесплодие — это неспособность забеременеть после одного года попыток (партнер женщины моложе 35 лет) или после 6 месяцев попыток (старше 35 лет).
Примерно одна треть бесплодия обусловлена мужскими факторами, одна половина из-за женских факторов, а остальная часть из-за комбинированных или необъяснимого бесплодия. Трубочно-перитонеальное бесплодие составляет 20-25% от всех случаев.
Возникает из-за изменений, вызванных различными причинами, которые влияют на фаллопиеву трубку и ее связь с яичником, что приводит к отсутствию возможности переноса яйцеклетки, сперматозоидов или эмбрионов.
Беременность в этом случае возможна эктопическая (внематочная), когда развитие оплодотворенной яйцеклетки происходит в фаллопиевой трубке, а не в матке.Женское бесплодие трубного происхождения код по МКБ 10 N97.1.
Расшифровка:
- Трубное бесплодие: изменения коснулись канала одной или двух фаллопиевых труб или произошло их удаление после внематочной беременности;
- перитонеальное (брюшинное): между яичником и входом в трубу разрастается соединительная ткань, сдавливающая органы, тем самым мешая яйцеклетке зайти в трубную полость. Иногда спайки прижимают или сдавливают трубы, из-за чего те прекращают функционировать.
- Трубочно-перитонеальное: совокупность двух факторов.
Выявить этот тип можно только после жалоб пациентки на невозможность забеременеть. Иногда возможны периодические болевые ощущения нижней части живота.
Классификация
Бесплодие принято разделять на:
- Первичное: женщина никогда не беременела.
- Вторичное: беременности были вне зависимости от исхода (выкидыш, аборт, замерзшая, роды).
Диагноз «Бесплодие вторичное трубно-перитонеального генеза» ставится в случае, если у пациентки были беременности, но потом из-за различных причин оплодотворение естественным путем не возможно.
Еще одна классификация предполагает разделение бесплодия на:
- Относительное: зачатие может произойти после проведенного лечения.
- Абсолютное: естественное зачатие невозможно (при отсутствии двух маточных труб или их полной непроходимости).
Основные причины заболевания
Развитие этого типа бесплодия могут спровоцировать различные заболевания и состояния.
К ним относятся:
- Дефицит женских половых гормонов в организме женщины.
- Предыдущая операция в брюшной полости (например, аппендицит) или на половых органах.
- Врожденная аномалия.
- Эндометриоз.
- Миома матки.
- Хроническое воспаление яичников и фаллопиевых труб.
- Чрезмерное производство адреналина, которое возникает из-за длительного нервного напряжения или частых стрессовых ситуаций.
- Внутриматочная контрацепция.
- Аборт.
- Наличие полипов в слизистой оболочке маточной трубки.
- Осложнения после родов.
- Послеоперационные осложнения.
- ЗППП.
Как вы можете видеть, существует большое количество причин для развития болезни.
Диагностика
Специалистам иногда сложно определить точную причину развития трубно-перитонеального бесплодия, ведь болезнь трудно выявить.
Чтобы точно определить диагноз, врач должен принять во внимание информацию обо всех вышеуказанных причинах заболевания и убедиться в одной или нескольких причинах, приводящих к отсутствию зачатия.
Выявить трубное бесплодие на основании УЗИ или гинекологического осмотра невозможно.
Поэтому необходимо сделать гистеросальпингографию: рентгеновский снимок фаллопиевых труб и матки с введением специального препарата. При необходимости проводится лапароскопия.
Профилактика трубно-перитонеального бесплодия
Превентивные меры включают своевременное выявление и полное лечение заболеваний половых органов инфекционного и воспалительного характера. Про вред болезней, передающихся половым путем, говорится постоянно. Поэтому необходимо использовать презервативы для защиты от инфекций.
Рекомендовано исключить случайные сексуальные отношения. Постарайтесь планировать свою беременность, не допускайте ее искусственного прерывания. Будьте грамотными в сексуальных отношениях, придерживайтесь правил интимной гигиены.
Посещайте гинеколога не только по мере необходимости, но и для профилактики два раза в год.
Лечение
После подтверждения диагноза и выявления причины обструкции фаллопиевых труб гинеколог назначает терапевтическую терапию, которая включает:
- Консервативное лечение: физиотерапия, антибиотики широкого спектра, восстановление иммунной системы.
- Хирургия: диагностическая и хирургическая лапароскопия.
Преимущество принадлежит хирургическому вмешательству, поскольку терапевтический эффект после операции намного выше.
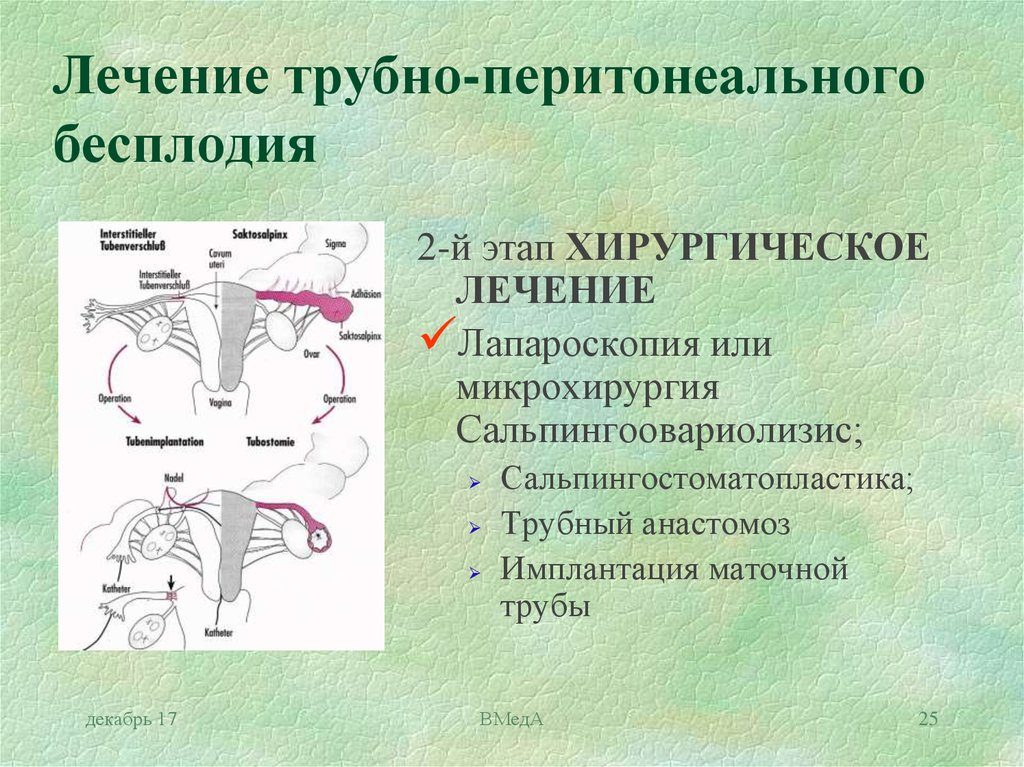
Для восстановления фертильности могут быть предложены реконструтивно-пластические лапароскопические операции на платной или бесплатной основе:
- Сальпинголизис: рассечение сращений и спаек вокруг фаллопиевой трубы.
- Сальпингостомия: восстановление проходимости в трубу при массивных сращениях, спайках и при непроходимости.
- Фимбриолизис и фимбриопластик: освобождение дистального участка маточной трубы или ее пластическая реконструкция.
- Сальпинго-сальпингоанастомоз: сложная операция, проводится при проходимости в ампулярном и интерстициальном отделах. Рассекаются спайки и удаляется часть пораженной трубы, после этого трубку соединяют вновь.
- Перемещение трубы: при непроходимости интрамурального отдела рекомендован перенос трубы в подходящий участок матки.
Народный способ лечения
При аднексите врачи рекомендуют использовать травяные настои и отвары только в сочетании с назначенным лечением и после согласования.
- Боровая матка: уникальное растение, обладающее противовоспалительным свойствами. Применяется в виде отваров, курс лечения около месяца. Продается в аптеках, стоит не дорого.
- Ромашка: универсальное растение, рекомендуемое в виде отваров, спринцевания и тампонов на ночь. Обладает противовоспалительным и противомикробным действием.
- Шалфей считается отличным средством, но использование требует особой осторожности из-за большого количества противопоказаний.
Трубный фактор женского бесплодия рекомендовано лечить только медикаментозными способами, но народные методы укрепляют организм.
ВРТ
Бывают моменты, когда все необходимые меры по восстановлению проходимости труб не приносят желаемого результата. В таких случаях врачи рекомендуют метод ЭКО —искусственное осеменение. Сперматозоид и яйцеклетка оплодотворяются в пробирке, полученный эмбрион помещается непосредственно в матку для имплантации.
Фаллопиевы трубы при этом методе в процессе оплодотворения не участвуют.Многие прибегают к этому методу для достижения заветной цели — рождения ребенка. Не нужно беспокоиться о том, что без участия фаллопиевых труб в оплодотворении вы не сможете выносить ребенка.
Многие репродуктологи советуют перед процедурой удалить воспаленные и поврежденный трубы, чтобы повысить шанс успеха и избежать риска внематочной беременности.
В современной медицине репродуктивная технология хорошо развита. Самое главное своевременно обратиться к специалисту и придерживаться точного выполнения всех его инструкций и рекомендаций. Это приблизит вас к заветной мечте, и вы скоро услышите долгожданное слово «мама».
: Трубно-перитонеальное бесплодие Трубно перитонеальное бесплодие: расшифровка, причины, лечение Ссылка на основную публикацию
Источник: https://EkoZachatie.ru/zhenskoe-besplodie/trubno-peritonealnoe-besplodie.html
Трубно-перитонеальное бесплодие
На сегодняшний день трубно-перитонеальный фактор составляет около 40% от общего числа случаев женского бесплодия.
Главной причиной возникновения трубно-перитонеального бесплодия врачи называют воспалительные процессы в малом тазу, перешедшие в хроническую стадию после попадания внутрь обычной либо специфической инфекции, например, после неудачно сделанного аборта.
Кроме того, трубно-перитонеальное бесплодие может стать следствием нарушения моторики маточных труб, оперативного вмешательства в брюшную полость или возникновения эндометриоза.
Наиболее опасными инфекциями считаются: генитальный герпес, гонорея, хламидиоз, трихомониаз, а также микоплазменная, цитомегаловирусная и уреаплазменная инфекция.
Следует помнить, что некоторые заболевания не имеют внешних симптомов и определяются только после проведения соответствующих анализов. Также необходимо знать, что положительная динамика выздоровления возможна только при одновременном лечении обоих супругов под контролем врача.
Обычно в результате попадания инфекции развивается спаечный процесс, который препятствует нормальному прохождению яйцеклетки по маточным трубам.
Таким образом, снижение фертильности может быть обусловлено:
- нарушением проходимости фаллопиевых труб, то есть имеет место трубный фактор бесплодия
- спаечным процессом в малом тазу, то есть имеет место перитонеальный фактор бесплодия
- сочетанием трубного и перитонеального бесплодия
Непроходимость маточных труб, то есть трубный фактор бесплодия, может быть вызван органическими поражениями и функциональными нарушениями.
Причины органических поражений маточных труб
- перенесённое оперативное вмешательство во внутренние половые органы, например, резекция яичников или миомэктомия.
- специфические и неспецифические инфекции, вызывающие воспалительные процессы на половых органах (перитонит, венерические заболевания, аппендицит);
- осложнения, возникшие после предыдущих родов;
- последствия абортов.
Причины функциональных нарушений маточных труб
- отсутствие нормального метаболизма простагландинов;
- нарушения в функционировании надпочечников;
- перенесённые сильные стрессы;
- неправильный синтез стероидных гормонов;
- сбой синтеза простагландинов.
Хотите записаться на прием?
Диагностика трубно-перитонеального бесплодия
Если возникает подозрение на трубное или трубно-перитонеальное бесплодие, врач назначает гистеросальпингографию (проверку проходимости маточных труб). Данное исследование способно выявить причины внутриматочной патологии (полипы эндометрия, пороки развития матки, внутриматочные синехии, субмукозный узел и т.д.
), а также присутствие окклюзии маточных труб или, напротив, её отсутствие. Более того, гистеросальпингография позволяет определить признаки спаечного процесса, которые могут протекать в полости малого таза. Если результаты исследования показали внутриматочную патологию, то пациентку направляют на гистероскопию.
Если выявлены перитонеальные спайки или другая патология маточных труб, для лечения применяют лапароскопию.
Для того чтобы получить наиболее точную информацию о состоянии органов малого таза, а также определить признаки маточной патологии, следует провести ультразвуковое исследование (гинекологическое УЗИ), при помощи которого можно выявить хронический эндометрит, наличие внутриматочных синехий и миоматозных узлов, порок развития матки, узловую и диффузную форму аденомиоза и т.д.
Если существуют подозрения на опухолевые образования на яичниках, следует провести диагностическое исследование при помощи эхографии.
Кроме того, очень часто динамическое наблюдение в различные фазы цикла за функциональными кистами позволяет обойтись без необоснованного оперативного вмешательства, так как функциональные образования могут спонтанно подвергаться обратному развитию за 2-3 менструальных цикла после назначения гормональной терапии. В свою очередь истинные кисты (дермоидные, эндометриоидные и другие) изменений не претерпевают.
Как правило, для подтверждения наличия опухолей или опухолевых образований следует провести лапароскопию в специализированном гинекологическом центре, так как использование только одной ультразвуковой методики малоэффективно, если очаги эндометриоза небольшие.Учитывая тот факт, что эхография в большинстве случаев выявляет только гидросальпинксы, определить сами спайки, приведшие к трубно-перитонеальному фактору бесплодия, можно только при проведении лапароскопии.
Другими словами, если установить причины бесплодия при помощи гистеросальпингографии или ультразвукового исследования (УЗИ) невозможно, то женщине назначают лапароскопию, при условии, что у неё присутствует овуляторный цикл, а также имеется хорошая спермограмма супруга.
Считается, что беременность может наступить спустя шесть месяцев после проведения оперативного вмешательства.
Лечение трубно-перитонеального бесплодия
В целом лечение трубно-перитонеального бесплодия может осуществляться двумя методами:
На данный момент оперативное вмешательство,как правило, осуществляется лапароскопическим методом, позволяющим минимизировать риск осложнений и сократить время, требующееся для восстановления. Успех операции обусловлен такими факторами, как:
- квалификация врача
- степень поражения маточной трубы
- функционирование фимбрий (ворсинок, которые захватывают яйцеклетку после того, как она вышла из яичника, и направляют ее в фаллопиеву трубу)
Экстракорпоральное оплодотворение позволяет эффективно преодолеть бесплодие у пациенток с трубно-перитонеальным фактором.
Хотите записаться на прием?
Источник: https://nova-clinic.ru/trubno-peritonealnoye-besplodiye/
Трубно перитонеальное бесплодие
Почти для половины женщин, столкнувшихся с проблемой зачатия, обнаруживается бесплодие трубного и перитонеального генеза.
Их частое сочетание в процессах угнетения репродуктивных возможностей гинекологических пациенток привело к необходимости объединения двух нозологических единиц в одну – трубно-перитонеальное бесплодие (ТПБ).
Его доля в общем числе клинических случаев женской инфертильности, то есть неспособности к зачатию, составляет около 30%.
Как возникают трубно-перитонеальные формы бесплодия?
К возникновению трубных форм инфертильности приводят различные виды анатомических препятствий и функциональных нарушений, затрудняющих транспортный путь, необходимый для продуктивного зачатия. В физиологически нормальной маточной трубе создаются условия, обеспечивающие благоприятный исход определенных этапов этого процесса:
- прием и питание сперматозоидов и созревших яйцеклеток;
- их беспрепятственное слияние;
- питание и перенос в полость матки полученного в результате слияния эмбриона.
Возникающие в маточных трубах неблагоприятные факторы любого происхождения создают непреодолимые препятствия для осуществления продуктивного зачатия.
К причинам несостоятельности маточных труб дисфункционального генеза относят нарушения сократительной функции их гладкомышечных стенок, не сопровождающиеся какими-либо морфологическими дефектами. Они могут проявляться в виде локальных либо протяженных участков:
- гипертонуса;
- гипотонуса;
- дискоординации мышечного тонуса.
Ускоренное либо замедленное перемещение эмбриона по маточной трубе негативно отражается на процессах его развития, влияет на его способность к благополучной имплантации в маточный эндометрий.
К трубной непроходимости органического генеза приводит наличие на пути транспортировки гамет, то есть сперматозоидов и яйцеклеток, какого-либо анатомического препятствия. Чаще всего просвет маточных труб перекрывается:
- спайками;
- перекрутами;
- сдавлением внешними объемными патологическими образованиями;
- перевязками.
Непроходимость транспортного пути становится непреодолимой преградой для встречи и слияния гамет, вследствие чего зачатие становится невозможным.
Что приводит бесплодию трубно-перитонеального генеза?
Физиологические механизмы регуляции моторики стенки маточной трубы достаточно сложны. Возникновение дисфункциональных форм трубного бесплодия обусловлено влиянием целого ряда клинически значимых факторов нейрогормонального фона пациентки:
- гипосекрецией женских, либо гиперсекрецией мужских половых гормонов;
- чрезмерными выбросами адреналина и аналогичных гормонов стресса, спровоцированными острыми и хроническими эмоциональными сбоями;
- концентрацией биоагрессивных субстанций в тканях трубы на фоне длительно протекающих воспалительных и гиперпластических процессов.
Например, течение эндометриоза сопровождается отсевами и разрастаниями клеток эндометрия на внутренней поверхности маточной трубы. Являясь родственными клеткам внутренней оболочки матки, они аналогично им подвергаются циклическим ежемесячным гормонозависимым трансформациям.
Возникновению трубно-перитонеальных форм бесплодия способствуют структурные изменения самой трубы и спаечные явления в полости малого таза. Им свойственно развиваться на фоне либо вследствие ряда факторов:
- оперативных вмешательств на органах малого таза и в прилежащих зонах брюшной полости;
- послеоперационных септических осложнений;
- острой и хронической патологии воспалительного характера в трубах, яичниках, в околоматочном пространстве;
- полипов внутренних оболочек маточных труб;
- хламидийного происхождения инфекционных процессов женских репродуктивных органов.
В результате перечисленных выше проблем в полости малого таза формируются более или менее распространенные, тонкие либо массивные, соединительнотканные перетяжки, сдвигающие, сдавливающие либо изменяющие взаиморасположение сосудистых, нервных стволов и женских репродуктивных органов. В некоторых случаях спаечный процесс приводит к формированию синехий, то есть срастанию, дословно – слипанию, органов малого таза между собой.
Возможности современной диагностики ТПБ
Выявление причин трубно-перитонеальных форм бесплодия является сложной диагностической задачей, требующей комплексного подхода. На первом этапе этого процесса важно максимально полно реализовать возможности клинико-анамнестического метода. У пациенток выявляется наличие перенесенных ранее:
- ИППП;
- синдромов дисменореи и тазовых болей;
- хронических заболеваний половой сферы;
- хирургических вмешательств и абортов, в том числе, особенностей течения их послеоперационных периодов;
- воспалительного и инфекционного генеза урогенитальных процессов у партнера.
С помощью клинико-анамнестического метода осуществляется уточнение причинно-следственных связей между заболеваниями, перенесенными женщиной ранее, и клинической проблемой текущего дня – трубно-перитонеальной формой бесплодия.
Метод позволяет выделить основное направление диагностического поиска и определиться с необходимостью назначения следующих лабораторных и дополнительных методов исследования:
- микроскопического исследования гинекологического мазка для выявления возбудителя ИППП;
- бакпосева полученного при влагалищном исследовании материала для идентификации и определения чувствительности к АБТ возбудителя предполагаемого инфекционно-воспалительного заболевания;
- исследования влагалищного отделяемого методом ПЦР для выявления латентно протекающих инфекций;
- гистеросальпингографии – Rg-снимков области малого таза при введении в полость матки и ее труб контрастных веществ;
- ультразвуковой сальпингоскопии при вагинальном доступе;
- метода УЗИ с гидросонографией, то есть исследование состояния полостей матки и труб при их заполнении водой.
На заключительном этапе диагностики трубно-перитонеальных форм бесплодия пациентке проводится лапароскопическое исследование. Введенная в полость живота, через небольшое отверстие, эндоскопическая трубка с видеокамерой позволяет наиболее точно оценить взаиморасположение и состояние органов репродуктивной сферы, выявить наличие и распространенность в полости малого таза спаечного процесса.
Возможность восстановления репродукции при ТПБ
Трубно-перитонеальные формы бесплодия являются наиболее проблематичными в плане восстановления репродуктивных функций. Возможность полного излечения с благополучным исходом в виде продуктивного зачатия находится в прямой и косвенной зависимости от множества факторов.
Клинические наблюдения за пациентками, страдающими подобной патологией, выявили, что при диагностике у них спаечных процессов I-II степеней выраженности трубно-перитонеальный фактор не может являться единственной причиной бесплодия. Женщинам и их супругам необходимо продолжить обследование для выявления сопутствующих причин:
- функционального генеза нейроэндокринных нарушений, требующих коррекции, у пациенток;
- изменений спермограммы в виде пато- и зооспермии у супруга.
Дополнительное диагностическое обследование, уточняющее причины ТПБ, позволит подобрать и осуществить полноценное комплексное лечение, затем поэтапную восстановительную реабилитацию. Подобный рациональный подход к решению проблемы ТПБ обеспечивает наступление беременности практически у половины пациенток этой клинической группы.
Статистические характеристики результатов восстановительной репродуктивной терапии у женщин со спаечными процессами в полости малого таза III-IV степеней выраженности не столь оптимистичны. У пациенток этой клинической группы вероятность наступления зачатия зависит от еще большего числа факторов. К их числу можно отнести:
- адекватную предоперационную подготовку, включающую от выявления и санирования очагов инфекции, до лечения эндотоксикозов;
- сложность проведенных реконструктивно-пластических оперативных вмешательств;
- степень восстановления фимбриальных сегментов маточных труб, в том числе функциональную сохранность их эпителиального слоя;
- благополучное течение послеоперационных периодов.
Даже при благоприятном течении всех этапов восстановительной терапии у пациенток этой клинической группы физиологическое продуктивное зачатие возникает лишь в 10-20% случаев.
Исходя из столь неоптимистичных статистических данных, женщинам с выраженными патологическими изменениями в полости малого таза показан метод вспомогательной репродукции, то есть экстракорпоральный способ оплодотворения – ЭКО.
Способы восстановления репродукции при ТПБ
Клиническое освоение лапароскопических инструментов и их эксплуатация в качестве не только диагностических, но и хирургических методов в гинекологической практике было начато в восьмидесятых годах прошлого века. Оно ознаменовало начало новой эры в лечении женщин с трубно-перитонеальными формами бесплодия. На протяжении последующих десятилетий эндоскопическая техника и опыт ее применения многократно усовершенствовались.
Появление высокопродуктивных СО2-лазеров и современных разработок в производстве хирургических клеев и барьерных противоспаечных средств дало возможность введения в оперативную гинекологическую практику новаторских методик. На сегодняшний день восстановительная репродуктивная хирургия вооружена целым рядом прогрессивных оперативных подходов:
- рассечением спаек при лапароскопическом доступе;
- фимбриолизисом и фимбриопластикой, то есть оперативным восстановлением проходимости воронок маточных труб;
- сальпингостомией – оперативной реконструкцией проходимости маточной трубы при ее полном заращении.
Огромное значение для результативного исхода проведенных хирургических вмешательств имеет тактика ведения послеоперационных периодов. Целями реабилитационных мероприятий являются:
- стимуляции регенеративных и обменных тканевых процессов;
- предотвращение повторного образования спаек.
Для этого могут быть использованы следующие процедуры:
- плазмаферез – отбор, очистка и возвращение крови в сосудистое русло;
- лазеро- и озонотерапия крови, то есть ее обработка монохроматичным светом лазера и внутривенные трансфузии озонированных форм физиологического раствора;
- физиолечение.
Физиотерапевтическое воздействие включает процедуры электрофореза цинка и меди, импульсные режимы ультразвуковых волн, магнитотерапию.
При неэффективности мероприятий восстановительной репродуктивной хирургии переходят к осуществлению следующего этапа – проведению ЭКО, то есть процедуры экстракорпорального искусственного оплодотворения.
Источник: https://www.eko-blog.ru/articles/zhenskoe-besplodie/trubno-peritonealnoe-besplodie/
Трубный фактор бесплодия
Трубный фактор бесплодия – на сегодняшний день один из наиболее частотных случаев женского бесплодия.
По некоторым данным от 30% неспособных забеременеть женщин страдают от непроходимости фаллопиевых труб.
Ее причиной чаще всего являются спайки в маточных трубах (одной или сразу двух), а также между трубами и яичниками (трубно-перитонеальное бесплодие), которые могут возникнуть после острых или хронических воспалений, хирургических операций (абортов, вырезания аппендицита), внутриматочных гинекологических манипуляций, половых инфекций.
Помимо спаек может наблюдаться сужение труб, нарушение их функциональности на определенном участке, перекруты, наличие инфицированной жидкости в трубах, разлад в работе труб и ЦНС.
Чем опасен трубный фактор бесплодия
Если патология затронула только одну трубу, шансы на зачатие уменьшаются вдвое, если повреждены обе трубы, оплодотворенная яйцеклетка не сможет проникнуть в матку.
К сожалению, эта форма бесплодия с трудом поддается восстановительному лечению, поскольку, например, спаечный процесс имеет тенденцию возобновляться, особенно после того, как было проведено хирургическое лечение.
Поэтому в случае длительной безрезультатной терапии имеет смысл воспользоваться вспомогательными репродуктивными технологиями: ЭКО, ИКСИ, методом внутриматочной инсеминации.
Формы трубно-перитонеального бесплодия
- Трубное бесплодие – функциональная /анатомическая непроходимость труб, их отсутствие.
- Перитонеальное бесплодие – спайки в области яичников.
- Функциональная патология маточных труб – нарушение работы мышечной ткани труб (гипертонус, гипотонус) при отсутствии механических повреждений.
Когда не следует делать операцию
Но лечение спаек методом лапароскопии при выраженном изменении анатомии маточных труб, полной непроходимости не эффективно.
То же относится к непроходимости труб в их начальном отделе (в толще матки), до которого врачу невозможно добраться, или когда запаяна труба ближе к яичнику.
В подобных случаях даже при удачной реконструкции трубы могут отказать функционировать. Тогда может помочь ЭКО.
Лечение трубного бесплодия методом ЭКО
Если маточные трубы сильно повреждены внутри, полностью непроходимы, лапароскопия скорее противопоказана – она повышает риск внематочной беременности, не способствуя выздоровлению.
ЭКО в таких случаях при отсутствии противопоказаний – оптимальное решение проблемы.
Одной-двух попыток может быть достаточно, чтобы забеременеть, поскольку при ЭКО маточные трубы не участвуют в процессе продвижения осемененной яйцеклетки в матку.
Технология ЭКО заключается в экстракорпоральном осеменении женской половой клетки (полученной методом пункции) с последующим вживлением эмбрионов непосредственно в матку.
Помимо того, что этот метод позволяет забеременеть даже при отсутствии маточных труб, при ЭКО сперма проходит предварительную очистку (что необходимо при плохой спермограмме партнера /донора). ЭКО дарит шанс на рождение малыша женщинам, для которых беременность естественным путем невозможна.
В частных клиниках данная технология стоит дорого, но с недавнего времени у жителей РФ появилась возможность сделать ЭКО за счет государственных средств, при наличии медицинских показаний и пакета документов.
Другие методы лечения
- Физиотерапия: электрофорез, вибромассаж, ультрафонофорез, грязелечение, электростимуляция матки, яичников, орошения влагалища.
- Терапия иммуномодуляторами, адаптогенами: эхинацеей, вобэнзимом.
- Гидротубация – продувание труб.
- Гормональная терапия. Проводится при сочетании непроходимости труб с эндокринными патологиями.
Источник: https://ekoaist.ru/zhenskoe-besplodie/trubnyj-faktor-besplodiya.html
Трубно перитонеальное бесплодие: диагностика причин, современные методы лечения
Иногда влюбленная пара отчаянно мечтает о детях, но аист не спешит к ним в дом. Часто причиной является трубно перитонеальное бесплодие, лечение которого предлагает медицинский центр NGC. По разным данным, диагноз ставится от 35 до 60% женщин, которые обращаются к врачам за помощью.
Проблема состоит в сужении просвета маточных труб. Вследствие этого созревший ооцит не имеет возможности продвинуться в матку и встретиться со сперматозоидом.
Различают трубное бесплодие, лечение которого направлено на возобновление функций маточных труб, и перитонеальное, возникающее из-за спаек.
Обе формы часто встречаются одновременно, поэтому такое бесплодие называют трубно перитонеальным.
Диагностика и причины болезни
Главными виновниками непроходимости труб считаются воспалительные заболевания.
При любых проявлениях инфекционных болезней (боли внизу живота, необычные выделения) женщина должна незамедлительно обращаться к гинекологу и строго следовать назначениям врача.
В группе риска дамы, у которых были оперативные манипуляции в малом тазу или искусственное прерывание беременности (аборты), осложнения после родов, травмы, наружный эндометриоз.
Установить диагноз «трубно перитонеальное бесплодие» и назначить лечение можно только после тщательного обследования. Этапы диагностики:
- Жалобы женщины на проблемы с зачатием, боли внизу живота, выделения, другие симптомы.
- Анализ анамнеза о перенесенных заболеваниях, операциях, абортах, беременностях (в том числе внематочных), гинекологических вмешательствах.
- Оценка регулярности и течения менструального цикла.
- Гинекологический осмотр.
- Анализ на присутствие половых инфекций (микроскопия).
- Обнаружение причины воспаления и определение чувствительности возбудителя к антибиотикам (бакпосев).
- Полимеразная цепная реакция для диагностики половых инфекций.
- Выявление спаек, определение их количества и местонахождения методом лапароскопии.
- Ультразвуковое исследование или гистеросальпингография — данные методы позволяют установить проходимость маточных труб.
Если на основании проведенных исследований поставлен диагноз трубно перитонеальное бесплодие, лечение назначают незамедлительно.
Классификация заболевания
Различают несколько видов патологий в зависимости от факторов, которые их вызывают.
- Трубный фактор бесплодия. Различают функциональный и органический тип. При функциональном отклонении нет нарушения структуры маточной трубы, то есть ее проходимость сохранена. Однако нужное сокращение не происходит и, как следствие, яйцеклетка не продвигается. Это может случаться по нескольким причинам:
- гипертонус трубы – сокращения слишком быстрые;
- гипотонус – орган сокращается слабо;
- дискоординация – разные части трубы сокращаются не синхронно друг другу.
Если говорят про органический тип трубного бесплодия, значит, проходимость нарушена из-за спаек, опухоли другого органа или воспалительного процесса. При воспалении отек перекрывает канал или там скапливается жидкость (гидросальпинкс). Подобная патология возникает в основном после хирургического вмешательства в органы малого таза.
- Перитонеальное бесплодие. Причиной его всегда выступает спаечный процесс в органах малого таза, возникающий после микробного или асептического воспаления.
Прежде чем назначить лечение трубно перитонеального бесплодия, его квалифицируют как первичное или вторичное. Первый термин говорит о том, что у пациентки никогда не было беременности. Диагноз имеет вторичный характер, если у женщины была удачная или неудачная беременность, которая закончилась родами, абортом или самопроизвольным выкидышем.
Существует относительное и абсолютное бесплодие. Если в первом случае беременность может наступить, то во втором зачатие вследствие полового акта вообще невозможно. Такое бывает при полной непроходимости труб обоих придатков.
Исходя из классификации, подбирается лечение трубно перитонеального бесплодия. Консервативная терапия может быть полезна только при относительном типе. Если поставлен диагноз «абсолютное трубно перитонеальное бесплодие», лечение не может быть эффективным и пациентке рекомендуют экстракорпоральное оплодотворение.
Программы и цены
Современные методы терапии трубно перитонеального бесплодия: лечение лекарственными препаратами и оперативное вмешательство
К консервативным методам относятся:
- Антибактериальный комплекс, направленный на лечение воспалительных процессов и устранение возбудителя.
- Применение препаратов для общего укрепления организма.
- Использование рассасывающих препаратов, биостимуляторов, глюкокортикоидов.
- Физиотерапия – электрофорез, ультрафонофорез, гинекологический массаж, гидротерапия и т.д.
Когда основание для развития трубно перитонеального бесплодия – эндометриоз, лечение направлено на гормональную терапию. После курса препаратов проводят лапораскопическое удаление очагов разрастающегося эндометрия.
Перитонеальное бесплодие подлежит операционному лечению. Спайки рассекаются и прижигаются микроинструментами через разрезы в брюшной полости.
Существуют несколько хирургических методов лечения трубно перитонеального бесплодия:
- сальпинголиз – рассечение спаек;
- сальпингостомия – формирование нового отверстия в непроходимом отделе;
- имплантация придатков в матку при непроходимости трубного интерстициального отдела;
- фимбриопластика – восстановление входа в фаллопиеву трубу;
- сальпинго-сальпингоанастомоз – удаление части трубы для восстановления проходимости участка.
После любого из приведенных выше оперативных методов может понадобиться гидротубация – расширение маточных труб жидкостью. При благоприятном прогнозе в течение года после операции должна наступить естественная беременность. Если того не произойдет, то для зачатия применяют вспомогательные методы репродуктивных технологий.
Оперативному вмешательству при диагнозе «трубное бесплодие», лечение которого консервативным методом невозможно, есть противопоказания:
- Воспалительные процессы в острой фазе.
- Эндометриоз III-IV степени.
- Период бесплодия больше 10 лет, возраст пациентки старше 35 лет.
- Спаечный процесс III-V степени.
- Туберкулез внутренних половых органов.
- Реконструктивнопластические операции на трубах матки в анамнезе.
Профилактика трубно перитонеального бесплодия
Диагноз «трубное бесплодие» лечению очень трудно поддается. Гораздо эффективнее принимать меры для недопущения осложнений и печальных последствий неправильного образа жизни. К профилактике относят:
- Исключение случайных интимных связей.
- Использование презервативов для недопущения заражения инфекциями половых органов.
- Безотлагательное лечение воспалительных заболеваний половой сферы.
- Соблюдение личной интимной гигиены.
- Предохранение от нежелательной беременности, недопущение абортов.
- Профилактическое посещение гинеколога каждые полгода.
Эффективное лечение трубно перитонеального бесплодия в клинике NGC в Санкт-Петербурге
Решение о назначении консервативного либо оперативного лечения трубно перитонеального бесплодия принимает врач-гинеколог после полного обследования пациентки. В клинике NGC применяют все современные методы терапии любых форм бесплодия.
При отсутствии положительной динамики после лечения ТПБ в течение года женщинам рекомендуют обратиться к вспомогательным репродуктивным технологиям. В частности, при данном диагнозе хороших результатов добиваются при экстракорпоральном оплодотворении.
Процедура ЭКО в клинике NGC
Суть метода состоит в изъятии созревшей яйцеклетки из яичников женщины и оплодотворении в искусственных условиях качественной спермой мужа или донора.
Затем культивированный эмбрион пересаживается в полость матки, и далее беременность проходит естественным путем. Иногда бывают случаи, что приживается сразу 2 или 3 эмбриона и возникает многоплодная беременность.
На начальном сроке делают редукцию эмбрионов, если женщина не может или не хочет вынашивать несколько малышей.
Задача врачей нашей клиники – эффективно подготовить будущую маму к подсадке эмбриона. Для успешной овуляции проводится гормональная стимуляция. Забор ооцитов выполняется путем пунции.
В эмбриологической лаборатории яйцеклетку и сперматозоиды соединяют, используя современное оборудование. Оплодотворенный эмбрион исследуют на врожденные аномалии: хромосомные заболевания, гемофилию и некоторые другие патологии.
Самый качественный эмбрион переносится в полость матки.
ЭКО является эффективным при трубно перитонеальном бесплодии, когда лечение не приносит результатов. Женщина может иметь созревшую яйцеклетку, но, если проблема в непроходимости маточных труб, ооцит просто не продвигается по ним. Искусственное оплодотворение решает данную задачу, и эмбрион попадает в матку.
По статистике, беременность после проведения ЭКО наступает в 35% случаев. Наша клиника годится тем, что положительных результатов после ЭКО у нас более 50%. На это влияет наш многолетний опыт и высокая квалификация врачей-репродуктологов.
После успешной беременности женщина, которая болела трубно перитонеальным бесплодием, наблюдается в клинике вплоть до родов. Для сохранения плода нужно регулярно контролировать уровень гормона ХГЧ в крови.
Рождение детей после ЭКО ничем не отличается от появления на свет тех, которые были зачаты естественным образом. Решение о необходимости кесарева сечения принимает врач по медицинским показаниям, которые не имеют отношения к искусственному оплодотворению.
Клиника Репродукции и Генетики NGC – надежда есть всегда
Наш медицинский центр является ведущим в области лечения трубно перитонеального бесплодия, а также других форм заболевания.
Мы проводим консультацию женщин и мужчин, так как 40% семейных пар не могут забеременеть естественным путем именно из-за мужского фактора. Для выявления причин обследуют обоих партнеров.
Если после постановки диагноза терапия не приносит желаемого результата, прибегают к вспомогательным репродуктивным технологиям. В клинике NGC проводят:
- ИКСИ – введение сперматозоида в цитоплазму ооцита. Рекомендуют при мужском факторе бесплодия.
- ЭКО – оплодотворение вне женского организма и подсадка эмбриона в полость матки. Показано при многих формах бесплодия, в том числе трубно перитонеальном, не поддающемся лечению.
- TESE, TESA, PESA, MESA – методы для изъятия жизнеспособных сперматозоидов у пациентов, которые страдают обструктивной формой бесплодия.
- Искусственная инсеминация – введение спермы непосредственно в цервикальный канал или в матку пациентки. Эффективна при снижении активности сперматозоидов.
- Суррогатное материнство или заместительное вынашивание. Прибегают в случае неспособности женщины самостоятельно выносить и родить малыша.
Клиника также предоставляет услуги преимплантационной диагностики генетических патологий у эмбрионов.
Диагноз трубно перитонеальное бесплодие – не приговор, лечение данного недуга вполне реально в клинике NGC.
Специалисты по лечению, врачи:
Акушер-гинеколог-репродуктолог
Акушер-гинеколог-репродуктолог
Акушер-гинеколог-репродуктолог
Врач акушер-гинеколог, репродуктолог
Источник: http://www.spbivf.com/ru/trubno-peritonealnoe-besplodie-diagnostika-prichin-sovremennie-metodi-lecheniya/