Содержание
Воспаление: причины, условия возникновения и проявления
План
1. Воспаление
1.1 Общая характеристика воспаления
1.2 Причины и условия возникновения воспаления
1.3 Стадии и механизмы воспаления
1.4 Местные и общие проявления воспаления
Список использованной литературы
1.Воспаление
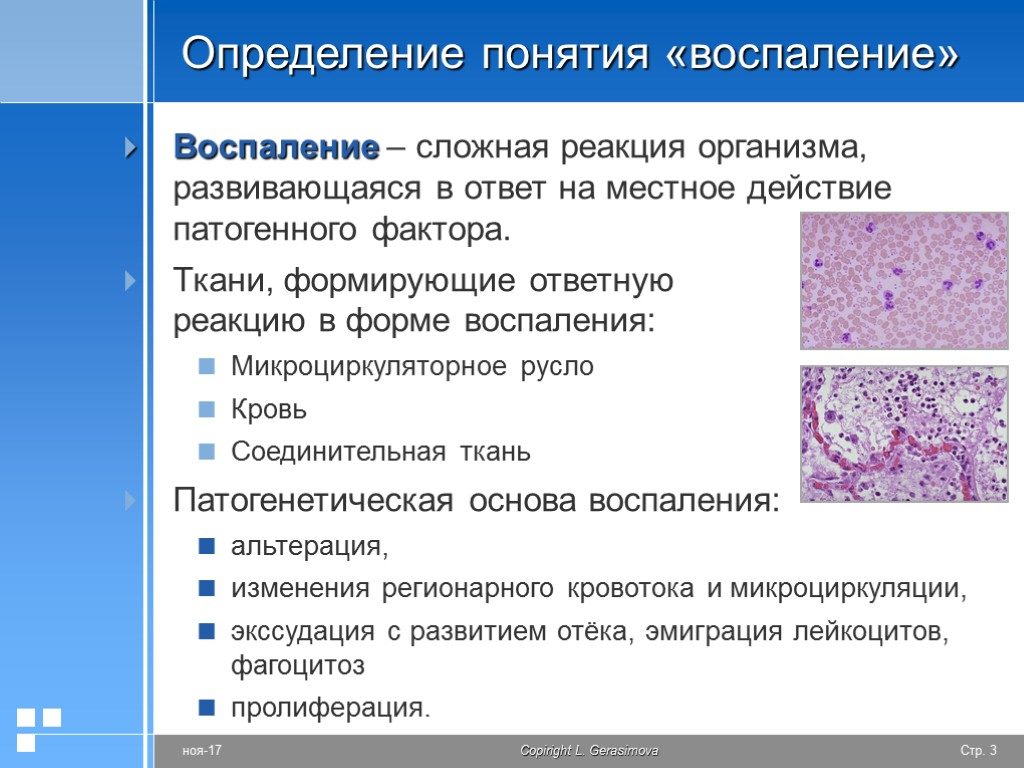
Воспаление — защитно-приспособительная реакция целостного организма на действие патогенного раздражителя, проявляющаяся развитием на месте повреждения ткани или органа изменений кровообращения и повышением сосудистой проницаемости в сочетании с дистрофией тканей и пролиферацией клеток. Воспаление является типовым патологическим процессом, направленным на устранение патогенного раздражителя и восстановление поврежденных тканей.
Известный русский ученый И.И. Мечников в конце XIXвека впервые показал, что воспаление присуще не только человеку, но и низшим животным, даже одноклеточным, хотя и в примитивной форме. У высших животных и человека защитная роль воспаления проявляется:
а) в локализации и отграничении воспалительного очага от здоровых тканей;
б) фиксации на месте, в очаге воспаления патогенного фактора и его уничтожении; в) удалении продуктов распада и восстановлении целостности тканей; г) выработке в процессе воспаления иммунитета.
Вместе с тем еще И.И. Мечников считал, что эта защитная реакция организма относительна и несовершенна, так как воспаление составляет основу многих болезней, нередко заканчивающихся смертью больного. Поэтому необходимо знать закономерности развития воспаления, чтобы активно вмешиваться в его течение и устранять угрозу смерти от этого процесса.Для обозначения воспаления какого-либо органа или ткани к корню их латинского названия добавляют окончание «ит»: например, воспаление почек — нефрит, печени — гепатит, мочевого пузыря — цистит, плевры — плеврит и. т.д. Наряду с этим в медицине сохранились старые названия воспаления некоторых органов: пневмония — воспаление легких, панариций — воспаление ногтевого ложа пальца, ангина — воспаление зева и некоторые другие.
1.2 Причины и условия возникновения воспаления
Причинами воспаления могут быть физические (травма, отморожение, ожог, ионизирующее излучение и др.), химические (кислоты, щелочи, скипидар, горчичные масла и др.) и биологические (животные паразиты, микробы, риккетсии, вирусы и др.) факторы.
К биологическим факторам следует отнести и иммунные комплексы, состоящие из антигена, антитела и комплемента и вызывающие иммунное воспаление. Кроме того, имеются микробы (микобактерия туберкулеза, бледная спирохета, микобактерия проказы и др.
), которые вызывают характерное для определенного возбудителя специфическое воспаление.
Возникновение, течение и исход воспаления во многом зависят от реактивности организма, которая определяется возрастом, полом, конституциональными особенностями, состоянием физиологических систем, в первую очередь иммунной, эндокринной и нервной, наличием сопутствующих заболеваний. Немаловажное значение в развитии и исходе воспаления имеет его локализация. Например, крайне опасны для жизни абсцесс мозга, воспаление гортани при дифтерии.
По выраженности местных и общих изменений воспаление разделяют на нормергическое, когда ответная реакция организма соответствует силе и характеру раздражителя; гиперергическое, при котором ответ организма на раздражение значительно интенсивнее, чем действие раздражителя, и гипергическое, когда воспалительные изменения выражены слабо или совсем не выражены. Воспаление может иметь ограниченный характер, но может распространяться на целый орган или даже систему, например систеиу соединительной ткани.
1.3 Стадии и механизмы воспаления
Характерным для воспаления, отличающим его от всех других патологических процессов, является наличие трех последовательных стадий развития:
1) альтерации,
2) экссудации и 3) пролиферации клеток. Эти три стадии обязательно присутствуют в зоне любого воспаления.
Альтерация — повреждение ткани — является пусковым механизмом развития воспалительного процесса. Она приводит к высвобождению особого класса биологически активных веществ, называемых медиаторами воспаления.
В целом все изменения, возникающие в очаге воспаления под влиянием этих веществ, направлены на развитие второй стадии воспалительного процесса — экссудации. Медиаторы воспаления изменяют метаболизм, физико-химические свойства и функции тканей, реологические свойства крови и функции форменных элементов.
К медиаторам воспаления относятся биогенные амины — гистамин и серотонин. Гистамин выделяется лаброцитами в ответ на повреждение ткани. Он вызывает боль, расширение микрососудов и повышение их проницаемости, активирует фагоцитоз, усиливает высвобождение других медиаторов.Серотонин высвобождается из тромбоцитов в крови и изменяет микроциркуляцию в очаге воспаления. Лимфоциты выделяют медиаторы, называемые лимфокинами, которые активитуют важнейшие клетки иммунной системы — Т-лимфоциты.
Полипептиды плазмы крови — кинины, в том числе калликреины и брадикинин, вызывают боль, расширение микрососудов и повышение проницаемости их стенок, активируют фагоцитоз.
К медиаторам воспаления относятся и некоторые простагландины, вызывающие те же эффекты, что и кинины, регулируя при этом интенсивность воспалительной реакции.
воспаление защитный патогенный
Перестройка обмена веществ в зоне альтерации приводит к изменению физико-химических свойств тканей и развитию в них ацидоза.
Ацидоз способствует повышению проницаемости сосудов и мембран лизосом, распаду белков и диссоциации солей, вызывая тем самым повышение онкотического и осмотического давления в поврежденных тканях.
Это в свою очередь увеличивает выход жидкости из сосудов, обусловливая развитие экссудации, воспалительного отека и инфильтрации ткани в зоне воспаления.
Экссудация — выход, или пропотевание, из сосудов в ткань жидкой части крови с находящимися в ней веществами, а также клеток крови. Экссудация наступает очень быстро вслед за альтерацией и обеспечивается в первую очередь реакцией микроциркуляторного русла в очаге воспаления.
Первой реакцией сосудов микроциркуляции и регионарного кровообращения в ответ на действие медиаторов воспаления, главным образом гистамина, являются спазм артериол и уменьшение притока артериальной крови. В результате возникает ишемия ткани в зоне воспаления, связанная с увеличением симпатических влияний. Эта реакция сосудов кратковременна.
Замедление скорости кровотока и уменьшение объема протекающей крови приводит к нарушению обмена веществ в тканях и ацидозу. Спазм артериол сменяется их расширением, увеличением скорости кровотока, объема протекающей крови и повышением гидродинамического давления, т.е. появлением артериальной гиперемии.
Механизм ее развития весьма сложен и связан с ослаблением симпатических и увеличением парасимпатических влияний, а также с действием медиаторов воспаления.
Артериальная гиперемия способствует повышению обмена веществ в очаге воспаления, увеличивает приток к нему лейкоцитов и антител, способствует активации лимфатической системы, которая уносит продукты распада тканей. Гиперемия сосудов обусловливает повышение температуры и покраснение участка воспаления.Артериальная гиперемия по мере развития воспаления сменяется венозной гиперемией. Давление крови в венулах и посткапиллярах повышается, скорость кровотока замедляется, объем протекающей крови снижается, венулы становятся извитыми, в них появляются толчкообразные движения крови.
В развитии венозной гиперемии имеет значение потеря тонуса стенками венул вследствие нарушения обмена веществ и ацидоза тканей в очаге воспаления, тромбирования венул, сдавления их отечной жидкостью.
Замедление скорости кровотока при венозной гиперемии способствует движению лейкоцитов из центра кровотока к его периферии и прилипанию их к стенкам сосудов. Это явление называется краевое стояние лейкоцитов, оно предшествует их выходу из сосудов и переходу в ткани. Венозная гиперемия завершается остановкой крови, т.е.
возникновением стаза, который проявляется сначала в венулах, а позднее становится истинным, капиллярным. Лимфатические сосуды переполняются лимфой, лимфоток замедляется, а затем прекращается, так как наступает тромбоз лимфатических сосудов. Таким образом, очаг воспаления изолируется от неповрежденных тканей.
При этом кровь к нему продолжает поступать, а отток ее и лимфы резко снижен, что препятствует распространению повреждающих агентов, в том числе токсинов, по организму.
Экссудация начинается в период артериальной гиперемии и достигает максимума при венозной гиперемии. Усиленный выход жидкой части крови и растворенных в ней веществ из сосудов в ткань обусловлен несколькими факторами.
Ведущее значение в развитии экссудации имеет повышение проницаемости стенок микрососудов под влиянием медиаторов воспаления, метаболитов (молочная кислота, продукты распада АТФ), лизосомных ферментов, нарушения баланса ионов К и Са, гипоксии и ацидоза.
Выход жидкости обусловлен также повышением гидростатического давления в микрососудах, гиперонкией и гиперосмией тканей. Морфологически повышение сосудистой проницаемости проявляется в усилении пиноцитоза в эндотелии сосудов, набухании базальных мембран.По мере увеличения сосудистой проницаемости из капилляров в очаг воспаления начинают выходить и форменные элементы крови.
Накапливающаяся в очаге воспаления жидкость носит название экссудат. По составу экссудат существенно отличается от транссудата — скопления жидкости при отеках. В экссудате значительно выше содержание белка (3-5%), причем экссудат содержит не только альбумины, как транссудат, но и белки с высокой молекулярной массой — глобулины и фибриноген.
В экссудате в отличие от транссудата всегда имеются форменные элементы крови — лейкоциты (нейтрофилы, лимфоциты, моноциты), а нередко и эритроциты, которые, скапливаясь в очаге воспаления, образуют воспалительный инфильтрат. Экссудация, т.е.
ток жидкости из сосудов в ткань по направлению к центру очага воспаления, предупреждает распространение патогенного раздражителя, продуктов жизнедеятельности микробов и продуктов распада собственных тканей, способствует поступлению в очаг воспаления лейкоцитов и других форменных элементов крови, антител и биологически активных веществ.
В экссудате содержатся активные ферменты, которые высвобождаются из погибших лейкоцитов и лизосом клеток. Их действие направлено на уничтожение микробов, расплавление остатков погибших клеток и тканей. В экссудате находятся активные белки и полипептиды, стимулирующие пролиферацию клеток и восстановление тканей на заключительном этапе воспаления.
Вместе с тем экссудат может сдавливать нервные стволы и вызывать боль, нарушать функцию органов и вызывать в них патологические изменения.
Источник: https://mirznanii.com/a/153834/vospalenie-prichiny-usloviya-vozniknoveniya-i-proyavleniya
Воспаление, как его определить и контролировать
Воспаление, как его определить и контролировать? Почему возник такой вопрос? Мы привыкли к тому, что воспаление, острое воспаление, сопровождается рядом видимых симптомов, таких как покраснение, опухание, боль, повышение температуры и др.
Сейчас мы говорим про хронические воспаления.
Антибиотики и другие современные лекарства помогли нам контролировать острые воспалительные травмы и инфекционные заболевания.
Но сейчас люди страдают от эпидемии хронических дегенеративных расстройств, которыми болеют как дети, так и взрослые.
Исследования показывают, что хроническое воспаление лежит в основе очень многих болезней, которые мучают сегодня людей. Это рак, сахарный диабет, болезнь Альцгеймера, ревматоидный артрит, болезнь Паркинсона и многие другие.
Как определить, есть ли у человека внутреннее воспаление
Сразу скажу, что есть простые тесты, которые это позволяют определить. Более того, по ним можно контролировать ослабление или усиление этого процесса воспаления.
Эти тесты вы должны знать, чтобы периодически их делать и контролировать свое здоровье.
Почему вам выгодно делать эти тесты
1. В наш век коммерциализации медицины дешевле быть здоровым, чем заболеть и ходить по кабинетам врачей.
То есть нужна профилактика хронических заболеваний, когда заболеете, то лечиться будет труднее.
А тесты вы должны знать, так как врач вам их не назначит, пока у вас нет симптомов заболевания, на основании которых он их назначает.
Видимо и делать их придется за свой счет, если врач не назначит.Но это уже решать вам самим, что лучше для вас.
2. Многие хронические заболевания коварны тем, что налетают на вас как ураган, врасплох.
Вы чувствуете, что больны, а симптомы неопределенные. Хорошо, если нет боли. А то и она донимает. Иногда не знаешь, с чего начать, что делать и к какому врачу идти.
Рак яичника у женщин врачи называют «тихим убийцей», так как кроме слабости и чувства усталости нет определенных симптомов. А когда женщина начинает ходить по кругу от одного врача к другому, когда рак яичника обнаруживают, то это уже 3 или 4 стадия. И это на много хуже, чем «поймать» рак на самой ранней стадии.
Есть исследования, которые показывают, что низкое хроническое воспаление лежит в основе ведущих причин смертности американцев.
Эти причины включают болезни сердца, рак, респираторные заболевания, инсульт, диабет, болезнь Альцгеймера и многие другие.
Сейчас все больше медиков признают, что хроническое воспаление лежит в основе многих из этих заболеваний.
Хроническое воспаление может повлиять на любой орган, ткань или клетку в теле, потому что возникает оно в кишечнике.
Хроническое воспаление возникает в кишечнике
Хроническое воспаление возникает в кишечнике, потому что 80% иммунной системы находится в кишечнике.
Прежде всего, нарушается баланс микроорганизмов в кишечнике.
Через стенку кишечника начинают поступать в кровь не переваренные остатки пищи и вредные вещества. Возникает «дырявый» кишечник.
Каждый раз, когда иммунный ответ инициируется, возникает воспаление.
Воспаление является разрушительной силой, и хроническое воспаление является основой всех видов дегенеративных заболеваний.
1. Гемоглобин А1С
Этот анализ врачи назначают обычно больным сахарным диабетом.
А сейчас этот тест выходит на передний план в качестве ключевого теста для указания здоровья и долголетия.
Доктор Перлмуттер, ведущий невролог в Америке показал, что это «один из величайших предсказателей атрофии мозга».
Этот тест показывает средний уровень сахара в крови в течение 90-дневного периода и является лучшим показателем вашего контроля уровня сахара в крови, чем глюкозы натощак
Когда уровень глюкозы в крови высокий, молекулы глюкозы связываются с гемоглобином в красных кровяных клетках. Чем дольше гипергликемия длится в крови, тем больше глюкозы связывается с гемоглобином в эритроцитах и тем выше показатель гликозилированного гемоглобина.
После того, как молекула гемоглобина стала гликозилированной, она такой и остается.
Накопление гликированного гемоглобина в красных кровяных тельцах, отражает средний уровень глюкозы, который был во время их жизни 90 дней.
Измерение гликированного гемоглобина также используется для контроля эффективности терапии при сахарном диабете, оно позволяет наблюдать долгосрочное регулирование глюкозы в сыворотке крови
Гликирование это процесс, посредством которого соединяются глюкоза, белки и некоторые жиры. Это приводит к тому, что ткани и клетки становятся жесткими и негибкими.Гликация является критической биохимической аномалией, которая происходит при многих хронических заболеваниях и воспалениях.
Хроническое воспаление может быть вызвано повышенным уровнем сахара в крови и окислительного стресса гликации.
Это является главным показателем состояния здоровья, которые должны быть включены в стандартное исследование крови и интерпретироваться как показатель воспаления, а также контролировать сахар в крови.
2. Уровни мочевой кислоты
Повышенные уровни мочевой кислоты – этот тест указывает на повышенный риск развития болезни почек, гипертонии, подагры и метаболического синдрома.
Становится ясно, что фруктоза (особенно с высоким содержанием фруктозы кукурузный сироп) повышает уровень мочевой кислоты, и мочевая кислота ингибирует биодоступность оксида азота.
Инсулину требуется оксид азота, чтобы стимулировать поглощение глюкозы.
Согласно последним исследованиям Д-ра Ричарда Джонсона (заведующий отделом заболевания почек и гипертонии Колорадского университета в США, автор книги «The Sugar Fix») самый безопасный диапазон мочевой кислоты составляет от 3 до 5,5 миллиграмм на децилитр.
Существует постоянная связь между уровнем мочевой кислоты и кровяного давления и появления риска сердечно-сосудистых заболеваний, вплоть до диапазона 3 до 4 мг / дл.
Доктор Джонсон предполагает, что идеальный уровень мочевой кислоты, вероятно, около 4 мг / дл для мужчин и 3,5 мг / дл для женщин.
Он уверен, что уровень мочевой кислоты в сыворотке крови может быть использован в качестве хорошего индикатора чувствительности к фруктозе.
3 . Уровень гомоцистеина в крови
Гомоцистеин – это аминокислота, которая производится, как часть процесса метилирования в организме.
Гомоцистеин также является маркером и фактором риска для сердечно-сосудистых заболеваний, и может увеличить риск переломов костей.
Другими факторами, которые могут поднять уровень гомоцистеина, являются:
- плохое питание,
- курение,
- много кофе и алкоголя,
- некоторые лекарства по рецепту (например, ингибиторы протонной помпы),
- диабет,
- ревматоидный артрит,
- снижение функции щитовидной железы.
Необходимо знать, что повышенные уровни гомоцистеина в крови способствуют развитию сердечно-сосудистых заболеваний, включая инсульт.
В Британском медицинском журнале (BMG) в 2009 была опубликована статья, результаты исследования ясно показали, что уровни гомоцистеина в плазме крови предсказывают риск смерти от сердечно – сосудистых заболеваний у пожилых людей даже лучше, чем обычные меры риска, такие как, холестерин, кровяное давление и курение.
Повышенные уровни гомоцистеина также связаны с болезнью Альцгеймера, деменции, снижением памяти, плохой концентрации и пониженного настроения.
Гомоцистеин не поставляется в организм с пищей. Он синтезируется из метионина, другой аминокислоты. Это многоступенчатый процесс и он происходит в каждой клетке тела.
Предотвратить высокие уровни гомоцистеина в крови не сложно. Необходим достаточный уровень витаминов, таких как В12, фолиевой кислоты (В9) и В 6.
Если гомоцистеин в крови высокий, то его можно ликвидировать, запустить реакцию превращения гомоцистеина в метионин, для этого надо добавить в рацион следующие питательные вещества:
В9, В12, В6 и В2 (в лечебных дозах), цинк и Триметилглицин (TMG)
Нормальным диапазоном гомоцистеина в крови для здоровых людей считается 5 – 15 мкмоль/л.
Однако минимальные уровни этого диапазона (6,3 мкмоль/л) могут представлять повышенный риск.
Кроме того, увеличение нормального уровня на каждые 5 мкмоль/л может увеличить риск коронарной болезни сердца примерно на 20%
4. Аллергия. Тестирование
Тестирование аллергии является одним из способов, чтобы получить ответ, вызывает ли ваша пища иммунный ответ в организме, создает ли воспаление.
Аллергия IgE – ее легко определить. Этого типа аллергия – моментальная, она возникает сразу после приема продукта, вызывающего аллергию. То есть симптомы аллергии возникают сразу и могут быть самыми разнообразными, от легких (насморк, слезятся глаза) до опасного для жизни анафилактического шока.
При аллергии на многие продукты симптомы могут быть разными для разных продуктов.
После приема одного продукта может болеть голова, после приема другого продукта может возникнуть боль в животе и диарея, после третьего продукта – боль в желудке и т.д. Аллергии IgE указывают острое воспаление, которые легко устранить, если аллерген удаляется (за исключением случая анафилаксии).
Тестирование на IgG и IgM укажет аллергии, которые не так легко определить
Эти испытания будут указывать на иммунный ответ на пищевые продукты и другие аллергены, которые могут не отображаться при традиционном тестирования IgE. Это испытывает еще один компонент иммунной системы, которые действительно могут пролить свет на проблему.
Если вы по каким – либо причинам не можете провести эти исследования, то элиминационная диета поможет вам в этом.
Просто удалите всю однородную группу продуктов (например, пасленовые овощи – это картофель, томаты, перцы, баклажаны) на 5 до 7 дней.
Через неделю начинайте вводить в питание по очереди по одному продукту. Добавляете один продукт. Если все хорошо, через неделю – второй продукт.Если есть проблемы с этим продуктом, то, вероятно, симптомы возникнут в течение 24 часов.
Вы можете проверить все группы пищевых продуктов таким образом.
Другие тесты для определения воспаления
Другие обычные тесты для воспаления включают
Скорость оседания эритроцитов (СОЭ) и С-реактивного белка.
Если вы беспокоитесь о своем здоровье
Если вы беспокоитесь о своем здоровье, вы хотите быть уверены, что у вас нет воспаления, но у вас есть проблемы:
1) Нет времени ходить по врачам, то сдайте их прямо в лабораторию, минуя поликлинику.
2) Вы не верите, что вам правильно сделают анализы, сдайте их, минуя свою поликлинику.
3) Вы были у врача, вам дали все направления, вы сделали анализы, но не получили от врача вразумительной консультации по их результатам, то вам помогут их понять прямо в Интернете (читайте дальше)
4) Вы были у врача, но вам не дали направлений.
В этом случае Вы сами, можете сдать какие хотите анализы, но, естественно, заплатив за них. В каждом городе есть лаборатории (медицинские центры делают забор крови для них).
Копируйте свои анализы и зайдите на сайт ://testresult.org/ (ссылка не активна, скопируйте ее и вставьте в окно браузера)Зарегистрируйтесь, введите свои анализы и получите не зависимую консультацию.
Теперь вы знаете, как проверить наличие хронического воспаления в организме. Следите за собой и научитесь контролировать воспаление.
Будьте здоровы и берегите свое здоровье.
Воспаление, как его определить и контролировать
101 голос
Средняя оценка: 4.8 из 5
Источник: https://pishhaizdorove.com/vospalenie-kak-ego-opredelit-i-kontrolirovat/
Воспалительный процесс в организме — причины, симптомы и течение
Сегодня я хотел бы опубликовать статью, которая посвящена проблеме воспалительного процесса в организме. Статья эта изобилует специальными медицинскими терминами, поэтому, хоть и рассматривает причины и симптомы воспалений, будет интересна немногим. Я ее публикую прежде всего для себя. Так сказать, на заметку. Ну и может кому из вас пригодится.
Механизм развития воспалительного процесса
Многие внешние признаки воспаления объясняются как раз развитием артериальной гиперемии. По мере возрастания воспалительного процесса артериальная гиперемия равномерно сменяется венозной.
Венозная гиперемия определяется дальнейшим расширением сосудов, замедлением движения кровотока, феноменом краевого стояния лейкоцитов и их умеренной эмиграцией. Довольно резким усилением процессов фильтрации, нарушением реологических свойств крови организма.
Факторы, которые влияют на переход артериальной гиперемии в венозную, возможно разделить на две основные группы: внесосудистые и внутрисосудистые.
К внутрисосудистым факторам относят – сильное сгущение крови в результате перехода некоторого количества плазмы из крови в воспаленную (поврежденную) ткань.
Пристеночное стояние лейкоцитов, набухание эндотелия в кислой среде, образование микротромбов — как следствие агрегации тромбоцитов и усиление свертываемости крови.
Избыточное накопление в очаге воспалительного процесса медиаторов воспаления с сосудорасширяющим действием на ряду с ионами водорода, сдавление экссудатом стенок вен и лимфатических сосудов, это внесосудистые факторы.
Венозная гиперемия первоначально приводит к развитию престаза — толчкообразному, маятникообразному движению крови.
Во время систолы кровь движется от артерии к венам, во время диастолы — в обратном направлении, так как кровь встречает препятствие к оттоку по вене в виде возросшего в них кровяного давления.И наконец, поступление крови из-за закупорки сосудов агрегатами клеток или микротромбами полностью прекращается, развивается стаз.
Как возникает застой крови и лимфы
Нарушение микроциркуляции является необходимой предпосылкой для развития последующих этапов воспаления. Только при замедлении кровотока и его полной остановки становится возможным накопление медиаторов воспаления на достаточно коротком отрезке сосудистого русла.
Внесосудистая миграция лейкоцитов и их скопление в месте повреждения — одно из главных явлений при воспалительном ответе. Без выхода лейкоцитов и их скопления в одном месте в форме инфильтрата нет воспаления.
Скопление клеток в очаге воспаления носит название воспалительного инфильтрата. Клеточный состав инфильтрата значительно зависит от этиологического фактора.
В том случае, если воспаление вызвано гноеродными микробами (стрептококки, стафилококки), то в инфильтрате преобладают нейтрофилы. Если оно вызвано гельминтами или носит аллергический характер, то преобладают эозинофильные гранулоциты.
При воспалениях, обусловленных возбудителями хронических инфекций (микобактерии туберкулеза, палочки сибирской язвы), в инфильтрате содержится большое количество мононуклеаров. Разные клетки крови эмигрируют с разной скоростью.
Закон Мечникова
Последовательность выхода лейкоцитов в очаг острого воспаления была впервые описана И. И. Мечниковым и подучила название закона Мечникова. Согласно этому закону первыми в очаг острого воспаления, спустя 1.5-2 ч после начала действия альтерирующего агента, выходят нейтрофилы, а максимальное накопление этих клеток наступает через 4-6 ч.
Эмигрировавшие нейтрофилы формируют аварийную линию защиты и подготавливают фронт работы для макрофагов. Недаром их называют клетками «аварийного реагирования». Затем, через 3-4 ч начинают выходить моноциты. И последнюю очередь эмигрируют лимфоциты.
В настоящее время последовательность эмиграции объясняется не одновременностью появления хемокинов и молекул специфичных для различных лейкоцитов.
Главным местом эмиграции лейкоцитов является посткапиллярная венула, так как эндотелиальные клетки, выстилающие просвет венул, обладают наибольшей адгезивной способностью. Выхождению из тока крови через стенку посткапиллярных венул лейкоцитов предшествует их краевое стояние, прилипание к внутренней поверхности стенки сосудов, обращенной в сторону воспаления.Прилипанию (адгезии) лейкоцитов к эндотелиальным клеткам сосудов в последние годы уделяется особое внимание, ибо управление процессом взаимодействия лейкоцитов с эндотелием открывает принципиально новые пути предупреждения воспалительной реакции.
Создание ингибиторов синтеза адгезивных белков или избирательных блокаторов их рецепторов дало бы возможность предотвратить выход лейкоцитов за пределы сосудов, а, следовательно, и предотвратить развитие воспаления.
Чем же обусловлена более высокая адгезивность эндотелия в местах повреждения? Пока окончательного ответа на этот вопрос дать нельзя. Сейчас это связывают со многими факторами, из которых наиболее важное значение имеет усиление синтеза адгезивных белков самими эндотелиальными клетками под влиянием определенных медиаторов воспаления, в частности хемокинов.
Адгезины — молекулы, управляющие адгезивными реакциями. Они вырабатываются не только эндотелиальными клетками, но и лейкоцитами.
Способствуют адгезии лейкоцитов к эндотелию микрососудов и изменения, происходящие в самих лейкоцитах при их активации. Во-первых нейтрофилы в фазе инициации воспаления активизируются и образуют агрегаты. Агрегации лейкоцитов способствуют лейкотриены.
И, во-вторых, некоторые продукты, секретируемые самими лейкоцитами (лактоферрин), обладают адгезивными свойствами и усиливают прилипание.
После прикрепления к эндотелию лейкоциты начинают эмигрировать, проникая через меж эндотелиальные щели. В последнее время существование другого пути эмиграции — трансэндотелиальпого переноса — подвергается сомнению.
по очистке лимфы
В завершение материала, все-же хочу поделиться с вами доступным объяснением всех воспалительных процессов в организме от Ольги Бутаковой. В видео рассказывается про механизмы лимфотока, про очищение лимфатической системы.
Источник: http://zoj.org.ru/vospalitelnyiy-protsess-v-organizme
Воспаление: клиника и патогенез воспалительного процесса
ОБЪЯВЛЕНИЯ
>> Аллергология
Воспаление кожи при псориазе
: 02.04.2015
Ключевые слова: воспалительный процесс, клиника, симптомы, патогенез, стадии, виды воспаления.
Воспаление относится к числу наиболее распространённых типовых патологических процессов. Одновременно оно представляет собой защитно-приспособительную реакцию, эволюционно сформировавшуюся как способ сохранения целого организма ценою повреждения его части.
Несмотря на то, что термин воспаление является одним из наиболее старых и распространённых в медицине, имеется мнение об изъятии его из медицинской терминологии по причине трудности однозначной трактовки этого понятия.
В настоящее время воспаление определяется как сложная реакция живых тканей на воздействие экзогенных и эндогенных повреждающих факторов (возбудители бактериальных, вирусных и паразитарных инфекций, а также аллергены, физические и химические раздражители), направленная на устранение повреждающего агента и замещение повреждённых тканей.
Виды воспаления
По течению различают острые или хронические воспаления. Характер течения определяется реактивностью организма, а также природой повреждающего агента (флогогена), его силой и продолжительностью действия.
Острое воспаление отличается интенсивным течением и сравнительно небольшой (до 4-6 недель) продолжительностью.
Оно сопровождается умеренно выраженной альтерацией и деструкцией тканей, экссудацией и пролиферацией в очаге повреждения при нормергическом (без предварительной сенсибилизации) характере воспаления.
При гиперергическом (аллергическом) воспалении в очаге его доминируют альтерация и разрушение тканей.
Хроническое воспаление характеризуется более длительным течением — на протяжении многих лет и даже всей жизни пациента (лепра, туберулёз, ревматоидный артрит и др.). Хроническое воспаление может сопровождаться формированием гранулём (узелков), образованием фиброзной капсулы, развитием некроза в центре очага поражения.
В зависимости от характера преобладающих местных изменений различают экссудативное и пролиферативное (продуктивное) воспаление. Экссудативное воспаление характеризуется выраженным нарушением кровообращения и преобладанием процессов экссудации.По характеру экссудата выделяют серозное, гнойное, катаральное, фибринозное и геморрагическое воспаление.
Пролиферативное воспаление протекает, как правило, хронически: преобладают явления размножения клеток гематогенного и гистиогенного происхождения.
Клиника воспалительного процесса
Всякое воспаление характеризуется местными и общими симптомами. Местные признаки воспаления включают:
- Покраснение, которое связано с развитием артериальной гиперемии и артериализацией венозной крови в очаге воспаления.
- Жар, обусловленный увеличенным притоком крови, активацией метаболизма, разобщением процессов биологического окисления.
- Припухлость, возникающая вследствие развития экссудации и отёка, набухания тканевых элементов, увеличения суммарного диаметра сосудистого русла в очаге воспаления.
- Боль, развивающаяся в результате раздражения нервных окончаний различными биологически активными веществами (БАВ) — гистамином, серотонином, брадикинином, сдвига реакции среды в кислую сторону, повышения осмотического давления и механического растяжения или сдавления тканей.
- Нарушение функции воспалённого органа, связанное с расстройством его нейроэндокринной регуляции, развитием боли, структурными повреждениями.
Общие признаки воспаления:
- Изменение количества лейкоцитов в периферической крови — лейкоцитоз (развивается при подавляющем большинстве воспалительных процессов) или значительно реже лейкопения (например, при воспалении вирусного происхождения). Лейкоцитоз обусловлен активацией лейкопоэза и перераспределением лейкоцитов в кровеносном русле. К числу основных причин его развития относятся воздействие некоторых бактериальных токсинов, продуктов тканевого распада, а также ряда медиаторов воспаления, так называемых провоспалительных цитокинов, таких как интерлейкин-1, фактор индукции моноцитопоэза и др.
- Лихорадка развивается под влиянием поступающих из очага воспаления пирогенных факторов, таких как липополисахариды, катионные белки, интерлейкин-1. Лихорадка представляет собой адаптивную реакцию организма, способствующую повышению иммунного ответа.
- Изменение белкового профиля крови выражается в том, что при остром воспалительном процессе в крови накапливаются синтезируемые печенью белки острой фазы воспаления: С-реактивный белок, церулоплазмин, гаптоглобин, компоненты комплемента. Для хронического течения воспаления характерно увеличение в крови содержания α- и γ-глобулинов.
- Изменения ферментного состава крови выражаются в увеличении активности трансаминаз (аланинтрансаминазы при гепатите; аспартаттрансаминазы при миокардите и т.д.), гиалуронидазы, тромбокиназы.
- Увеличение скорости оседания эритроцитов (СОЭ) из-за снижения отрицательного заряда эритроцитов, повышения вязкости крови, агломерации эритроцитов, изменения белкового спектра крови, подъёма температуры.
- Изменения содержания гормонов в крови заключаются, как правило, в увеличении концентрации катехоламинов, кортикостероидов.
- Изменения в иммунной системе и аллергизация организма выражаются в нарастании титра антител, появлении сенсибилизированных лимфоцитов в крови, развитии местных и общих аллергических реакций.
Патогенез воспалительного процесса
Воспалительный процесс носит фазный характер. В его течении выделяют три последовательные стадии, выраженность которых может быть различна:
- фаза альтерации (повреждения);
- фаза экссудации (отёка);
- фаза пролиферации.
Фаза альтерации может быть первичная и вторичная. Первичная альтерация вызывается непосредственным действием повреждающего агента. Для нее характерны ацидоз, снижение макроэргов, нарушение работы насосов, накопление недоокисленных продуктов, изменение pH, повышение проницаемости мембранных структур, набухание клетки.
Вторичная альтерация возникает в динамике воспалительного процесса и обусловлена как воздействием флогогенного агента, так и факторов первичной альтерации (в основном нарушениями кровообращения).
Для неё характерно непосредственное воздействие лизосомальных ферментов (гидролазы, фосфолипазы, пептидазы, коллагеназы), их повреждающее влияние.
Опосредованное действие оказывают медиаторы, система комплемента, кининовая система.
К основным проявлениям фазы альтерации можно отнести:
1. Нарушение биоэнергетических процессов в тканях. На повреждение отвечают все элементы поврежденной ткани: микроциркуляторные единицы (артериолы, капилляры, венулы), соединительная ткань (волокнистые структуры и клетки), тучные, нервные клетки. Нарушение биоэнергетики в этом комплексе проявляется в снижении потребления кислорода тканью, снижении тканевого дыхания.
Повреждение митохондрий клеток является важнейшей предпосылкой для этих нарушений. В тканях преобладает гликолиз. В результате возникает дефицит АТФ, энергии (см. Цикл Кребса). Преобладание гликолиза ведёт к накоплению недоокисленных продуктов (молочной кислоты), возникает ацидоз.
Развитие ацидоза, в свою очередь, приводит к нарушению активности ферментных систем, к дезорганизации метаболического процесса.
2. Нарушение транспортных систем в поврежденной ткани. Это связано с повреждением мембран, недостатком АТФ, необходимого для функционирования калий-натриевого насоса.
Универсальным признаком повреждения любой ткани является выход калия из клеток, и задержка в клетках натрия. С задержкой натрия в клетках связано ещё одно тяжёлое или летальное повреждение — задержка в клетках воды, то есть внутриклеточный отёк.Выход калия способствует углублению процесса дезорганизации метаболизма, стимулирует процессы образования БАВ — медиаторов.
3. Повреждение мембран лизосом. При этом высвобождаются лизосомальные ферменты, спектр которых чрезвычайно широк. Фактически лизосомальные ферменты могут разрушать любые органические субстраты.
Поэтому при их высвобождении наблюдаются летальные повреждения клеток.
Кроме этого, лизосомальные ферменты, действуя на субстраты, образуют новые БАВ, токсически действующие на клетки, усиливая воспалительную реакцию — лизосомные флогогенные вещества.
Фаза экссудации включает сосудистые реакции, собственно экссудацию, миграцию и эмиграцию лейкоцитов, а также внесосудистые реакции (хемотаксис и фагоцитоз). Основными медиаторами данной фазы являются гистамин, кинины, серотонин и простагландины.
К сосудистым реакциям, характерным для данной стадии воспаления, можно отнести ишемию, артериальную, венозную и смешанную гиперемию, а также локальное прекращение движения крови по капиллярам (стаз).
Собственно экссудация заключается в выходе жидкости из сосудистого русла из-за увеличения проницаемости сосудистой стенки.
Другими словами, происходит повреждение стенки сосудов (альтерация), округление эндотелиальных клеток и появление межклеточных щелей, раздвигание эндотелиальных клеток лейкоцитами, увеличение фильтрационного давления и площади фильтрации.
Миграция лейкоцитов заключается в движении лимфоцитов и моноцитов через эндотелиальные клетки, не повреждая их; полиморфноядерные лейкоциты движутся через эндотелиальные щели.
Хемотаксис представляет собой движение клеток из сосуда в очаг воспаления по градиенту хемотаксинов. Фагоцитоз представляет собой активный захват и поглощение живых клеток и неживых частиц особыми клетками — фагоцитами.Фагоцитоз, в свою очередь, включает следующие стадии:
- приближение (случайное и хемотаксис);
- контакт, распознавание и прилипание;
- поглощение;
- переваривание.
Фаза пролиферации — репаративная стадия воспаления или размножение клеток. Главные эффекторы репарации — фибробласты. Механизм данной фазы заключается в стимуляции пролиферации через синтез ДНК и митотическую активность.
В очаге воспаления фибробласты образуют и высвобождают коллаген и фермент коллагеназу, ответственный за формирование коллагеновых структур стромы соединительной ткани. Также они выделяют фибронектин — белок, участвующий в прикреплении клеток к коллагеновым субстратам, клеточной адгезии и др.
Источники:1. Воспаление (патофизиологические аспекты) / Ф.И. Висмонт. – Мн.: БГМУ, 2006.2. Лекции по фармакологии для высшего медицинского и фармацевтического образования / В.М. Брюханов, Я.Ф. Зверев, В.В. Лампатов, А.Ю.
Жариков, О.С. Талалаева — Барнаул: изд. Спектр, 2014.
3. Воспаление (Системные изменения в организме при воспалении. Хроническое воспаление) / Т.Е. Потемина, В.А. Ляляев, С.В. Кузнецова. Н.
Новгород: Издательство НижГМА, 2010.
Источник: http://zalogzdorovya.ru/view_aller.php?id=19